Wat is vanishing white matter ziekte?
Vanishing white matter ziekte is een erfelijke aandoening waarbij het beschermingslaagje rondom de zenuwen in de hersenen kapot gaat waardoor de zenuwcellen in toenemende mate niet meer goed kunnen functioneren.
Hoe wordt vanishing white matter ziekte ook wel genoemd?
Vanishing white matter is een Engelse term. De term vanishing geeft aan dat er steeds meer van het geleidingslaagje rondom de zenuwen gaat verdwijnen. De term white matter betekent witte stof. Dit is de naam van het deel van de hersenen waar geen zenuwcellen liggen, maar waar alleen zenuwuitlopers liggen. Rondom de zenuwuitlopers ligt een beschermingslaagje. Dit beschermingslaagje wordt myeline genoemd. Dit myeline heeft een witte kleur. Daardoor heeft dit gebied in de hersenen een witte kleur en wordt het ook wel witte stof genoemd. Bij deze aandoening verdwijnt de witte stof van de hersenen geleidelijk.
Vanishing white matter ziekte wordt ook wel afgekort met de letters VWM of als VWMD waarbij de D voor disease staat het Engelse woord voor ziekte.
CACH
Een andere naam voor vanishing white matter is CACH. CACH is een afkorting die staat voor Cerebral Ataxia with Central Hypomyelination. Cerebral geeft aan dat er problemen zijn met de hersenen. Ataxia betekent evenwichtsstoornis, kinderen met vanishing white matter krijgen in toenemende mate problemen met het bewaren van hun evenwicht. Central Hypomyelination geeft aan dat de zenuwbanen in de hersenen een onvoldoende dik beschermingslaagje hebben. Hypo betekent namelijk te weinig en myeline is de andere naam voor het beschermingslaagje.
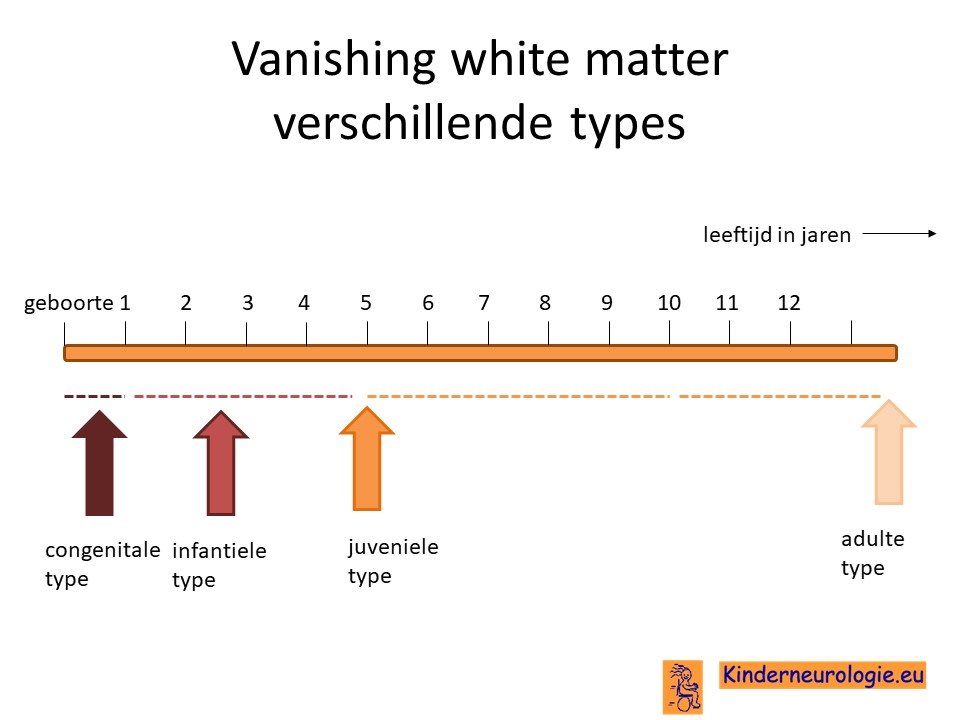
Congenitale, infantiele en juveniele vorm
Er worden verschillende vormen van vanishing white matter ziekte onderscheiden afhankelijk van de leeftijd waarop de eerste klachten ontstaan. Wanneer de eerste klachten al op de babyleeftijd ontstaan wordt gesproken van de congenitale vorm. Van de infantiele vorm wordt gesproken wanneer de eerste klachten ontstaan op de peuter- en/of kleuter leeftijd en van de juveniele vorm wanneer de eerste klachten ontstaan tussen de leeftijd van 5 en 15 jaar. Wanneer de eerste klachten pas na de leeftijd van 15 jaar ontstaan wordt gesproken van de adulte (=volwassen) vorm van deze aandoening.
Leucodystrofie
Vanishing white matter ziekte behoort tot een groep ziektes die leucodystrofie worden genoemd. Leuco betekent wit en dystrofie niet goed aangelegd zijn. Bij deze kinderen is de zogenaamde witte stof van de hersenen niet goed aangelegd. De witte stof is een laag in de hersenen waar de uitlopers van de hersencellen door heen lopen. Er bestaan zeer veel verschillende types leucodystrofie. Vanishing white matter ziekte is waarschijnlijk de meest voorkomende leucodystrofie. Het Nederlandse woord voor leucodystrofie is witte stof ziekte.
Hoe vaak komt vanishing white matter voor bij kinderen?
Vanishing white matter is een zeldzame ziekte. Het is niet goed bekend hoe vaak deze aandoening voorkomt bij kinderen. Geschat wordt dat het bij één op de 80.000-100.000 kinderen voorkomt.

Bij wie komt vanishing white matter ziektevoor?
Vanishing white matter ziekte is al vanaf de geboorte aanwezig, hoewel er dan nog geen klachten zijn. De meeste kinderen krijgen hun eerste klachten op de peuter- of kleuter leeftijd, soms eerder, soms later. Kinderen met een congenitale vorm krijgen al op jongere leeftijd klachten. Er zijn ook jongeren die pas tijdens de puberteit of volwassenen die pas op jong volwassen leeftijd de eerste klachten krijgen.
Zowel jongens al meisjes kunnen vanishing white matter ziekte krijgen.
Wat is de oorzaak van vanishing white matter ziekte?
Fout in erfelijk materiaal
Vanishing white matter wordt veroorzaakt door een fout in het erfelijk materiaal. Inmiddels zijn er verschillende fouten bekend die allemaal kunnen zorgen voor het ontstaan van vanishing white matter ziekte. De plaats van deze fouten in het erfelijke materiaal worden EIF2B1 (chromosoom 12), EIF2B2 (op chromosoom 14), EIF2B3 (chromosoom 1), EIF2B4 (chromosoom 2) en EIF2B5 (op chromosoom 3) genoemd.
Type fout
De meeste fouten in het DNA die zorgen voor vanishing white matter ziekte zijn zogenaamde missense fouten (80%). Dit houdt in dat een letter in het DNA vervangen is door een andere verkeerde letter. Fouten waarbij het EIF2B-eiwit niet goed samengesteld wordt, zorgen meestal voor het ontstaan van een ernstig ziektebeeld met veel klachten.

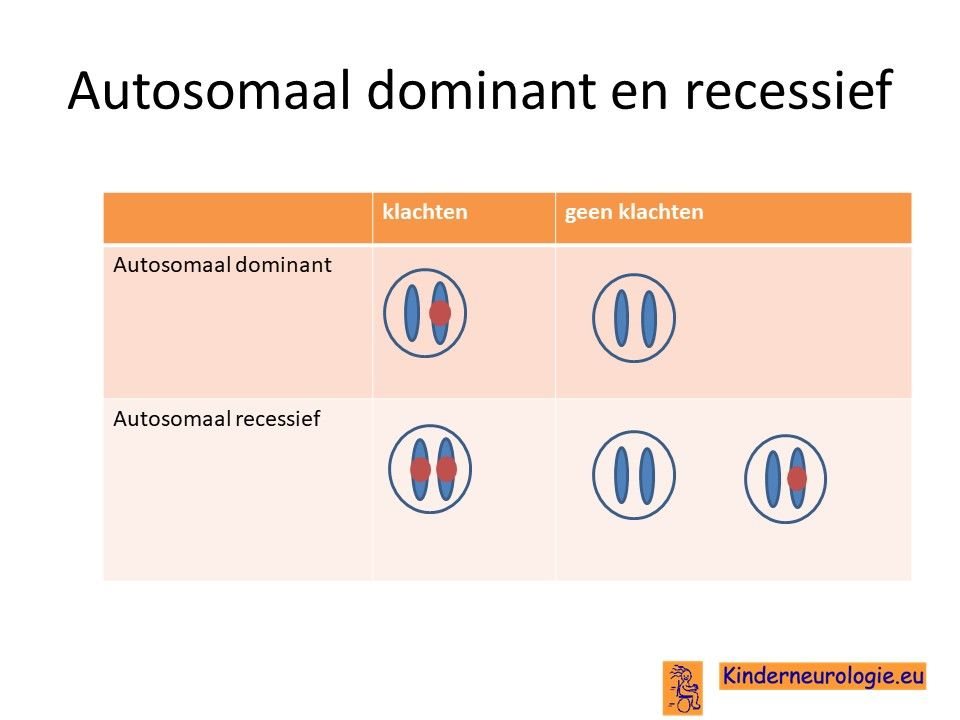
Autosomaal recessief
Alle bovengenoemde fouten zijn zogenaamd autosomaal recessief overervende fouten. Dit houdt in dat een kind pas klachten krijgt wanneer beide chromosomen op dezelfde plek een fout bevatten. Dit in tegenstelling tot een autosomaal dominante aandoening. Bij deze aandoeningen krijgen kinderen al klachten wanneer een van beide chromosomen een fout bevat.
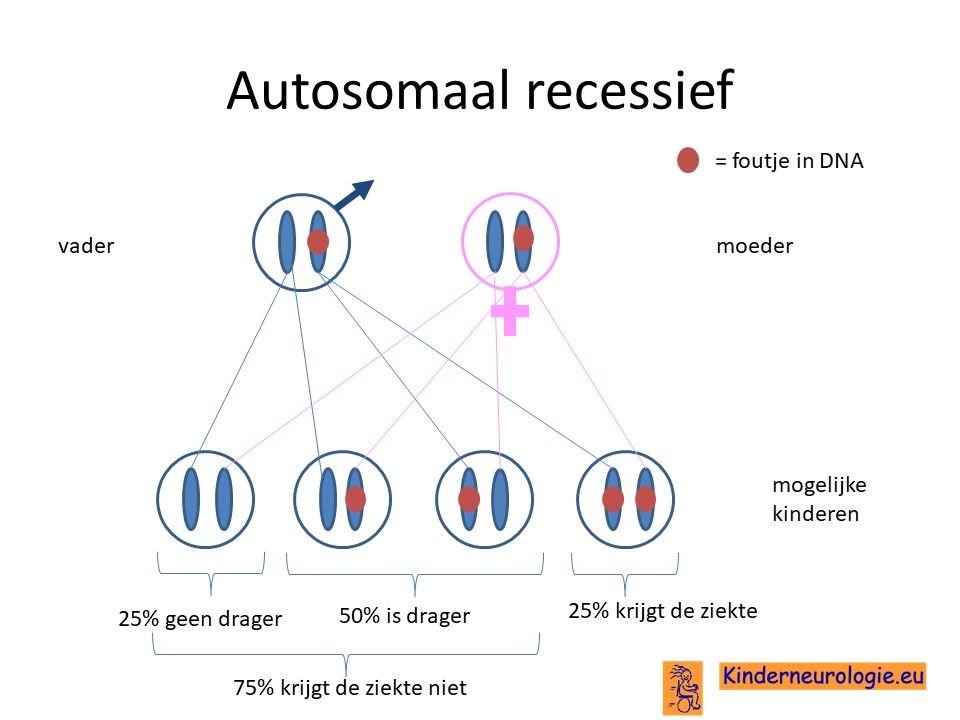
Beide ouders drager
Vaak zijn beide ouders drager van een fout in het erfelijk materiaal. Zij hebben zelf geen klachten omdat ze ook een chromosoom hebben zonder fout in het DNA. De kans dat beide ouders drager zijn van een zelfde fout in het DNA is groter wanneer de ouders (in de verte) familie zijn van elkaar.
Afwijkend eiwit
Als gevolg van het foutje in het erfelijk materiaal wordt een bepaald eiwit niet meer goed aangemaakt. Dit eiwit heet EIF2B-eiwit. Elke van bovengenoemde stukjes erfelijk materiaal (EIF2B1, EIF2B2, EIF2B3, EIF2B4, EIF2B5) bevat informatie om een stukje van dit EIF2B- eiwit te maken. Dit EIF2B-eiwit speelt een belangrijk rol bij het maken van allerlei eiwitten in het lichaam. Aan de hand van het erfelijk materiaal, het DNA, wordt zogenaamd RNA gemaakt. Dit RNA is het kookboekje voor het maken van een eiwit. Het EIF2B-eiwit speelt een belangrijke rol bij het aflezen van het RNA en het maken van allerlei eiwitten.
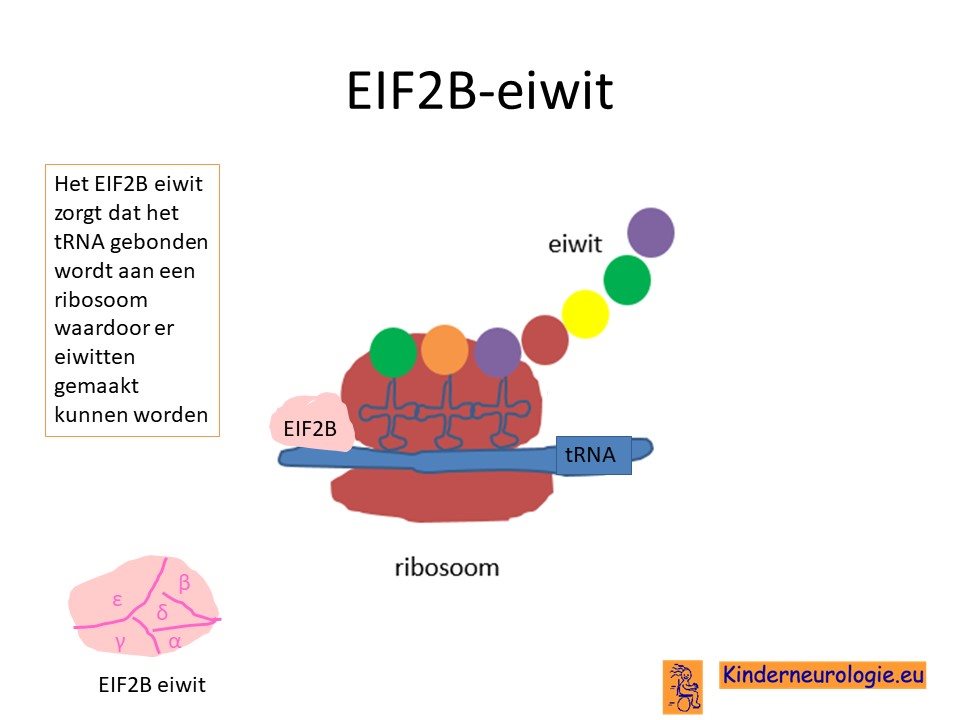
Stressreactie
Het EIF2B speelt een belangrijke rol bij het regelen van een stressreactie in het lichaam. Het lichaam kan zich op deze manier aanpassen aan stress. Met stress wordt belasting voor het lichaam bedoeld, dit kan zijn een ziekte met koorts, een operatie, een ongeval maar ook te veel piekeren en nadenken geeft stress. Tijdens stress gaat de hoeveelheid EIF2B omlaag, waardoor het stresseiwit ATF4 geactiveerd wordt. Dit ATF4-eiwit zorgt voor een stress reactie. Dit wordt integrative stress response (ISR) genoemd.
Omdat bij kinderen met vanishing white matter het EIF2B gehalte altijd verlaagd is, is het ATF4-gehalte standaard verhoogd, vooral in de hersenen. In het lichaam van kinderen met vanishing white matter is dus altijd een stress reactie gaanden. Er is bij deze kinderen dus sprake van chronische stress wat niet goed is voor de cellen in het lichaam.
Koorts
Tijdens koorts bestaat het risico dat eiwitten die gemaakt worden gaan samenklonteren. Het EIF2B-eiwit speelt een belangrijk rol om dit proces van samenklonteren tegen te gaan. Kinderen met vanishing white matter ziekte hebben te weinig goed werkend EIF2B-eiwit om dit proces tijdens koorts goed bij te regelen. Eiwitten gaan hierdoor samenklonteren, waardoor de cellen hun werk niet meer kunnen doen en zullen afsterven. Met name eenbepaald type zenuwcellen, de astrocyten, zijn gevoelig voor deze reactie bij koorts. Als gevolg van koorts kunnen deze zenuwcellen afsterven, waardoor klachten kunnen ontstaan.
Hoe minder functionerend EIF2B-eiwit er is, hoe meer klachten er zullen ontstaan.
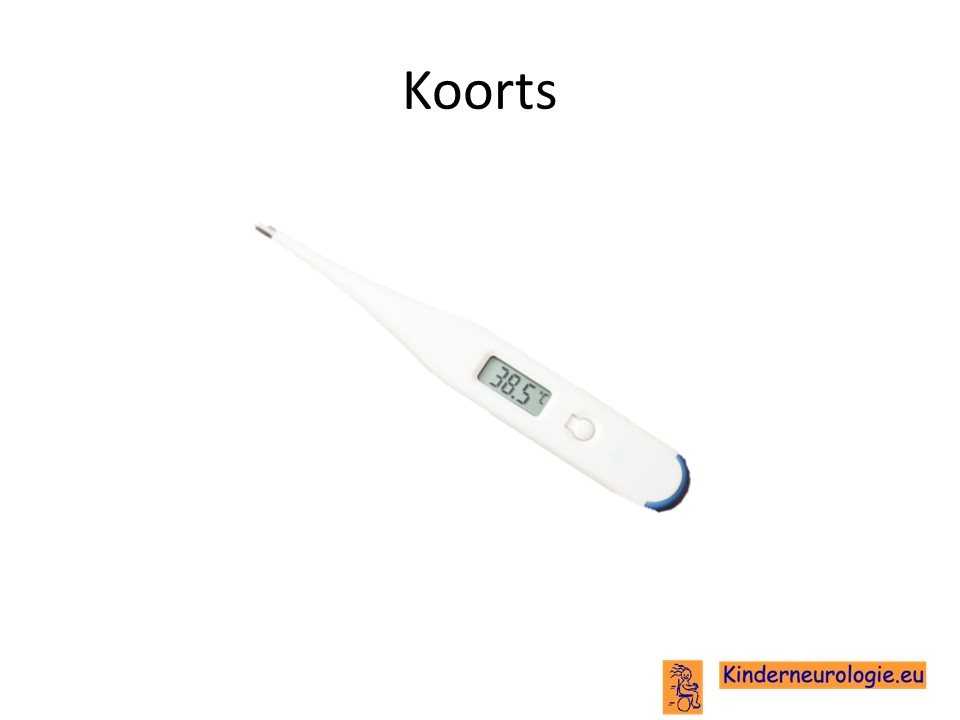
Myeline laagje
Door het foutje in het EIF2B-gen raakt een bepaald type cel in de hersenen niet goed uitgerijpt. Deze cel wordt oligodendrocyt genoemd. De oligodendrocyt is de cel die zorgt voor de aanleg van het myelinelaagje rondom de zenuwcellen. Dit myelinelaagje zorgt dat de zenuwcel sneller kan werken en beschermt de zenuwcel tegen het ontstaan van schade. Door de fout in EIF2B-eiwit wordt het myeline laagje rondom de zenuwen niet goed aangelegd. Het myelinelaagje ziet er vaak gezwollen uit, net als de cellen (oligodendrocyten) die dit myelinelaagje maken. Wanneer het myeline laagje kapot is, werkt de zenuwvezel veel trager, waardoor allerlei informatie veel trager verwerkt wordt. Daarnaast mist de zenuwvezel zijn beschermlaagje, waardoor de zenuwvezel kwetsbaar is om beschadigd te raken. Wanneer de zenuwvezel beschadigd raakt, zal deze afsterven.
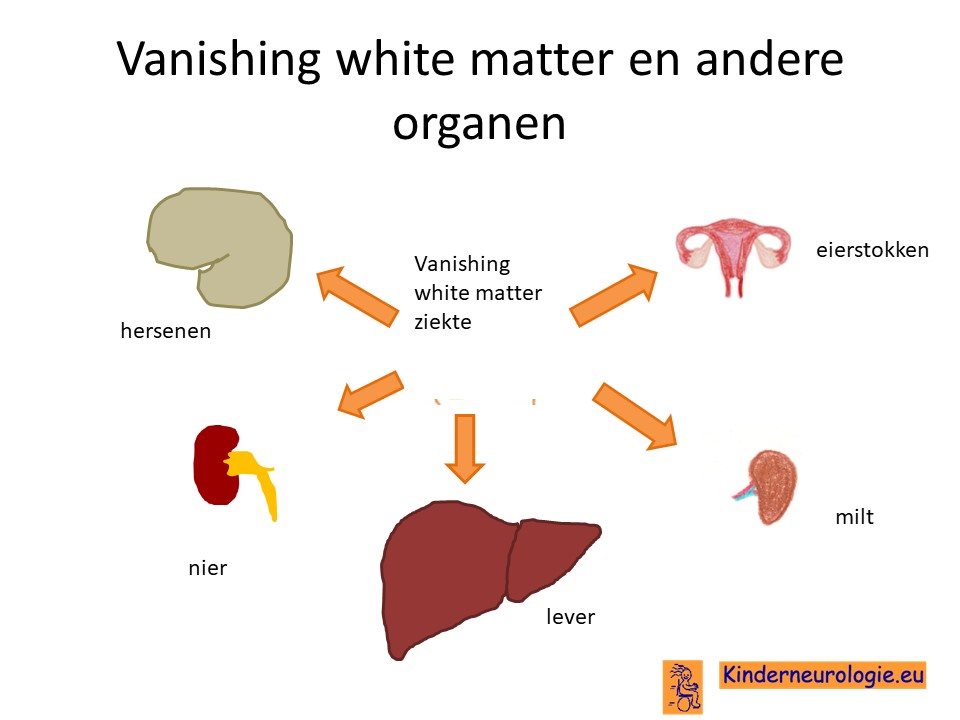
Andere organen
Waarom kinderen met vanishing white matter ziekte voornamelijk klachten krijgen van de hersenen en niet van andere delen van het lichaam is niet goed bekend. Kinderen die op hele jonge leeftijd al hun eerste klachten krijgen hebben vaak ook problemen met het functioneren van de lever, de milt, de nieren. Ook blijken de eierstokken bij kinderen met deze aandoening niet goed te functioneren. Dit wordt ovarioleucodystrofie genoemd.
Wat zijn de symptomen van vanishing white matter?
Variatie
Er bestaat variatie in de ernst en in de hoeveelheid symptomen die kinderen met deze aandoening krijgen. Kinderen die al op jonge leeftijd hun eerste klachten krijgen, hebben vaak meer en ernstigere klachten dan kinderen die pas op latere leeftijd de eerste klachten krijgen.

Aanvankelijk normale ontwikkeling
Kinderen met vanishing white matter ziekte ontwikkelen zich als baby in eerste instantie normaal. Ze gaan normaal rollen, zitten, staan en lopen en praten. De meeste kinderen doen dit allemaal op normale tijdstippen, bij een deel van de kinderen gaat het leren lopen en praten iets trager dan bij leeftijdsgenoten.
Eerste klachten
Er bestaat een grote variatie in het tijdstip waarop de eerste klachten ontstaan. Bij de meeste kinderen ontstaan de eerste klachten op de peuter- of kleuterleeftijd. Maar er zijn ook kinderen die pas op de lagere school of op de middelbare schoolleeftijd hun eerste klachten krijgen, soms zelf pas op volwassen leeftijd. Dit valt van te voren niet te voorspellen. De klachten zullen geleidelijk aan toenemen met het ouder worden. Wanneer de eerste klachten op jongere leeftijd ontstaan, zullen vaak in een sneller tempo nieuwe klachten ontstaan dan wanneer de eerste klachten op latere leeftijd ontstaan. Maar dit is niet altijd het geval, soms kan een puber pas voor het eerst klachten krijgen en in korte tijd veel meer klachten ontwikkelen.
Problemen met het evenwicht
Een groot deel van de kinderen met vanishing white matter ziekte krijgt problemen met het bewaren van het evenwicht, ook wel ataxie genoemd. Kinderen vallen gemakkelijker om, in eerste instantie in situaties waarin er veel gevraagd wordt van het evenwicht zoals bij lopen over een smalle plank, maar later ook gewoon tijdens het lopen. Ook kunnen kinderen last krijgen van trillen van hun handen wanneer ze een voorwerp willen pakken. Het kan lastig worden om een lepel naar de mond toe te brengen, omdat de lepel de mond voor bijschiet. Ook de ogen kunnen trillende bewegingen gaan maken.

Spasticiteit
Een andere reden waarom lopen en bewegen steeds moeilijker kan gaan is vanwege spasticiteit in de spieren. De spieren worden stijf, waardoor het moeilijker wordt om bewegingen te maken. Kinderen krijgen de neiging om op hun tenen te gaan lopen en de benen voor elkaar te kruizen waardoor lopen steeds moeilijker wordt. Door de spasticiteit in de armen wordt het steeds moeilijker om bewegingen te maken. De bewegingen verlopen niet meer soepel. Op een gegeven moment kan het voor kinderen te moeilijk zijn om nog zelfstandig te kunnen lopen.

Problemen met praten
Vaak krijgen kinderen in de loop van de tijd ook problemen met praten. Het praten kan onduidelijker worden omdat kinderen steeds meer moeite krijgen om met hun lippen en tong de juiste woorden te vormen. Kinderen begrijpen meestal wel goed wat tegen hen gezegd wordt.
Problemen met kauwen en slikken
Ook kunnen problemen met kauwen en slikken ontstaan. Om te kauwen en te slikken moeten heel veel verschillende spieren in de mond en de keel achtereenvolgens aanspannen en ontspannen. Dit lukt steeds minder goed bij een groot deel van de kinderen. Het eten gaat langzamer, kinderen krijgen moeite met kauwen en verslikken zich gemakkelijker. Hierdoor ontstaat het gevaar van ondervoeding. Omdat kinderen met vanishing white matter ziekte vaak meer moeite hebben met het wegslikken van speeksel, kan het speeksel uit de mond lopen.
Problemen met zien
Kinderen met vanishing white matter ziekte krijgen in toenemende mate problemen met zien. Dit komt omdat de oogzenuw steeds minder goed zijn werk kan doen. Kinderen krijgen hierdoor in eerste instantie problemen met het zien van kleuren en later worden zij in toenemende mate slechtziend. Ook komt staar, een troebel ooglens, ook wel cataract genoemd vaker voor bij kinderen met deze aandoening. De ogen kunnen schokkende bewegingen maken, waar kinderen zelf meestal geen last van hebben. Dit wordt een nystagmus genoemd.

Koorts
Een ziekte met koorts kan er voor zorgen dat in korte tijd veel nieuwe klachten ontstaan, zoals toename van problemen met lopen, het bewaren van het evenwicht, het zien of epileptische aanvallen. Vaak moeten kinderen ook braken. Kinderen kunnen door een infectie met koorts ook erg slaperig worden of zelfs comateus raken. Vaak verbeteren de klachten die ontstaan zijn door de koorts wel weer in enige mate. Er blijven echter altijd restverschijnselen bestaan, kinderen komen niet meer op hun oude niveau terug.

Klap op het hoofd
Ook een klap op het hoofd kan zorgen voor een snelle verslechtering van de klachten die er zijn, net zoals koorts dat kan doen.
Operatie
Ook en operatie kan zorgen voor het ontstaan van een snelle verslechtering van de klachten.
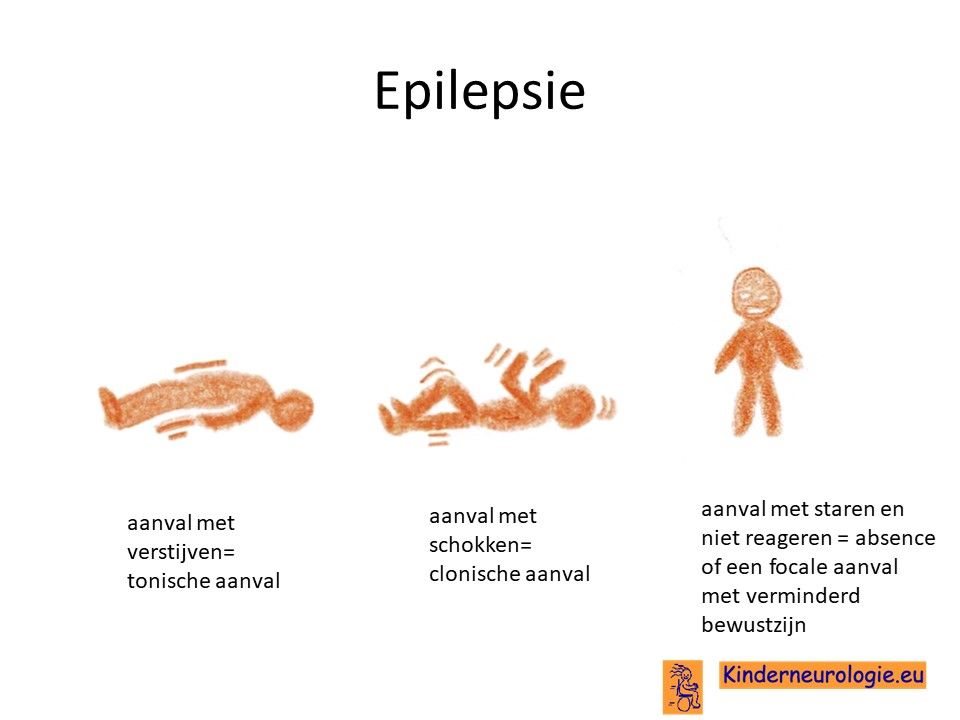
Epilepsie
Een deel van de kinderen krijgt last van epilepsie aanvallen. Vaak komen deze aanvallen met name voor bij snelle achteruitgang door koorts of een klap op het hoofd en niet zo zeer in stabiele periodes. Verschillende soorten epilepsie aanvallen kunnen voorkomen.
Intelligentie normaal
Kinderen met vanishing white matter ziekte blijven normaal intelligent. Ze kunnen normaal nadenken en begrijpen wat andere mensen tegen hen zeggen. Het wordt voor deze kinderen wel steeds moeilijker om zelf duidelijk te maken wat zij graag willen doen of zeggen doordat er problemen zijn met praten en bewegen.
Kinderen hebben vaak wel meer tijd nodig om informatie te verwerken.
Gedragsveranderingen
Ouders van kinderen die pas op latere leeftijd de eerste klachten krijgen, geven aan dat het gedrag van hun kinderen wel veranderd is. Kinderen worden vaak meer afwachtend en nemen zelf minder initiatief. Kinderen kunnen sneller geprikkeld zijn wanneer er te veel van hen gevraagd wordt. Kinderen kunnen dan ook gemakkelijker gaan huilen zonder dat duidelijk is waarom dit het geval is.
Hoofdgrootte
Een klein deel van de kinderen met deze aandoening krijgt een groter hoofd dan gebruikelijk. Kinderen hebben hier zelf geen last van. Een ander deel van de kinderen krijgt een kleiner hoofdje dan gebruikelijk. De meeste kinderen hebben een normale hoofdgrootte.
Congenitale vorm
Een heel klein deel van de kinderen heeft al vanaf de geboorte of kort na de geboorte de eerste klachten. Vaak valt op dat moeders tijdens de zwangerschap weinig vruchtwater hebben en hun kindje weinig voelen bewegen. Deze kinderen zijn vaak al te licht bij de geboorte, hebben een te klein hoofdje. Zij hebben weinig mogelijkheden om te bewegen gehad in de baarmoeder waardoor de gewrichtjes vaak al vast gegroeid zijn. De lever en milt kunnen vergroot zijn. Vaak werken de nieren en de alvleesklier niet goed. Er is vaak sprake van staar aan de ogen.
Ongesteldheid
Meisjes met deze aandoening die pas op latere leeftijd klachten krijgen, worden vaak niet ongesteld. Indien ze wel al ongesteld zijn geweest, dan blijft de ongesteldheid vaak na een tijdje helemaal weg.
Verstopping van de darmen
Omdat kinderen met deze aandoening steeds minder goed kunnen bewegen, kan gemakkelijk verstopping van de darmen ontstaan.
Hoe wordt de diagnose vanishing white matter ziekte gesteld?
Verhaal en onderzoek
Wanneer een kind achteruitgaat in zijn of haar ontwikkeling en in toenemende mate problemen krijgt met bewegen door evenwichtsproblemen en spasticiteit in combinatie met problemen met zien, kan gedacht worden aan vanishing white matter ziekte. Er zijn echter nog veel meer aandoeningen die ook allemaal deze klachten kunnen geven. Meestal zal er een scan van de hersenen nodig zijn om de juiste diagnose te stellen.
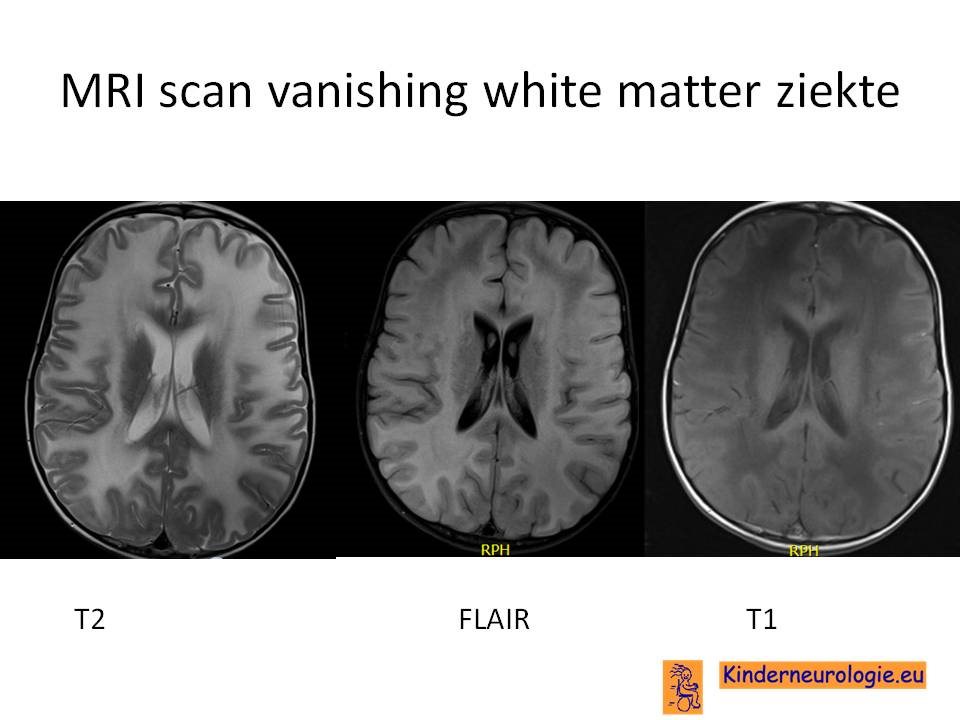
MRI scan van de hersenen
Op de MRI scan van de hersenen is te zien dat de zogenaamde witte stof van de hersenen er heel afwijkend uit ziet, symmetrisch aan beide kanten van de hersenen. De witte stof is vaak gezwollen en ziet er op een bepaalde opname (een zogenaamde T2-opname) veel te wit uit omdat het myeline laagje rondom de zenuwen ontbreekt. Deze afwijkingen op de MRI scan zijn al te zien voordat een kind klachten krijgt van deze aandoening. Wanneer de ziekte verder gaat, zal te zien zijn dat de witte stof van de hersenen geleidelijk aan verdwijnt en vervangen wordt door hersenvocht.
Op de MRI scan kunnen ook afwijkingen te zien zijn in de kleine hersenen, de kleine hersenen kunnen kleiner zijn dan gebruikelijk, maar dit hoeft niet het geval te zijn.
Met behulp van MRS onderzoek kan aangetoond worden dat de stofjes NAA, choline en creatine verlaagd zijn in de witte stof van de hersenen.
Stofwisselingsonderzoek
Wanneer kinderen problemen krijgen met bewegen en achteruit gaan in hun ontwikkeling, dan zal vaak stofwisselingsonderzoek verricht worden om te kijken of er sprake is van een stofwisselingsziekte. Bij kinderen met vanishing white matter worden hierbij meestal geen bijzonderheden gevonden. Soms wordt gezien dat het stofje glycine verhoogd is in het bloed en in de urine. Kinderen met een mitochondriële aandoening zoals een pyruvaat dehydrogenase deficiëntie of pyruvaat decarboxylase deficiëntie hebben wel afwijkingen bij stofwisselingsonderzoek en kunnen op de MRI een beeld hebben wat heel veel lijkt op dat van vanishing white matter ziekte.
DNA-onderzoek
Wanneer de oorzaak van een ontwikkelingsachterstand onbekend is, zal vaak onderzoek verricht worden waarbij alle chromosomen in een keer tegelijkertijd onderzocht kunnen worden, zogenaamd Array-onderzoek. Hiermee kan de diagnose vanishing white matter ziekte meestal niet worden opgespoord.
Wanneer de MRI scan het beeld van een vanishing white matter ziekte laat zien, kan gericht in het DNA gekeken worden naar plaatsen waar bij kinderen met vanishing white matter ziekte vaak foutjes gevonden worden (EIF2B1-, EIF2B2-, EIF2B3-, EIF2B4-, EIF2B5-gen). Het lukt bij negen van de tien kinderen met vanishing white matter ziekte om een foutje in het erfelijk materiaal te vinden. Bij 2/3 van de kinderen is er sprake van een foutje in het EIF2B-gen.

Bloedonderzoek
Kinderen met vanishing white matter ziekte kunnen veranderde hoeveelheid hormonen in het bloed hebben. In de puberteit blijven de waardes van oestrogeen en progestageen laag, terwijl deze normaal zouden moeten stijgen in de puberteit. De waardes van FSH en LH aangemaakt door de hypofyse in hersenen zijn juist verhoogd.
Er zijn een paar kinderen waarbij ontdekt is dat zij te weinig schildklierhormoon aanmaakten en te weinig bijnierschorshormoon. Het is niet bekend of dit bij meer kinderen voorkomt, maar kan goed zijn om te bekijken zeker op momenten waarop kinderen als gevolg van koorts in een coma verkeren.
Hersenvocht
Soms wordt er besloten dat er onderzoek van het hersenvocht nodig is om de oorzaak van het ziektebeeld van het kind te achterhalen. Bij deze aandoening worden in het hersenvocht geen bijzonderheden gezien.
EEG
Indien kinderen met deze aandoening last krijgen van epilepsie aanvallen, zal vaak een EEG gemaakt worden om te kijken wat voor soort epileptiforme afwijkingen er op het EEG gezien worden. Deze afwijkingen zijn niet specifiek voor vanishing white matter ziekte en kunnen bij veel verschillende aandoeningen worden gezien.
EMG
Myeline is een geleidingslaagje rondom de zenuwen wat niet alleen in de zenuwen van de hersenen, maar ook in de zenuwen van de armen en benen aanwezig is.
Hoe de zenuwen in de armen en benen werken is te meten door middel van een EMG-onderzoek. Hierbij wordt met behulp van kleine stroompjes getest hoe snel de zenuwen dit stroompje voorgeleiden.
Bij kinderen met vanishing white matter ziekte worden meestal geen afwijkingen gevonden bij het EMG.
Oogarts
De oogarts kan door onderzoek van het oog zien dat er sprake is van een steeds dunner worden van de oogzenuw (opticus atrofie genoemd).

Hoe wordt vanishing white matter ziekte behandeld?
Geen genezing
Er bestaat geen behandeling die kinderen met vanishing white matter ziekte kan genezen. De behandeling bestaat uit het voorkomen van koorts en letsel van het hoofd en zo goed mogelijk omgaan met de gevolgen van het hebben van deze aandoening.
Kwaliteit van leven
Centraal in de behandeling van kinderen met deze aandoening staat het behouden van zo veel mogelijk kwaliteit van leven. Het is goed als ouders samen met hun andere kinderen en familie al in een vroeg stadium nadenken op wat voor manier zij hun kind met deze aandoening willen begeleiden. Wat is belangrijk voor het kind en het gezin? Waar kunnen kind en gezin plezier aan beleven?
Een maatschappelijk werkende, een psycholoog en verpleegkundigen van de kinderthuiszorg kunnen ouders hierbij helpen. In Nederland zijn ook meerdere kindercomfortteams die gezinnen kunnen ondersteunen bij het vinden van een zo optimaal mogelijke kwaliteit van leven.

Koorts voorkomen
Koorts kan zorgen voor toename van de hoeveelheid klachten. Daarom is het belangrijk om koorts zo veel mogelijk te onderdrukken door bij koorts op vaste tijden (4 tot 6 keer per dag) paracetamol te geven. Wanneer paracetamol niet voldoende is kan daarnaast ibuprofen gegeven worden om de koorts te onderdrukken. Ook kunnen natte doeken helpen om de lichaamstemperatuur omlaag te brengen.

Antibiotica
Vaak worden infecties bij kinderen veroorzaakt door een virus waarvoor geen behandeling bestaat. Wanneer kinderen een virusinfectie hebben, zijn zij gevoeliger om daarboven op een bacteriële infectie te krijgen. Bacteriële infecties kunnen behandeld worden met antibiotica.
Normaal gesproken moeten kinderen niet te snel behandeld worden met antibiotica, maar omdat kinderen met vanishing white matter ziekte sterk kunnen verslechteren door een infectie is het bij hen wel verstandig om bij enige verdenking op een bacteriële infectie wel antibiotica te geven.
Soms wordt er ook voor gekozen om kinderen gedurende 3 dagen per week een lage dosis antibiotica te geven om de kans op bacteriële infecties zo klein mogelijk te maken. Dit wordt dan vooral gedaan in de winter, wanneer er een grotere kans op infecties bestaat. Per kind zullen de voordelen van deze behandeling moeten worden afgewogen tegen de nadelen.
Griepprik
Het kan raadzaam zijn om de griepprik te halen om hiermee griep met hoge koorts te voorkomen. Ook door de griepprik zelf kan koorts ontstaan, daarom is het belangrijk om de eerste dagen na het krijgen van de griepprik uit voorzorg paracetamol te gebruiken.
Uitkijken met warm weer buiten
Ook oververhitting door buiten spelen in de hete zon kan zorgen voor het ontstaan van klachten. Het is daarom belangrijk om kinderen met deze ziekte met warm weer niet te veel buiten te laten spelen in de hete zon, maar ze binnen te houden in een koele omgeving. Airconditioning in huis kan meehelpen voor een aangename niet te warme omgevingstemperatuur.

Sporten
Het is voor kinderen met vanishing white matter ziekte belangrijk om geen sporten te gaan doen waarbij een grote kans op hoofdletsel bestaat zoals voetbal of rugby. Hoofdletsel valt nooit helemaal te voorkomen. Tijdens fietsen wordt het dragen van een fietshelm aangeraden.

IC-opname
Wanneer kinderen door koorts of door een andere reden een plotselinge achteruitgang krijgen en hierdoor zelf comateus raken, dan kan het nodig zijn om kinderen tijdelijk op te nemen op de intensive care afdeling om het lichaam zo goed mogelijk te ondersteunen en het lichaam actief te koelen. Een IC-opname is een intensieve behandeling. Wanneer de conditie van het kind dusdanig verslechterd is door de aandoening, kan het zijn dat de belasting van een IC-opname niet meer opweegt tegen de voordelen die het kind met de opname kan behalen en wordt er besloten om niet meer te kiezen voor een IC-opname.
Corticosteroïden
Er zijn een paar kinderen bekend die ten tijde van een coma door koorts behandeld zijn met corticosteroïden waarbij dit effect leek te hebben. Bij andere kinderen had dit echter geen effect.
Kinderfysiotherapie
Een kinderfysiotherapeut kan kinderen helpen hoe zij zich zo goed mogelijk kunnen bewegen ondanks de problemen met het evenwicht of de spasticiteit. Kinderen kunnen baat hebben bij een hulpmiddel zoals een bijvoorbeeld een kinderrollator.
Ook probeert de fysiotherapeut er voor te zorgen dat kinderen geen vergroeiing van hun gewrichten krijgen omdat ze zelf onvoldoende bewegen.

Kinderlogopedie
De logopedist kan adviezen geven hoe het slikken, eten en drinken zo goed mogelijk kan verlopen. Ook kan ze kinderen trainen in het goed en duidelijk praten. Wanneer praten moeilijk is, kan de logopediste andere manier van communiceren aanleren bijvoorbeeld communiceren door middel van gebaren, pictogrammen of door middel van een spraakcomputer.

Kinderergotherapie
Een ergotherapeut kan adviezen geven hoe het functioneren van een kind met een evenwichtsstoornis en ontwikkelingsachterstand zo goed mogelijk kan verlopen. De ergotherapeut weet wat voor hulpmiddelen er allemaal mogelijk zijn. Veel kinderen maken gebruik van een rolstoel. Een ergotherapeut kan ook adviezen geven hoe om te gaan met beperkte energie.

Revalidatiearts
De revalidatiearts coördineert de verschillende behandelingen en vervolgt de ontwikkeling van kinderen met vanishing white matter ziekte. De revalidatiearts geeft ook adviezen voor aangepaste schoenen of het gebruik van bijvoorbeeld spalken (kinderen kunnen baat hebben bij een enkelvoetorthese).De revalidatiearts geeft ook adviezen voor het juiste onderwijs van het kind. Sommige kinderen gaan naar de school die verbonden is aan het revalidatiecentrum.
VISIO/Bartimeus
VISIO en Bartimeus zijn instellingen die kinderen en volwassenen die slechtziend of blind zijn begeleiden. Zij kunnen vaak tips hebben hoe kinderen die slecht kunnen zien het best kunnen spelen of benaderd kunnen worden.

Aanvalsbehandeling epilepsie
De meeste epilepsieaanvallen gaan vanzelf over binnen enkele minuten. Omstanders hoeven dan niets te doen om de aanval te doen stoppen. Het is belangrijk om zo rustig mogelijk te blijven en het kind zo veel mogelijk met rust te laten.
Wanneer een aanval na 3-5 minuten nog niet vanzelf gestopt is, dan zal vaak geadviseerd worden om medicijnen te geven om een aanval te doen stoppen. De behandelende arts zal altijd aangeven welk tijdstip voor een bepaald kind het beste is. Medicijnen die gebruikt kunnen worden voor het stoppen van een aanval zijn diazepam rectiole (Stesolid®), midazolam neusspray, midazolam rectiole, lorazepam of clonazepam druppels.
Het effect van deze medicijnen ontstaat na enkele minuten. Nadien zal het kind meestal in slaap vallen, soms ook niet en vertonen kinderen juist druk gedrag na geven van deze medicatie.

Behandeling epilepsie
Met behulp van medicijnen kan geprobeerd worden om nieuwe epileptische aanvallen zo veel mogelijk te voorkomen. Verschillende soorten medicijnen kunnen hiervoor gebruikt worden. Dit verschilt niet van andere kinderen die epilepsie hebben als gevolg van een andere aandoening.

Spasticiteit
Met behulp van medicatie kan geprobeerd worden om kinderen zo min mogelijk last te laten hebben van de spasticiteit. Diverse medicatie kan hiervoor gebruikt wordt, de meeste gebruikte medicatie is baclofen (Lioresal ®), tizanidine (Sirdalud ®) en dantroleen (Dantrium®). Baclofen kan ook via een pompje in de vloeistof rondom het ruggenmerg worden toegediend, zo heeft het meer effect en minder bijwerkingen.
Spasticiteit kan ook behandeld worden met behulp van injecties met botulinetoxine. Deze injectie zorgen voor een tijdelijke verlamming van de meest spastische spieren. Meestal is het effect na enkele maanden verdwenen en is weer een nieuwe behandeling nodig.
Kwijlen
Kwijlen kan verminderen door kinderen er bewust van te maken dat ze hun speeksel moeten doorslikken. Ook kunnen oefeningen waarbij geoefend wordt om de mond te sluiten helpen. Er bestaan moderne halsdoekjes die kwijl kunnen opvangen, zodat de kleding niet vies en nat wordt.
Er bestaan medicijnen die het kwijlen minder kunnen maken. Het meest gebruikte medicijn hierdoor is glycopyrrhonium. Soms kan een behandeling van de speekselklieren door middel van botox of door middel van een operatie nodig zijn om er voor zorgen dat kinderen minder kwijlen. Per kind zullen de voor- en nadelen van elke behandeling moeten worden afgewogen.

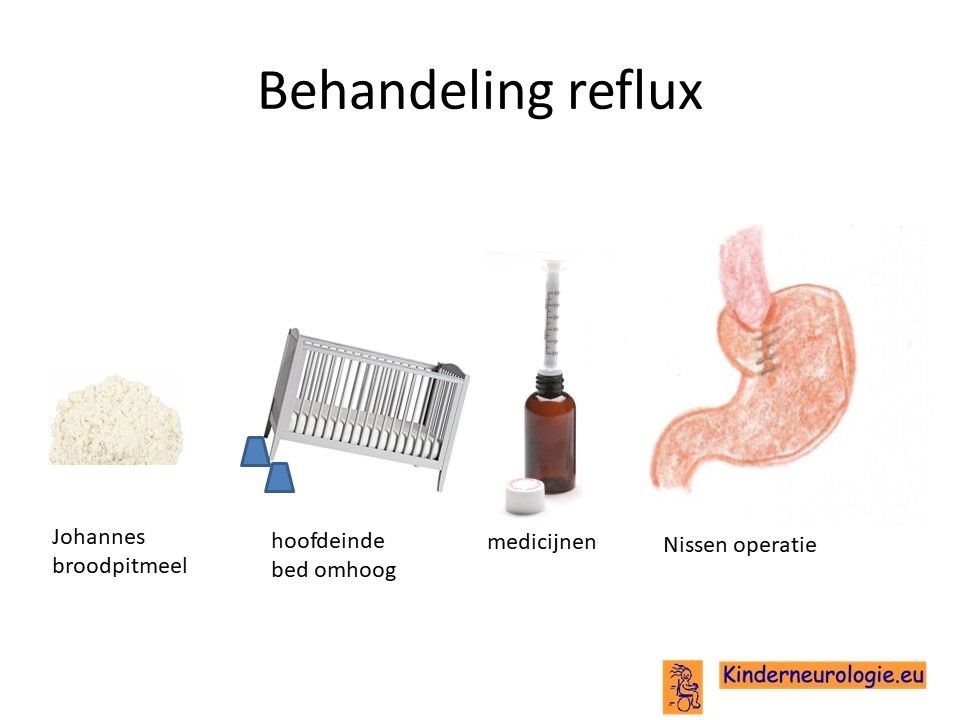
Reflux
Reflux kan er ook voor zorgen dat kinderen slecht eten. Door de voeding in te dikken met johannesbroodpitmeel kan de voeding minder gemakkelijk terug stromen van de maag naar de slokdarm. Ook zijn er medicijnen die de maaginhoud minder zuur kunnen maken waardoor de slokdarm minder geprikkeld wordt bij terugstromen van de maaginhoud. Medicijnen die hiervoor gebruikt worden zijn ranitidine en omeprazol, soms esomeprazol.
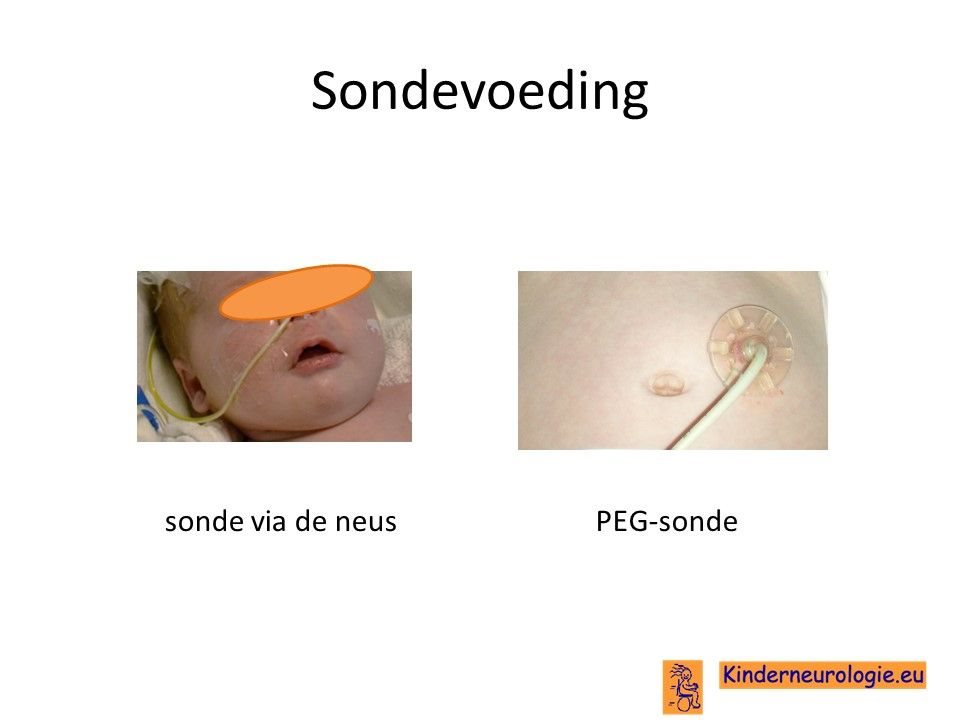
Sondevoeding
Bij kinderen met ernstige voedingsproblemen is het op een gegeven moment niet meer veilig om zelf te eten of te drinken. Dan kan het nodig zijn om sondevoeding te geven Ook ondervoeding kan een reden zijn om sondevoeding te geven. Meestal gebeurt door een slangetje via de neus.
Wanneer het nodig lijkt te zijn om langere tijd sondevoeding te geven, dan wordt er vaak een slangetje via de buikwand rechtstreeks in de maag geplaatst. Dit wordt een PEG-sonde genoemd. De PEG-sonde hoeft minder vaak verwisseld te worden en met een PEG-sonde hebben kinderen geen mogelijk irriterend slangetje meer in hun neus en keel. Nadeel is wel dat het inbrengen van een PEG-sonde een kleine operatie is en kinderen met deze aandoening een verslechtering kunnen krijgen als gevolg van een operatie.
Verstopping van de darmen
Het medicijn macrogol kan er voor zorgen dat de ontlasting soepel en zacht blijft en stimuleert de darmwand om actief te blijven. Hierdoor kunnen kinderen gemakkelijker hun ontlasting kwijt. Verder blijft het belangrijk om te zorgen dat kinderen voldoende vocht en vezels binnen krijgen en zo veel als kan bewegen. Regelmatig zijn zetpillen (bisacodyl) of clysma's nodig om de ontlasting op gang te krijgen. Wanneer dit onvoldoende helpt kan darmspoelen een optie zijn.

Financiële kant van zorg voor een kind met een beperking
De zorg voor een kind met een beperking brengt vaak extra kosten met zich mee. Er bestaan verschillende wetten die zorg voor kinderen met een beperking vergoeden.
Daarnaast bestaan regelingen waar ouders een beroep op kunnen doen, om een tegemoetkoming te krijgen voor deze extra kosten. Meer informatie hierover vindt u in de folder financiën kind met een beperking.

Wat kun je als gezin zelf doen om om te gaan met het hebben van een aandoening bij een gezinslid?
Als gezin van een kind waarbij er sprake is van een aandoening, is het goed om te zorgen dat jullie in de je kracht komen staan. Het is goed om te beseffen over welke denk-, emotionele-, innerlijke- en fysieke kracht jullie als gezin beschikken en hoe jullie deze kracht kunnen inzetten om goed voor ieder lid van het gezin te zorgen. Bekijk wat bij jullie als gezin past. Bekijk wat je kunt doen (of kunt laten) om deze kracht zo optimaal mogelijk in te zetten. En bedenk ook dat ieder lid van het gezin verschillende kwaliteiten heeft waarmee jullie elkaar kunnen aanvullen en kunnen versterken.
Kindercomfortteam
In Nederland zijn in de academische ziekenhuizen speciale kindercomfortteams. Dit zijn teams bestaande uit meerdere hulpverleners (verpleegkundigen, pedagogisch medewerkers, maatschappelijk werkenden, psychologen, geestelijke verzorgging, artsen) die ervaring hebben met de zorg voor kinderen met een aandoening die niet te genezen is. Dit team kijkt samen met kind en ouders hoe het kind een zo goed mogelijke kwaliteit van leven kan krijgen en hoe kind en ouders hierin zo goed mogelijk ondersteund kunnen worden. Dit kan per kind en ouders verschillen.

Onderzoek
In het Amsterdamumc start in 2021 een onderzoek om te kijken hoe het medicijn guanabenz verdragen wordt door kinderen met vanishing white matter ziekte en of dit medicijn een vertragend effect kan hebben op de toename van klachten als gevolg van het hebben van deze ziekte. Dit naar aanleiding van een onderzoek waarbij bij muizen is aangetoond dat dit medicijn effect kan hebben op muizen met vanishing white matter ziekte. Dit medicijn bleek de overmatige stressrespons in de hersenen van muizen te kunnen verminderen door verlagen van het ATF4. Ook blijkt het eIF2B te activeren. Het medicijn werd vroeger gebruikt als medicijn om de bloeddruk te verlagen. Kinderen waarbij de eerste klachten zijn ontstaan voor de leeftijd van 4 jaar kunnen deelnemen aan dit onderzoek. De kinderen moet dagelijks deze capsules met guanebenz innemen. Meer informatie is te verkrijgen via het centrum voor kinderen met wittestofziekten in het Amsterdamumc. De eerste resultaten van dit onderzoek worden verwacht in 2026.
Daarnaast wordt er onderzoek gedaan naar andere medicijnen die eIF2B kunnen activeren. Het internationale consortium van vanishing white matter coordineert de verschillende onderzoeken.
Begeleiding
Een maatschappelijk werkende of psycholoog kan begeleiding geven hoe om te gaan met hebben van deze aandoening in het dagelijks leven. Vooral het omgaan met de onzekerheid over het beloop van deze aandoening en de toekomstverwachtingen is voor ouders heel lastig. Vaak nog moeilijker dan voor de kinderen zelf.

Contact met andere ouders
Door middel van een oproepje op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders/verzorgers die ook te maken hebben met het vanishing white matter ziekte.
Wat betekent het hebben van vanishing white matter ziekte voor de toekomst?
Toename klachten
Kinderen met vanishing white matter ziekte krijgen in toenemende mate problemen met bewegen, met zien of van epilepsie-aanvallen. Het tempo waarin deze nieuwe klachten ontstaan verschilt van kind tot kind. Dit valt van te voren niet te voorspellen. Kinderen die op jonge leeftijd hun eerste klachten krijgen hebben meestal een hoger tempo van toename van klachten dan kinderen die pas op latere leeftijd de eerste klachten krijgen. Door koorts zo veel als mogelijk te voorkomen, kan enige invloed worden uitgeoefend op het tempo waarin nieuwe klachten ontstaan. Maar koorts zal niet altijd te voorkomen zijn.
Transitie van zorg
Tussen de leeftijd van 16 en 18 jaar wordt de zorg vaak overgedragen van kinderspecialisten naar specialisten die de zorg aan volwassenen geven. Het is belangrijk om tijdig hierover na te denken. Is er behoefte de zorg over te dragen naar specialisten voor volwassenen of kan de huisarts de zorg leveren die nodig is.En als er behoefte is aan overdragen van de zorg naar specialisten voor volwassenen, naar welke dokter(s) wordt de zorg dan overgedragen? In welk ziekenhuis kan de zorg het beste geleverd worden. Het proces van overdragen van de zorg wordt transitie genoemd. Het is belangrijk hier tijdig over na te denken en een plan voor te maken samen met de dokters die betrokken zijn bij de zorg op de kinderleeftijd.
Ook verandert er veel in de zorg wanneer een jongere de leeftijd van 18 jaar bereikt. Voor meer informatie over deze veranderingen verwijzing wij u naar het artikel veranderingen in de zorg 18+.
Levensverwachting
Kinderen met vanishing white matter ziekte hebben een beperkte levensverwachting. Het valt van te voren niet te voorspellen hoe de levensverwachting zal zijn. Er zijn kinderen die in korte tijd veel periodes hebben met snelle achteruitgang waardoor hun levensverwachting erg beperkt is. Er zijn ook kinderen die jarenlang stabiel blijven zonder een periode met achteruitgang te krijgen of die na een periode met achteruitgang jarenlang stabiel blijven. Er zijn inmiddels volwassenen bekend die de leeftijd van 60 jaar hebben bereikt.
Kinderen met de congenitale vorm (eerste klachten al bij de geboorte of kort erna) bereiken maar zelden de leeftijd van een jaar oud.
Kinderen krijgen
De meeste kinderen met deze ziekte zullen als volwassene zelf geen kinderen krijgen omdat ze zelf te veel klachten hebben om zwanger te worden of iemand zwanger te maken.
Bij volwassen vrouwen met deze aandoening werken de eierstokken meestal niet goed, waardoor het heel moeilijk zal zijn om spontaan zwanger te worden.
Wanneer een volwassene met deze aandoening zelf kinderen krijgt, dan is de kans klein dat deze kinderen zelf ook deze aandoening krijgen. Dat kan alleen indien de partner ook drager is van een foutje die deze aandoening kan veroorzaken of wanneer de partner ook zelf vanishing white matter ziekte heeft. In praktijk zal dat bijna niet voorkomen.
Hebben broertjes en zusjes een verhoogde kans om vanishing white matter ziekte te krijgen?
Erfelijke aandoening
Vanishing white matter ziekte is en erfelijke aandoening. Vaak zijn beide ouders drager van een fout in het erfelijk materiaal. Broertjes en zusjes hebben dan 25% kans om zelf ook de aandoening te krijgen. Een klinisch geneticus kan hier meer informatie over geven.

Prenatale diagnostiek
Door middel van een vlokkentest in de 12e zwangerschapsweek of een vruchtwaterpunctie in de 16e zwangerschapsweek bestaat de mogelijkheid om tijdens een zwangerschap na te gaan of een broertje of zusje ook deze aandoening heeft. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie). De uitslag van deze onderzoeken duurt twee weken. Voor prenatale diagnostiek kan een zwangere de 8ste week verwezen worden door de huisarts of verloskundige naar een afdeling klinische genetica.

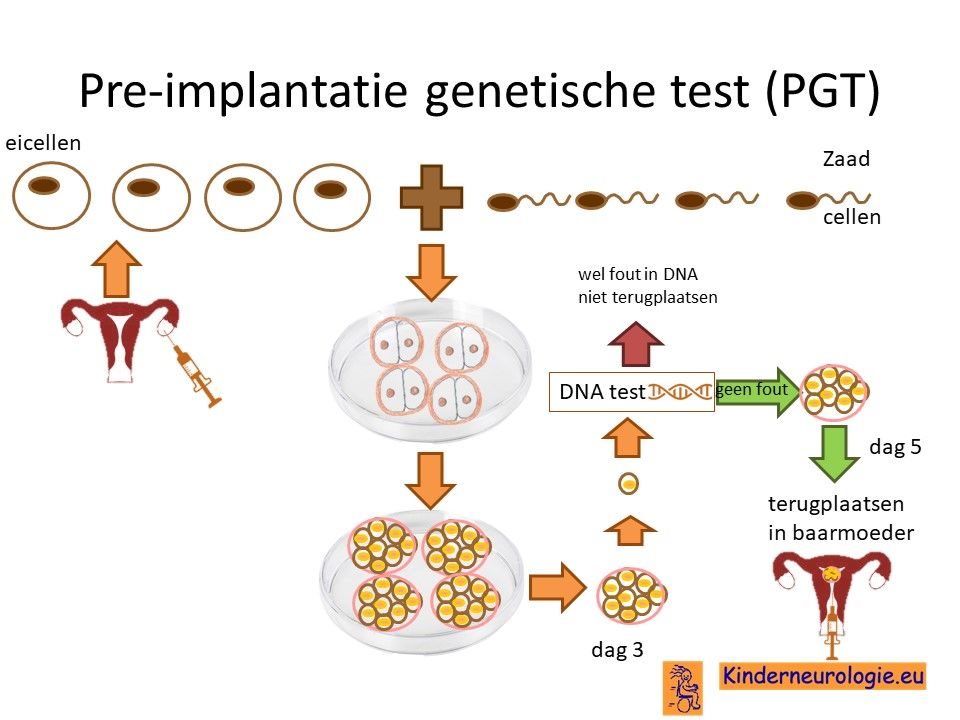
Preïmplantatie Genetische Test (PGT)
Stellen die eerder een kindje hebben gehad met vanishing white matter ziekte kunnen naast prenatale diagnostiek ook in aanmerking voor een preïmplantatie genetische test (PGT.) Bij PGT wordt een vrouw zwanger door middel van IVF (In Vitro Fertilisatie). De bevruchting vindt dan buiten het lichaam plaats, waardoor het zo ontstane pre-embryo onderzocht kan worden op het hebben van vanishing white matter ziekte. Alleen embryo’s zonder de aanleg voor vanishing white matter ziekte, komen in aanmerking voor terugplaatsing in de baarmoeder. Voor meer informatie zie www.pgtnederland.nl.
Wilt u dit document printen dan kunt u hier een pdf-versie downloaden.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via info@kinderneurologie.eu en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag.
Links
www.stowisselingsziekten.nl
(Nederlandse vereniging van mensen met een stofwisselingsziekte)
www.erfelijkheid.nl
(site met informatie over erfelijke aandoeningen)
www.hersenstichting.nl
(stichting die bekendheid geeft aan verschillende hersenaandoeningen)
Referenties
- Vanishing white matter disease associated with progressive macrocephaly.Pineda M, R-Palmero A, Baquero M, O'Callaghan M, Aracil A, van der Knaap M, Scheper GC. Neuropediatrics. 2008;39:29-32
- Leukoencephalopathy with vanishing white matter: a review. Bugiani M, Boor I, Powers JM, Scheper GC, van der Knaap MS. J Neuropathol Exp Neurol. 2010;69:987-96.
- Characteristics of early MRI in children and adolescents with vanishing white matter.van der Lei HD, Steenweg ME, Barkhof F, de Grauw T, d'Hooghe M, Morton R, Shah S, Wolf N, van der Knaap MS. Neuropediatrics. 2012;43:22-6.
- Infantile onset Vanishing White Matter disease associated with a novel EIF2B5 variant, remarkably long life span, severe epilepsy, and hypopituitarism. Woody AL, Hsieh DT, McIver HK, Thomas LP, Rohena L. Am J Med Genet A. 2015;167:826-30.
- Natural History of Vanishing White Matter. Hamilton EMC, van der Lei HDW, Vermeulen G, Gerver JAM, Lourenço CM, Naidu S, Mierzewska H, Gemke RJBJ, de Vet HCW, Uitdehaag BMJ, Lissenberg-Witte BI; VWM Research Group, van der Knaap MS. Ann Neurol. 2018;84:274-288.
- Vanishing white matter: deregulated integrated stress response as therapy target. Abbink TEM, Wisse LE, Jaku E, Thiecke MJ, Voltolini-González D, Fritsen H, Bobeldijk S, Ter Braak TJ, Polder E, Postma NL, Bugiani M, Struijs EA, Verheijen M, Straat N, van der Sluis S, Thomas AAM, Molenaar D, van der Knaap MS. Ann Clin Transl Neurol. 2019;6:1407-1422
- Vanishing white matter: Eukaryotic initiation factor 2B model and the impact of missense mutations. Slynko I, Nguyen S, Hamilton EMC, Wisse LE, de Esch IJP, de Graaf C, Bruning JB, Proud CG, Abbink TEM, van der Knaap MS. Mol Genet Genomic Med. 2021;9:e1593
Auteur: JH Schieving
Laatst bijgewerkt: 6 april 2022 voorheen: 30 juli 2021, 27 september 2020, 20 november 2018 en 8 april 2015
