Wat is het DOA-plus syndroom?
Het DOA-plus syndroom is een erfelijke aandoening waarbij kinderen problemen krijgen met zien en horen al dan niet in combinatie met problemen met het evenwicht, het bewegen van de ogen, het functioneren van de spieren en/of zenuwen in het lichaam.
Hoe wordt het DOA-plus syndroom ook wel genoemd?
DOA staat voor Dominante Opticus Atrofie. De term dominant zegt iets over de manier waarop deze aandoening van ouder op kind kan overerven. De term opticus geeft aan dat er een probleem ontstaat met de oogzenuw. De term atrofie geeft aan dat deze oogzenuw steeds dunner wordt, wat zorgt voor een toename van de problemen met zien.
De term plus geeft aan dat er naast problemen met zien ook andere problemen zijn zoals problemen met horen, met het bewaren van het evenwicht en/ of krampen in de spieren.
Een andere naam die ook wel gebruikt wordt is opticus atrofie met of zonder doofheid, ophtalmoplegie, myopathie, ataxie en neuropathie. Dit is een beschrijvende naam van de problemen die kunnen voorkomen bij deze aandoening. Opthalmoplegie is de medische term voor een probleem met bewegen van de ogen. Myopathie geeft aan dat de spieren minder goed functioneren en neuropathie geeft aan dat er een probleem is met het functioneren van verschillende zenuwen in het lichaam.
ADOA-plus syndroom
Er zijn ook mensen die de term ADOA-plus syndroom gebruiken. AD staat voor autosomaal dominant, de manier waarop deze ziekte overerft van ouder naar kind.
DOA- syndroom
Er zijn ook kinderen die alleen en probleem hebben met zien zonder de andere hier boven en onder beschreven problemen. Dit wordt dan DOA-syndroom genoemd, of ook wel opticus atrofie van Kjer.
Kjer is een arts die het DOA-syndroom voor het eerst beschreven heeft.
Hoe vaak komt het DOA-plus syndroom voor bij kinderen?
Het is niet goed bekend hoe vaak het DOA-plus syndroom bij kinderen voorkomt. Het is een zeldzaam voorkomende aandoening.
Van alle kinderen met een DOA-syndroom heeft 10% van de kinderen een DOA-plus syndroom.
Het DOA-syndroom komt gemiddeld bij één op de 50.000 mensen voor, het DOA-plus syndroom zou dus bij één op 500.000 mensen voorkomen.

Bij wie komt het DOA-plus syndroom voor?
Het DOA-plus syndroom is al voor de geboorte aanwezig. Vaak duurt het wel enige tijd voordat de eerste klachten van het DOA-plus syndroom ontstaan. Bij de meeste kinderen ontstaan de eerste klachten op de kleuter – of latere schoolleeftijd. Soms ontstaan de eerste klachten pas op volwassen leeftijd.
Zowel jongens als meisjes kunnen het DOA-plus syndroom krijgen.
Wat is de oorzaak van het DOA-plus syndroom?
Fout in het erfelijk materiaal
Het DOA-plus syndroom wordt veroorzaakt door een foutje in het erfelijk materiaal van het 3e chromosoom. De plaats van dit foutje wordt het OPA-1 gen genoemd.
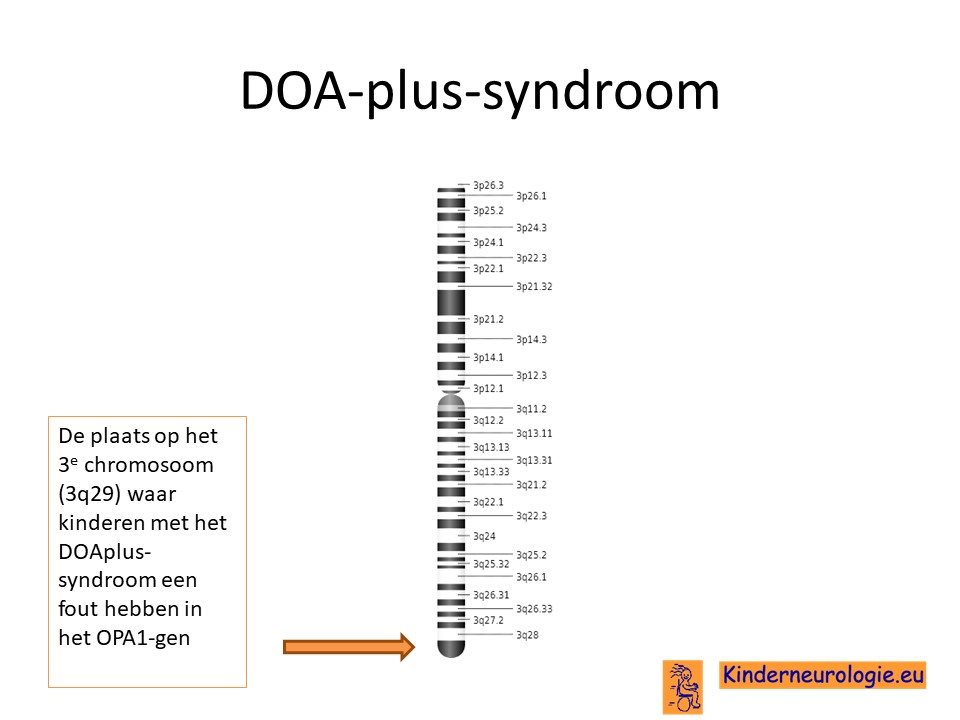
Autosomaal dominant
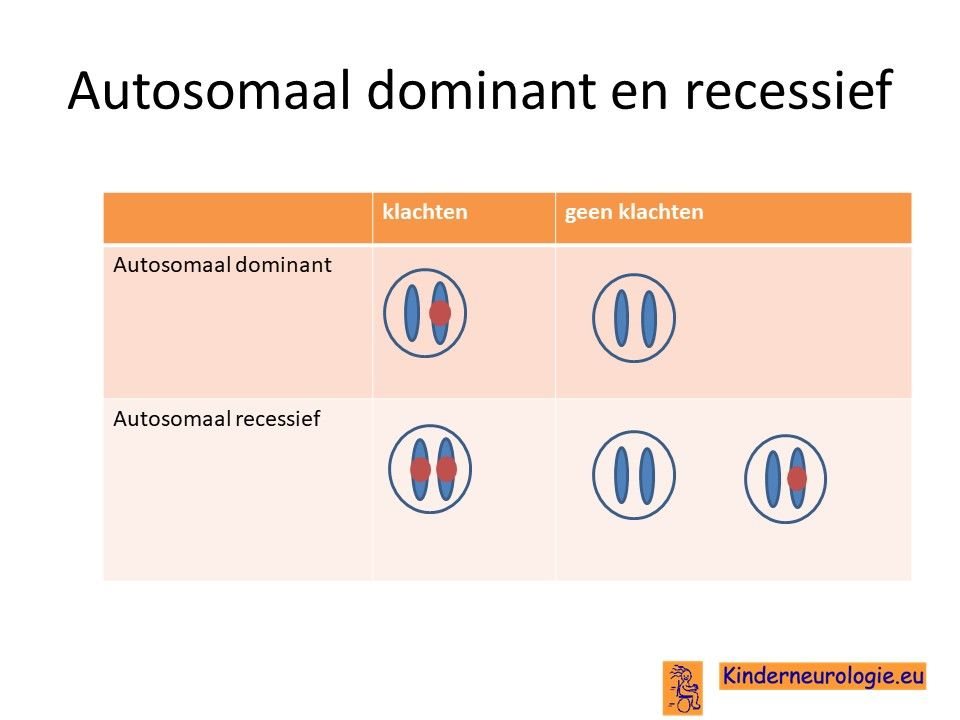
Het DOAplus-syndroom wordt veroorzaakt door een zogenaamde autosomaal dominant fout. Dit houdt in dat een fout op een van de twee chromosomen 10 die een kind heeft in het OPA1-gen al voldoende is om de aandoening te krijgen. Dit in tegenstelling tot een autosomaal recessieve fout waarbij kinderen pas klachten krijgen wanneer beide chromosomen een fout bevatten.
Bij het kind zelf ontstaan
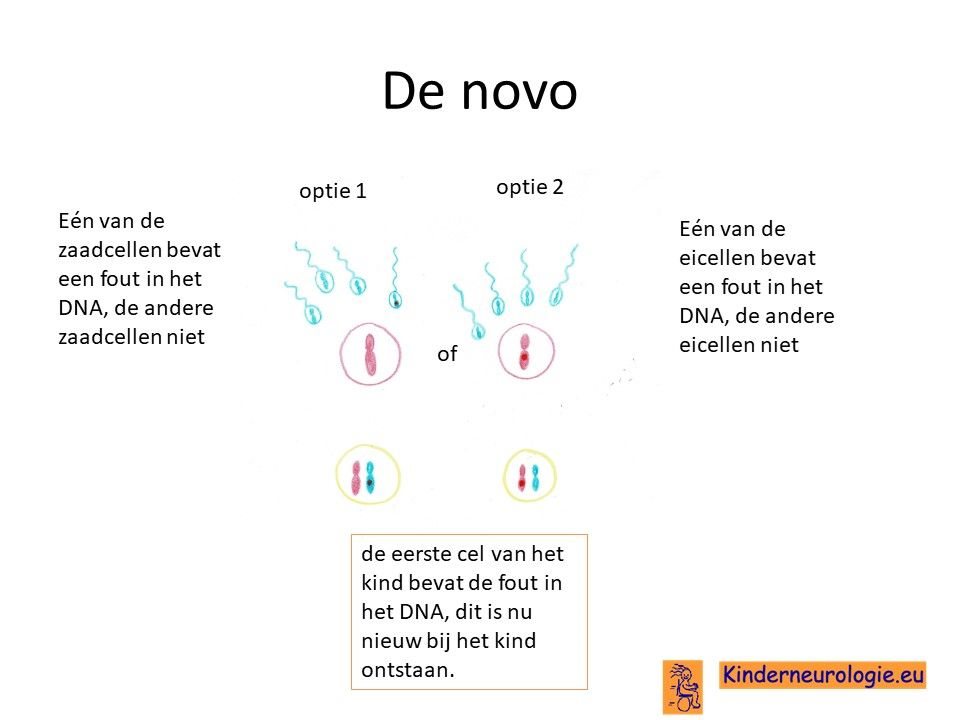
Bij een deel van de kinderen met een DOAplus-syndroom is de fout bij het kind zelf ontstaan tijdens de bevruchting van de eicel door de zaadcel en niet overgeërfd van een van de ouders. Dit wordt ook wel de novo genoemd, wat nieuw bij het kind ontstaan betekent.
Geërfd van een ouder
Een deel van de kinderen heeft de fout in het OPA1-gen geërfd van een ouder. Soms was al bekend dat deze ouder ook problemen met zien en/of een vertraagde ontwikkeling heeft gehad, maar vaak nog niet, omdat vroeger de onderzoeken waarmee nu duidelijk wordt dat er sprake is van het DOA plus-syndroom, nog niet bestonden.
Autosomaal recessief
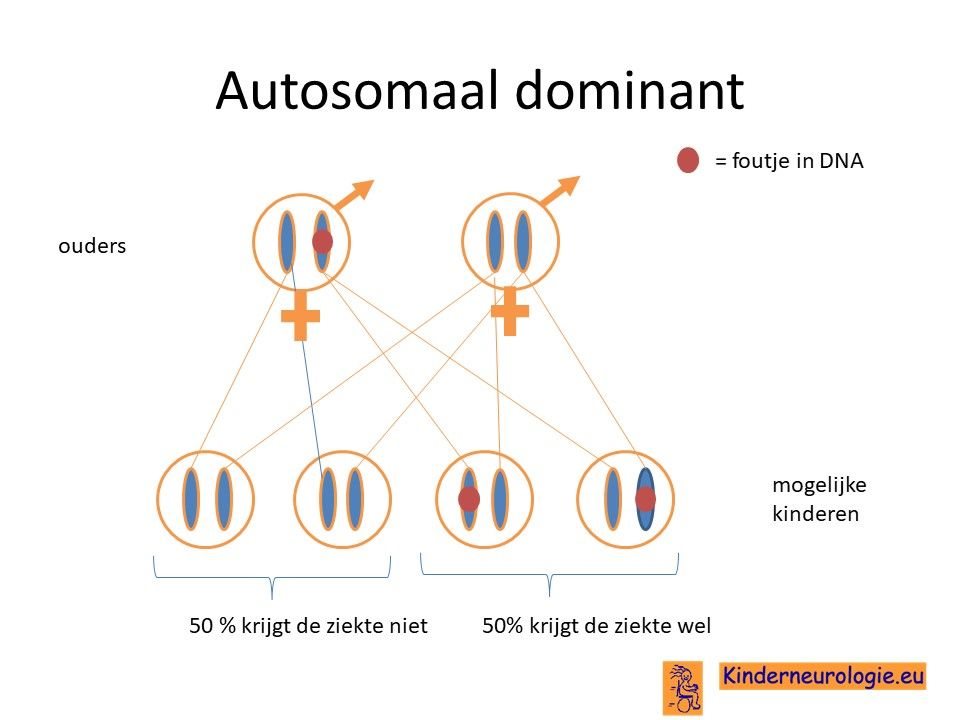
Er zijn ook kinderen waarbij beide chromosomen 3 een foutje bevatten in het OPA-1 gen. Deze kinderen hebben ook het DOA-plus syndroom, maar hebben meestal wel meer klachten dan kinderen die een fout hebben op een van de twee chromosomen 3. Ook ontstaan de klachten vaak op jongere leeftijd.
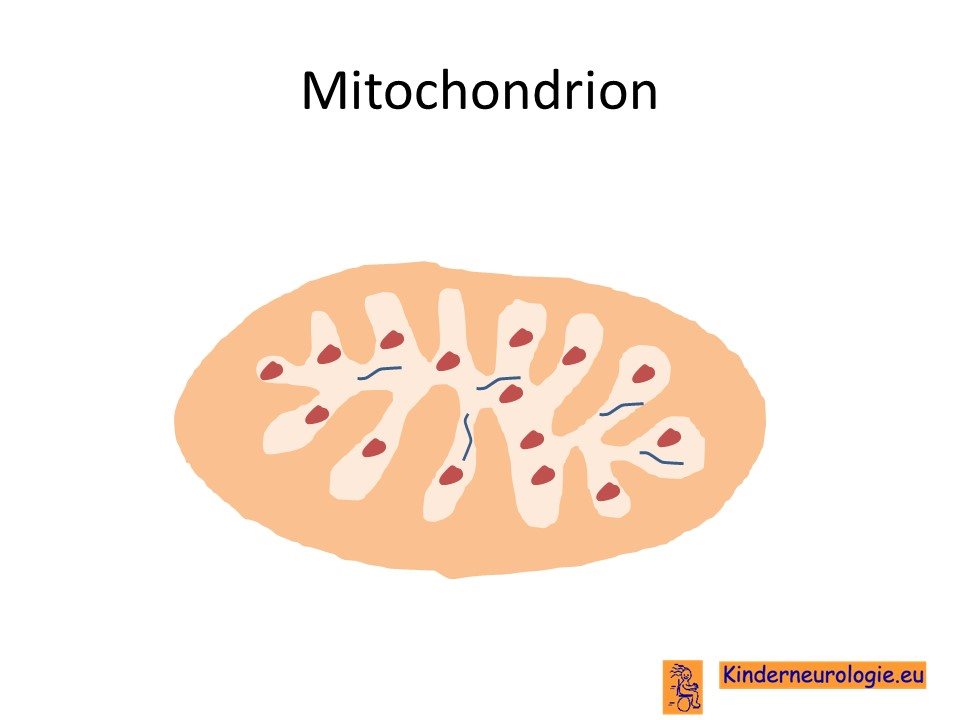
Mitochondriëen
Het OPA-1 gen zorgt voor de aanmaak van het OPA-1 eiwit. Dit OPA-1 eiwit speelt een belangrijke rol in de mitochondriëen, de energiefabriekjes van alle cellen in ons lichaam. Dit OPA-1 eiwit zorgt er voor dat de energiefabriekjes goed hun werk kunnen doen en energie kunnen leveren aan de cel. Ook zorgt het OPA-1 gen er voor dat de energiefabriekjes stevig zijn en niet gemakkelijk kapot gaan.
Kinderen met het DOA-plus syndroom hebben te weinig of niet goed functionerend OPA-1 eiwit. Daardoor gaan de energiefabriekjes gemakkelijk kapot en kunnen de energiefabriekjes ook niet genoeg energie leveren om de cel goed te laten functioneren. De oogzenuw, het netvlies en de gehoorszenuw zijn heel gevoelig voor het ontstaan van een tekort aan energie. Hierdoor kunnen zenuwvezels kapot gaan en afsterven. Ook de spieren en de zenuwen in ons lichaam zijn gevoelig voor het een tekort aan energie.
In de mitochondriëen zitten veel verschillende eiwitten die allemaal nodig zijn voor de aanmaak van energie. Een van deze eiwitten is cytochroom-c. Dit cytochroom-c werkt ook minder goed wanneer er onvoldoende OPA-1 eiwit aanwezig is.
Het OPA-1 gen speelt ook een belangrijke rol bij het erfelijk materiaal wat in de energiefabriekjes aanwezig is (mitochondrieel DNA genoemd). Een tekort aan het OPA-1 eiwit kan er voor zorgen dat er gemakkelijk foutjes ontstaan in dit mitochondriële DNA. Door de foutjes in dit mitochondriële DNA kunnen de mitochondriëen nog slechter hun werk doen.
Plus-syndroom
Het foutje in het OPA-1 gen kan ook zorgen dat er alleen problemen zijn met zien, zonder dat er problemen ontstaan met horen, met het evenwicht en met de spieren. Dit wordt dan het DOA- syndroom genoemd. Wanneer er naast problemen met de ogen ook andere problemen ontstaan wordt gesproken van het DOA-plus syndroom.
Waarom sommige kinderen alleen problemen hebben met zien en andere meer problemen is niet goed bekend.
Wat zijn de symptomen van het DOA-plus syndroom?
Variatie
Er bestaat een grote variatie in hoeveelheid en ernst van klachten die verschillende kinderen met het DOA-plus syndroom hebben. Onderstaande beschreven problemen kunnen voorkomen bij het DOA-plus syndroom maar het is bijna nooit zo dat kinderen alle onderstaande klachten krijgen.

Jouw kind is uniek
Bedenk dat onderstaande symptomen kunnen voorkomen bij jouw kind, maar ook niet allemaal zullen voorkomen. Jouw kind is uniek en veel meer dan een kind met deze aandoening. Het lezen van mogelijke symptomen die kunnen voorkomen, kan ouders het gevoel geven dat er alleen maar aandacht is voor de beperkingen van het kind. Dat is zeer zeker niet de bedoeling. Jouw kind is bijvoorbeeld lief, grappig, gevoelig, gezellig,sociaal, vindingrijk, nieuwsgierig, ondeugend, enthousiast,een zonnestraaltje, creatief en/of innemend en dat vind je niet terug in onderstaande symptomen die kunnen horen bij dit syndroom. Dat kan ook niet, want die eigenschappen maken jouw kind nu eenmaal uniek. Blijf daar vooral naar kijken en zie deze symptomen meer als achtergrondinformatie die je kunnen helpen om te begrijpen wat er met je kind aan de hand zou kunnen zijn wanneer jouw kind zich anders ontwikkelt of ergens last van heeft. Deze informatie kan jullie als ouders en hulpverleners een handvat geven wat hiervoor een mogelijke verklaring kan zijn.
Problemen met zien
Kinderen met het DOA-plus syndroom krijgen geleidelijk aan problemen met zien met beide ogen. Het begint vaak met een probleem om kleuren te zien, vooral het onderscheid tussen de kleur blauw en de kleur geel wordt lastig. Geleidelijk aan gaan kinderen steeds waziger zien. De mate van slechtziendheid kan variëren van matig tot nagenoeg volledige blindheid. Het zien wordt vaak uitgedrukt in %, waarbij normaal zien een zicht is van 100%. Bij de meeste kinderen en volwassen met het DOA-plus syndroom is het zien uitgedrukt in % variërend tussen de 0 en 60%.
Ook kunnen kinderen stukjes van het beeld missen. Wanneer ze naar een persoon kijken kunnen ze bijvoorbeeld niet de neus en de ogen zien maar wel de haren en de ogen.
Vaak is een oog meer aangedaan dan het andere oog.

Problemen met bewegen van de ogen
Een deel van de kinderen krijgt problemen met het bewegen van de ogen. De ogen willen niet meer goed naar rechts, links, boven of beneden bewegen. Vaak is dit voor beide ogen verschillend. Wanneer twee ogen niet naar hetzelfde punt kijken, krijgen kinderen last van dubbelzien.
Dit dubbelzien wordt vaak erger bij vermoeidheid. De problemen met het bewegen van de ogen worden ook wel chronische progressieve externe ophtalmoplegie (CPEO) genoemd.
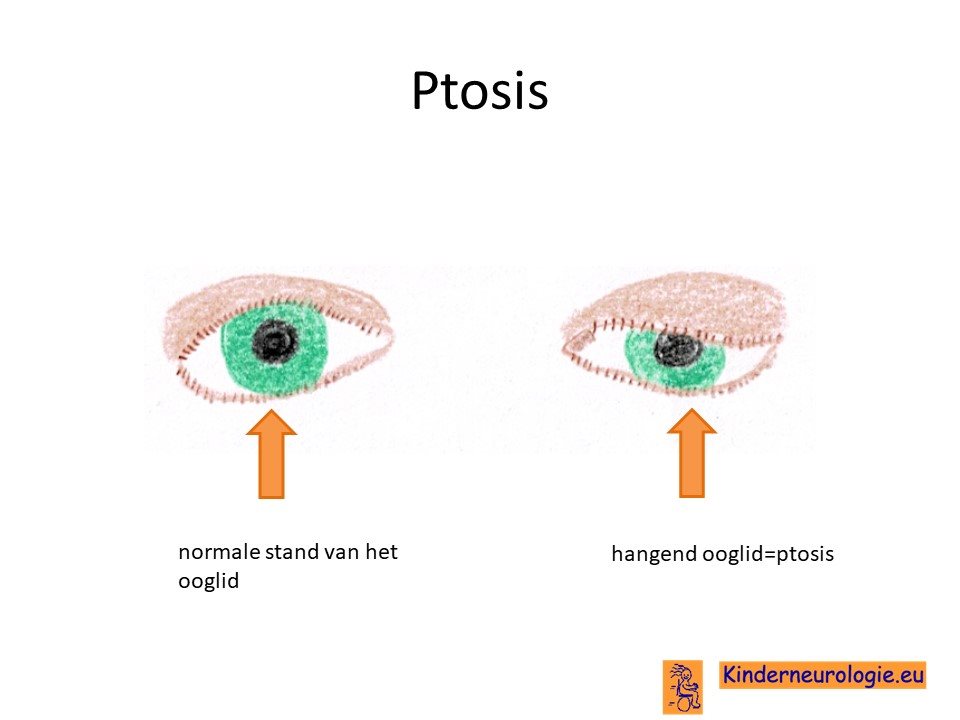
Hangend ooglid
Een deel van de kinderen krijgt last van een hangend ooglid. Wanneer het ooglid voor de pupil hangt (het zwarte rondje in het oog) dan wordt het voor kinderen lastiger om te kunnen zien. Een hangend ooglid wordt een ptosis genoemd.
Problemen met horen
Een groot deel van de kinderen met het DOA-plus syndroom krijgt ook problemen met horen. Ze horen steeds minder goed. De eerste klachten ontstaan vaak op lagere of middelbare schoolleeftijd. Ook hier geldt dat sommige kinderen hier nauwelijks door gehinderd worden en andere kinderen hierdoor ernstige belemmerd worden door slechthorendheid.

Problemen met het evenwicht
Jongeren met het DOA-plus syndroom kunnen problemen krijgen met het evenwicht. Ze vallen gemakkelijker en om dit te voorkomen zetten ze hun voeten vaak wat verder uit elkaar tijdens het lopen om zo meer balans te hebben.
Ook kunnen jongeren last krijgen van trillende handen wanneer ze iets willen pakken. De ogen kunnen dezelfde trillende beweging maken.
Deze klachten ontstaan vaak meer dan tien jaar na het ontstaan van de problemen met zien.

Polyneuropathie
Ook de zenuwen in het lichaam kunnen geleidelijk aan minder goed gaan functioneren. Dit probleem ontstaan vaak eerst in de voeten en kan langzaam opstijgen naar de benen en naar de handen. Jongeren kunnen last krijgen van een verdoofd gevoel aan de tenen of van tintelingen in de voeten. Later kunnen ook problemen ontstaan met het optillen van de voeten, waardoor kinderen lopen met klapvoeten. Ook kunnen de voeten een andere vorm gaan krijgen, waardoor een zogenaamde holvoet ontstaat.

Spierzwakte
Ook kunnen er problemen met de spieren zelf ontstaan. Vaak bestaan de eerste symptomen uit spierkrampen in de spieren na een tijd bewegen. Geleidelijk aan kunnen de spieren ook zwakker en dunner worden. Trap lopen en opstaan uit een stoel wordt lastiger.

Intelligentie
Kinderen met het DOA-plus syndroom hebben een normale intelligentie. Wel kan het verwerken van informatie meer tijd kosten.
Problemen met praten
Een deel van de kinderen met DOA-plus syndroom heeft problemen met praten. Vaak hebben kinderen moeilijkheden met het uitspreken van de woorden, waardoor ze voor anderen minder goed verstaanbaar zijn. Ook hebben kinderen vaak hun mond open hangen.
Problemen met slikken
Een deel van de kinderen heeft problemen met slikken. Kinderen verslikken zich gemakkelijker in eten of drinken. Sommige kinderen kwijlen ook gemakkelijk.
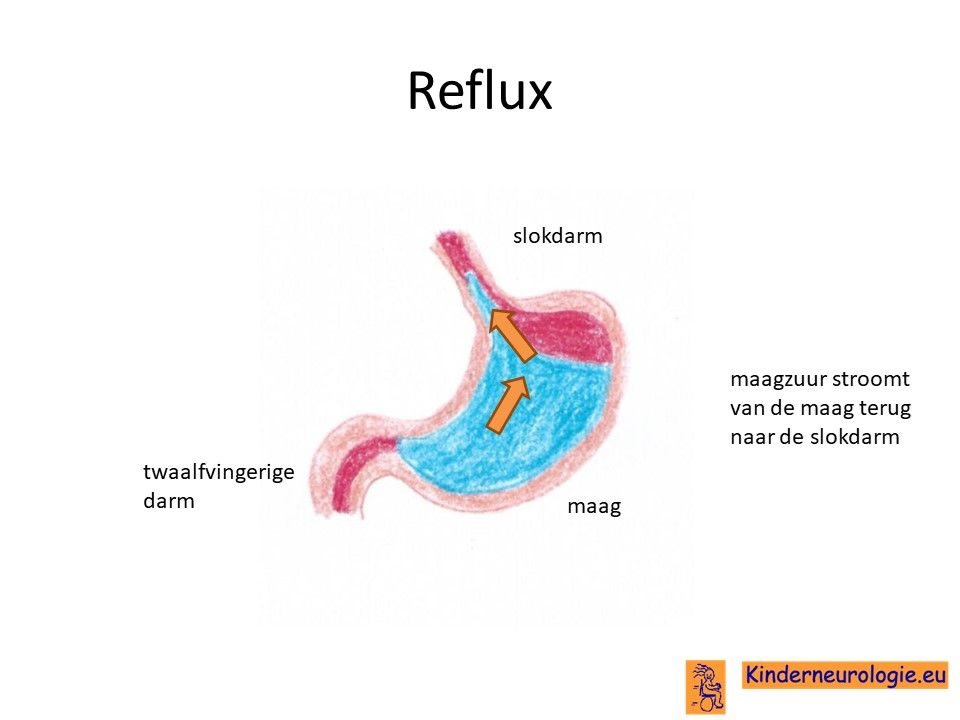
Reflux
Kinderen met dit syndroom hebben vaak last van het terugstromen van voeding vanuit de maag naar de slokdarm. Dit wordt reflux genoemd. Omdat de maaginhoud zuur is, komt het zuur zo ook in de slokdarm, soms zelfs ook in de mond. Dit zuur kan zorgen voor pijnklachten, waardoor kinderen moeten huilen en soms ook niet willen eten. Ook kan het maken dat kinderen moeten spugen.
Door het zuur kan de slokdarm geïrriteerd en ontstoken raken. Wanneer dit niet tijdige ontdekt en behandeld wordt, kan dit zorgen voor het spuug met daarin bloedsliertjes.
Verstopping van de darmen
Verstopping van de darmen komt vaak voor bij kinderen met dit syndroom. De ontlasting komt dan niet elke dag en is vaak hard waardoor kinderen moeite hebben met poepen. Dit kan buikpijnklachten geven. Dit kan buikpijnklachten geven en zorgen voor een bolle buik. Ook kan de eetlust hierdoor minder worden
Migraine
Kinderen en volwassenen met het DOA-plus syndroom zijn gevoeliger om last te krijgen van migraine aanvallen. Bij migraine is er sprake van bonzende hoofdpijn in het hoofd, vaak met misselijkheid en braken. Kinderen moeten rust nemen en willen het liefst gaan slapen in een koele en donkere ruimte.

Hoe wordt de diagnose DOA-plus syndroom gesteld?
Verhaal en onderzoek
Op grond van het verhaal van een kind met problemen met zien en horen en daarnaast problemen met bewegen van de ogen, met evenwichtsproblemen, met spierzwakte of spierkrampen kan deze aandoening worden vermoed. Er zijn ook andere aandoeningen die hier veel op kunnen lijken zoals het Costeff syndroom, het Kearn-Sayres syndroom, Leber hereditaire opticusatrofie en mitochondriële ziektes. Ook de aandoening myasthenia gravis kan lijken op het DOA-plus syndroom, al krijgen kinderen met deze aandoening geen last van slechtziendheid, wel van dubbelzien en/of hangen van de oogleden. De aandoening multiple sclerose kan ook soortgelijke klachten geven.
Bloedonderzoek
Bij gewoon bloedonderzoek worden geen bijzonderheden gevonden. Vaak wordt gekeken of er voldoende vitamine B12 aanwezig is omdat een tekort aan vitamine B12 ook soortgelijke klachten kan geven.
Bij volwassenen kunnen de waardes voor de leverfunctie licht verhoogd zijn. Het melkzuur in het bloed is meestal normaal, wel kan het melkzuur hoger worden dan gebruikelijk na enige tijd inspanning.
Erfelijkheidsonderzoek
Door middel van bloedonderzoek naar erfelijke aandoening kan aangetoond worden dat er een foutje aanwezig is op het 3e chromosoom op de plaats van het OPA-1 gen. Hiermee kan de diagnose DOA- (plus) syndroom worden bevestigd. Bij het merendeel van de kinderen met het DOA-plus syndroom wordt een foutje gevonden in het OPA-1 gen.

Oogarts
De oogarts kan vaststellen dat er sprake is van een steeds dunner wordende oogzenuw. De oogzenuw ziet er bleek uit. Ook kan de oogarts zien dat er veranderingen ontstaan van het netvlies. Er bestaat een speciaal onderzoek een ERG (elektroretinogram) waarmee de oogarts kan aantonen dat er sprake is van een probleem met het functioneren van het netvlies. Een VEP-onderzoek is een onderzoek waarbij de oogzenuw doorgemeten kan worden. Bij kinderen met het DOA-syndroom valt op dat de oogzenuw veel te traag werkt.

KNO-arts
De KNO-arts kan door middel van gehoorsonderzoek kijken of er een probleem is van de gehoorszenuw en in welke mate. Met behulp van een BAEP kan de gehoorzenuw gemeten worden.
Spierbiopt
Wanneer gedacht wordt aan een mitochondriële ziekte dan zal vaak door middel van een spierbiopt gekeken worden hoe de mitochondriëen (energiefabriekjes) van de spieren werken.
Bij kinderen met het DOA-plus syndroom worden afwijkingen aan de spieren gevonden. Vaak hebben de spiervezels verschillende groottes, zitten in de spieren meer energiefabriekjes (mitochondriëen) dan gebruikelijk, maar is de spier wel in staat om voldoende energie aan te maken. Met speciale kleuring (COX-kleuring) is te zien dat een deel van de spiervezels minder cytochroom-C hebben, deze spiervezels worden zogenaamde COX-negatieve spiervezels genoemd.
EMG
Een EMG is een onderzoek waarbij met kleine stroompjes gekeken kan worden hoe snel de zenuwen in het lichaam werken. Bij kinderen met DOA-plus syndroom is vaak te zien dat de zenuwen in de voeten en benen minder goed werken dan gebruikelijk is voor de leeftijd van het kind.
MRI scan
Op een MRI scan van de oogzenuw kan gezien worden dat de oogzenuw er dunner uitziet dan gebruikelijk. Hiervoor moeten wel speciale opnames worden gemaakt. Meestal is de MRI scan van de hersenen helemaal normaal. Soms worden witte vlekken gezien in de hersenen die veel kunnen lijken op de witte vlekken die bij de diagnose MS worden gezien. Op volwassen leeftijd kan het volume van de hersenen en met name van de kleine hersenen kleiner zijn dan gebruikelijk.
Hoe wordt het DOA-plus syndroom behandeld?
Geen genezing
Er bestaat geen behandeling die het DOA-plus syndroom kan genezen. De behandeling is er op gericht om zo goed mogelijk om te gaan met de gevolgen die het DOA-plus syndroom heeft.
Hulpmiddelen
Met behulp van hulpmiddelen zullen kinderen zo goed mogelijk ondersteund worden in hun mogelijkheden om te kunnen zien. Per kind zal moeten worden bekeken op welke manier kinderen het beste kunnen worden gesteund (bijvoorbeeld met teksten in grote letters, een leesloep of met hulpmiddelen zoals een geleidestok of een geleidehond afhankelijk van de mate van slechtziendheid) Omdat de problemen met zien geleidelijk aan kunnen toenemen wordt er soms al voor gekozen om in een vroeg stadium braille aan te leren.
Een hangend ooglid wat zorgt voor problemen met zien kan verholpen worden met een bril met daaraan een klein haakje die het ooglid omhoog houdt. Dit wordt een ptosisbril genoemd.

VISIO/Bartimeus
VISIO en Bartimeus zijn instellingen die kinderen en volwassenen die slechtziend of blind zijn begeleiden. Zij kunnen vaak tips hebben hoe kinderen die slecht kunnen zien het best kunnen spelen of benaderd kunnen worden.
Gehoor
Met behulp van gehoorapparaten wordt geprobeerd het gehoor zo optimaal mogelijk te houden.
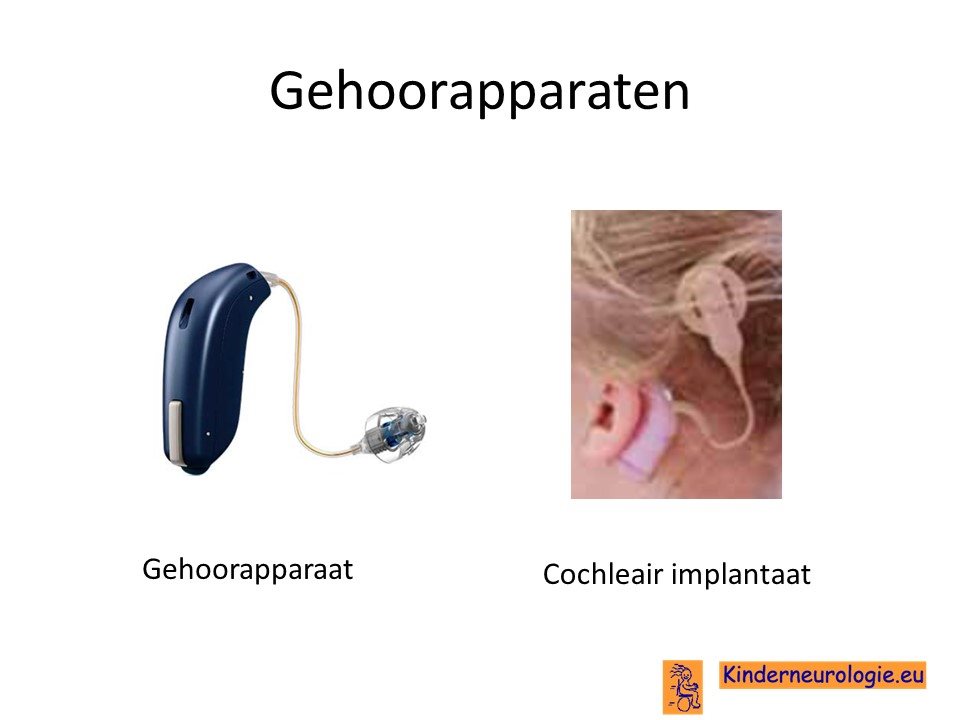
Gehoorhulpmiddelen
Kinderen die slechthorend zijn, kunnen soms baat hebben bij een gehoorapparaat om op deze manier beter te kunnen horen. Kinderen die volledig doof zijn, hebben meestal geen baat bij een gehoorapparaat. Een KNO-arts en een audioloog kunnen vaststellen of een kind baat zal hebben bij een gehoorapparaat en bij welk type gehoorapparaat. Ook kunnen zij adviezen geven voor hulpmiddelen die er voor kunnen zorgen dat kinderen met slechthorend of doofheid zich zo goed mogelijk zelfstandig kunnen redden (speciale deurbel, speciale wekker etc.)

Fysiotherapie
Een fysiotherapeut kan ouders tips en adviezen geven hoe ze hun kindje zo goed mogelijk kunnen stimuleren om er voor te zorgen dat de ontwikkeling zo optimaal als mogelijk verloopt. Wanneer er problemen zijn met het bewaren van de balans dan kan een wandelstok, kruk, looprekje of rollator helpen om de balans wel te kunnen bewaren. Een fysiotherapeut kan advies geven, welk hulpmiddel het beste gebruikt kan worden.

Logopedie
Een logopedist kan adviezen geven hoe jongeren met SCAR-4 zo goed mogelijk kunnen praten, waardoor ze beter verstaanbaar zijn voor andere mensen. Rustig en niet al te hard praten, zorgt er vaak voor dat een kind of volwassene beter verstaanbaar is voor anderen.
De logopedist geeft ook adviezen bij slik- en eetproblemen. Drinken door een rietje kan helpen om verslikken te voorkomen.
Revalidatiearts
De revalidatiearts coördineert de verschillende behandelingen en vervolgt de ontwikkeling van kinderen met met een bewegingsstoornis. Bij problemen wordt gekeken wat voor oplossing er voor deze problemen te bedenken is. Vaak doet de revalidatiearts dit aan de hand van ICF-CY model. Er wordt gekeken wat het effect is van de aandoening op de verschillende lichaamsfuncties van het kind, de mogelijkheid om activiteit te ondernemen (bijvoorbeeld eten, aankleden, spelen) en de mogelijkheden om deel te nemen aan het dagelijks leven. De revalidatiearts denkt samen met een team mee welke oplossingen er te bedenken zijn voor een bepaald probleem.
De revalidatiearts geeft ook adviezen voor aangepaste schoenen of het gebruik van bijvoorbeeld spalken.
De revalidatiearts geeft ook adviezen voor het juiste onderwijs van het kind. Sommige kinderen gaan naar de school die verbonden is aan het revalidatiecentrum.
Ook voor jongere kinderen bestaan op het revalidatiecentrum vaak groepjes waarin de kinderen gedurende een dagdeel therapie krijgen waarin hun ontwikkeling gestimuleerd wordt.
School
Een deel van de kinderen met het DOAplus-syndroom hebben extra begeleiding bij het leren nodig. Een deel van de kinderen kan regulier onderwijs volgen met behulp van ondersteuning. Een ander deel van de kinderen gaat uiteindelijk toch naar het speciaal onderwijs van cluster 1 of 3 omdat zij daar in kleinere klassen zitten en meer hulp en ook therapie kunnen krijgen.
Kwijlen
Kwijlen kan verminderen door kinderen er bewust van te maken dat ze hun speeksel moeten doorslikken. Ook kunnen oefeningen waarbij geoefend wordt om de mond te sluiten helpen. Er bestaan moderne halsdoekjes die kwijl kunnen opvangen, zodat de kleding niet vies en nat wordt.
Er bestaan medicijnen die het kwijlen minder kunnen maken. Het meest gebruikte medicijn hierdoor is glycopyrrhonium. Soms kan een behandeling van de speekselklieren door middel van botox of door middel van een operatie nodig zijn om er voor zorgen dat kinderen minder kwijlen. Per kind zullen de voor- en nadelen van elke behandeling moeten worden afgewogen.

Reflux
Reflux kan er ook voor zorgen dat kinderen slecht eten. Door de voeding in te dikken met johannesbroodpitmeel kan de voeding minder gemakkelijk terug stromen van de maag naar de slokdarm. Ook zijn er medicijnen die de maaginhoud minder zuur kunnen maken waardoor de slokdarm minder geprikkeld wordt bij terugstromen van de maaginhoud. Medicijnen die hiervoor gebruikt worden zijn ranitidine, omeprazol of esomeprazol. Indien dit allemaal niet voldoende is, kan een operatie nodig zijn waarbij de overgang van de slokdarm naar de maag nauwer wordt gemaakt, waardoor de voeding ook minder gemakkelijk terug kan stromen. Dit wordt een Nissen-operatie genoemd.
Verstopping van de darmen
Het medicijn macrogol kan er voor zorgen dat de ontlasting soepel en zacht blijft en stimuleert de darmwand om actief te blijven. Hierdoor kunnen kinderen gemakkelijker hun ontlasting kwijt. Verder blijft het belangrijk om te zorgen dat kinderen voldoende vocht en vezels binnen krijgen en zo veel als kan bewegen. Soms zijn zetpillen nodig om de ontlasting op gang te krijgen.

Behandeling migraine
Migraine bij kinderen met DOA-plus syndroom kan net zo behandeld worden als bij kinderen zonder het DOA-plus syndroom. Alleen is het niet verstandig om het medicijn valproaat te gebruiken als medicijn om migraine aanvallen te voorkomen.
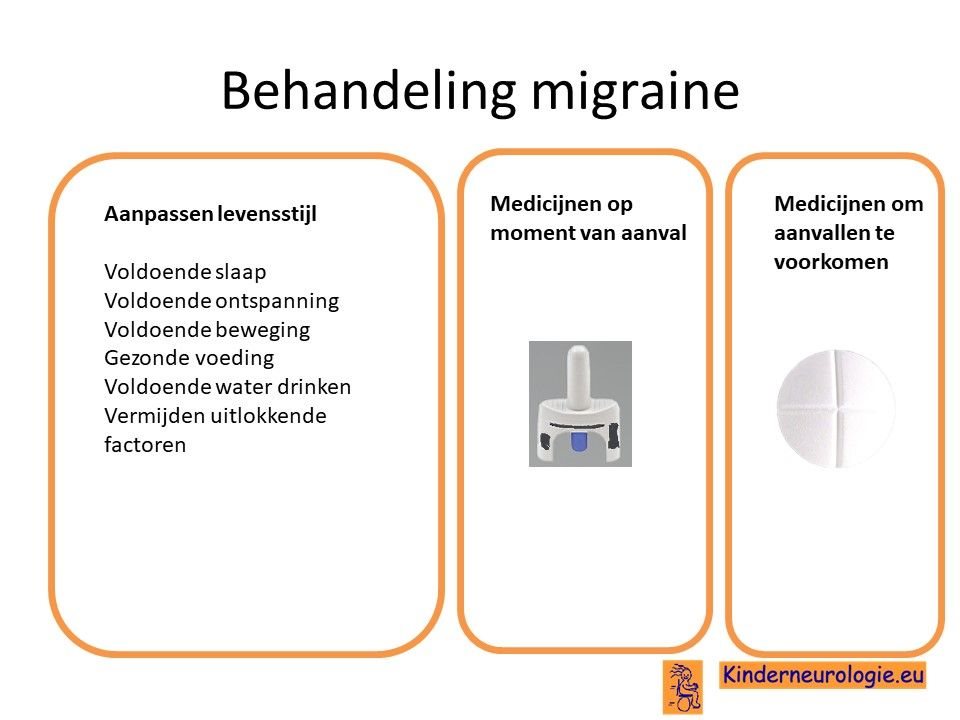
Niet roken en alcohol drinken
Roken en het drinken van alcohol is voor alle jongeren af te raden, maar helemaal voor mensen met het DOA-plus syndroom omdat er aanwijzingen zijn dat hierdoor de klachten in een sneller tempo kunnen toenemen.

Onderzoek
Er wordt onderzocht of het medicijn Idebenone kan helpen om er voor te zorgen dat de klachten horend bij deze aandoening minder snel toenemen. Dit wordt gedaan in onderzoeksverband, het medicijn is niet zomaar verkrijgbaar in Nederland.
Financiële kant van zorg voor een kind met een beperking
De zorg voor een kind met een beperking brengt vaak extra kosten met zich mee. Er bestaan verschillende wetten die zorg voor kinderen met een beperking vergoeden.
Daarnaast bestaan regelingen waar ouders een beroep op kunnen doen, om een tegemoetkoming te krijgen voor deze extra kosten. Meer informatie hierover vindt u in de folder financiën kind met een beperking.

Wat kun je als gezin zelf doen om om te gaan met het hebben van een aandoening bij een gezinslid?
Als gezin van een kind waarbij er sprake is van een aandoening, is het goed om te zorgen dat jullie in de je kracht komen staan. Het is goed om te beseffen over welke denk-, emotionele-, innerlijke- en fysieke kracht jullie als gezin beschikken en hoe jullie deze kracht kunnen inzetten om goed voor ieder lid van het gezin te zorgen. Bekijk wat bij jullie als gezin past. Bekijk wat je kunt doen (of kunt laten) om deze kracht zo optimaal mogelijk in te zetten. En bedenk ook dat ieder lid van het gezin verschillende kwaliteiten heeft waarmee jullie elkaar kunnen aanvullen en kunnen versterken.
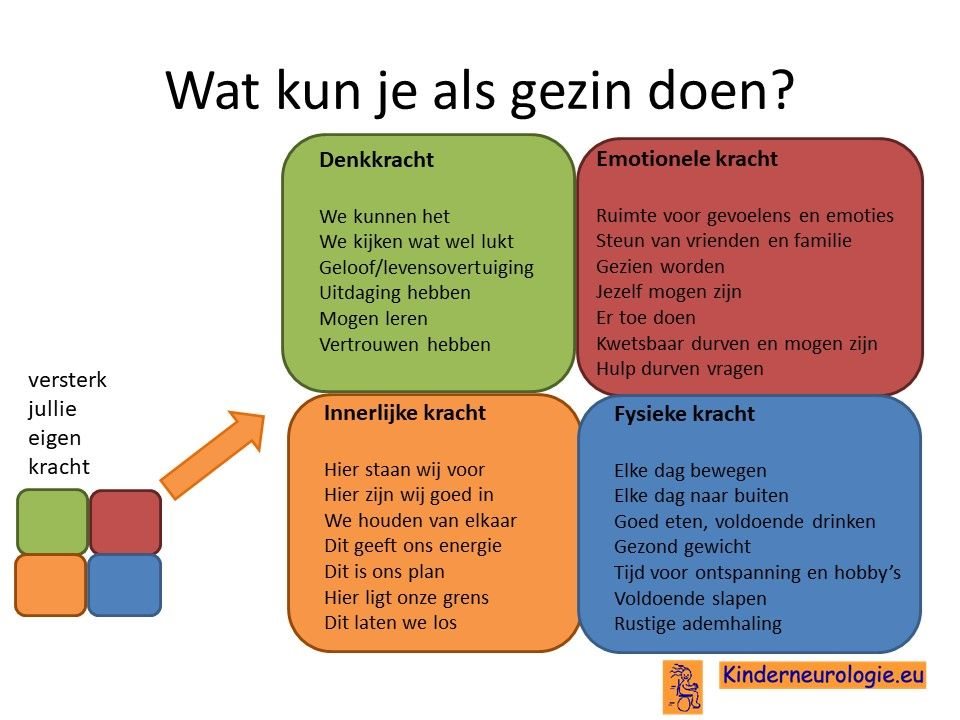
Begeleiding
Een maatschappelijk werkende of psycholoog kunnen kinderen en hun ouders helpen hoe het hebben van deze aandoening een plaats kan krijgen in hun leven. Het kost vaak tijd om het krijgen van deze diagnose een plaats te geven in het dagelijks leven.Ook vinden veel ouders het vaak lastig hoe zij hun tijd en aandacht moeten verdelen tussen het kind met de beperking en andere kinderen in het gezin. In de folder aandacht en tijd voor brussen vindt u tips die u hierbij kunnen helpen.

Contact met andere ouders
Door middel van een oproepje op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders/verzorgers die ook te maken hebben met het DOA plus-syndroom.
Wat betekent het hebben van het DOA-plus syndroom voor de toekomst?
Toename klachten
Kinderen met het DOA-plus syndroom krijgen geleidelijk aan meer klachten. Dit gaat bij ieder kind in een verschillend tempo. Het valt van te voren niet te voorspellen in welk tempo er nieuwe klachten gaan komen. Bij kinderen waarbij op jonge leeftijd de eerste klachten ontstaan, is het tempo van ontstaan van nieuwe klachten vaak hoger, dan wanneer de eerste klachten pas op volwassen leeftijd ontstaan. Meestal worden de klachten geleidelijk aan erger in de loop van tientallen jaren.
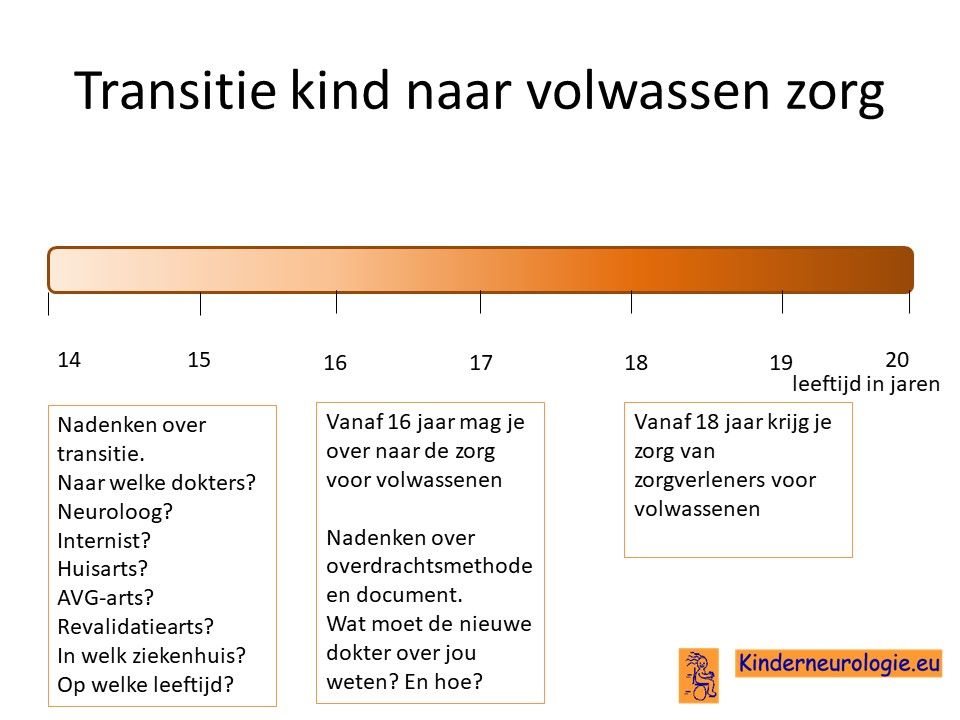
Transitie van zorg
Tussen de leeftijd van 16 en 18 jaar wordt de zorg vaak overgedragen van kinderspecialisten naar specialisten die de zorg aan volwassenen geven. Het is belangrijk om tijdig hierover na te denken. Is er behoefte de zorg over te dragen naar specialisten voor volwassenen of kan de huisarts de zorg leveren die nodig is.En als er behoefte is aan overdragen van de zorg naar specialisten voor volwassenen, naar welke dokter(s) wordt de zorg dan overgedragen? In welk ziekenhuis kan de zorg het beste geleverd worden. Het proces van overdragen van de zorg wordt transitie genoemd. Het is belangrijk hier tijdig over na te denken en een plan voor te maken samen met de dokters die betrokken zijn bij de zorg op de kinderleeftijd.
Ook verandert er veel in de zorg wanneer een jongere de leeftijd van 18 jaar bereikt. Voor meer informatie over deze veranderingen verwijzing wij u naar het artikel veranderingen in de zorg 18+.
Spasticiteit
Een klein deel van de volwassenen met het DOA-plus syndroom ontwikkelt op volwassen leeftijd stijfheid van de spieren van met name de benen en in minder mate ook van de armen. Deze stijfheid wordt spasticiteit genoemd.
Suikerziekte
Volwassen met het DOA-plus syndroom hebben een verhoogde kans om suikerziekte te ontwikkelen.
Vermoeidheid
Volwassenen met DOA-plus syndroom zijn vaak sneller vermoeid dan volwassenen zonder DOA-plus syndroom. Dit vraagt vaak aanpassing in het dagelijks leven. Zorgen voor een vast dagritme waarin activiteiteiten worden afgewisseld met momenten van rust en ontspanning helpt om de energie goed over de dag te verdelen. Ook is het belangrijk elke dag lichamelijk actief te zijn en te zorgen voor een goede conditie. Daarnaast zijn vaste tijden van gaan slapen in een koele donker kamer en vaste tijden van wakker worden belangrijk om te zorgen voor voldoende goede slaap.
Vaak moet er een keuze gemaakt worden welke activiteiten op een dag ingepland gaan worden. Het is goed om te kijken of deze activiteiten noodzakelijk zijn om zelf te doen of niet(wellicht kan iemand anders deze taak overnemen?) en of ze wel of geen energie geven. Op deze manier kan bepaald worden welke activiteiten op een dag het beste ingepland kunnen worden.
Relaties
Voor volwassenen met een beperking kan het leggen en behouden van een vriendschap of een relatie met een ander meer moeite kosten dan voor volwassenen zonder beperking. Het gaat minder vanzelfsprekend omdat de volwassene bijvoorbeeld minder energie heeft, het lastiger vindt om zelf contacten te leggen, onzeker is, andere volwassenen niet goed weten hoe met een volwassene met een beperking om te gaan of omdat uitgaansgelegenheden minder goed toegankelijk zijn voor een volwassene met een beperking. Vaak ronden volwassenen hun opleiding af, zodat contact die voorheen via school met klasgenoten plaats vonden, niet meer vanzelfsprekend zijn. Voor een deel van de volwassenen verlopen nieuwe vriendschappen daarna via werk of de buurt waarin ze wonen. Sport is vaak een mooie manier om nieuwe vriendschappen op te doen. Via de website van uniek sporten, zijn adressen te vinden van sportmogelijkheden voor mensen met een beperking. Ook veen hobby kan een mooie manier zijn om nieuwe contacten te leggen. Een ander deel van de volwassen vindt nieuwe vrienden via social media.
Werk
Een deel van de volwassenen met DOA-plus syndroom kan op volwassen leeftijd regulier werk uitvoeren. Het is niet verplicht de werkgever op de hoogte te stellen dat de diagnose DOA-plus syndroom is gesteld. Het kan wel fijn zijn dat de werkgever op de hoogte is, zodat er bijvoorbeeld aanpassingen aan de werkplek worden gedaan of een mogelijkheid om een rustmoment gedurende de dag te nemen. De bedrijfsarts kan behulpzaam zijn bij het adviseren voor aanpassingen waardoor de volwassene met DOA-plus syndroom4 op een goede en gezonde manier zijn werk kan doen.
Voor een ander deel van de volwassenen zal het niet mogelijk zijn om regulier werk te vinden. Zij kunnen een beroep doen op de participatiewet. Hiervoor kunnen volwassenen contact opnemen met de gemeente van de plaats waar zij wonen. De gemeente kijkt samen met de volwassene welke ondersteuning de volwassene nodig heeft om passend werk te vinden.
Rijbewijs
Het hebben van een lichamelijke en/of verstandelijke beperking kan van invloed zijn op de rijvaardigheid. Er zijn regels bij welke beperkingen een volwassene wel een auto mag besturen en bij welke beperkingen niet. Aanpassingen in de auto kan maken dat een volwassene wel een auto mag besturen. Op de eigen verklaring van het CBR moet ingevuld worden dat er sprake is van DOA-plus syndroom. Dit zal er vaak voor zorgen dat er een medische keuring nodig zal zijn. Soms wordt er ook een rijvaardigheidstest afgenomen. Het is mogelijk dat de geldigheidsduur van het rijbewijs korter is dan gebruikelijk vooral wanneer er sprake is van medische problemen die kunnen toenemen in de loop van de tijd. Meer informatie over het rijbewijs is te vinden op de website van het CBR.
Levensverwachting
Kinderen en volwassen met het DOA-plus syndroom hebben een normale levensverwachting.
Kinderen krijgen
Wanneer een volwassene met het DOA-plus syndroom zelf kinderen krijgt, dan hebben deze kinderen 50% kans om zelf ook het DOA- (plus) syndroom te krijgen. De hoeveelheid en ernst van de klachten bij een kind kan zowel evenveel, minder als meer zijn. Dit valt niet goed te voorspellen.Indien de volwassene geen kinderen wil of kan krijgen, moet wellicht nagedacht moeten worden over anticonceptie, waarover u in deze folder meer informatie vindt.

Hebben broertjes en zusjes een verhoogde kans om het DOA-plus syndroom te krijgen?
Erfelijke aandoening
Het DOA-plus syndroom is een erfelijke aandoening. Een groot deel van de kinderen heeft het foutje geërfd van de vader of van de moeder. Broertjes en zusjes hebben dan zelf ook tot 50% kans om ook het DOA-plus syndroom te krijgen. De hoeveelheid klachten en de ernst van de klachten kan per familielid sterk verschillen. Een klinisch geneticus kan hier meer informatie over geven.
Prenatale diagnostiek
Wanneer bekend is welk foutje in een familie heeft gezorgd voor het ontstaan van deze aandoening, dan is het mogelijk om tijdens een zwangerschap prenatale diagnostiek te verrichten in de vorm van een vlokkentest in de 12e zwangerschapsweek of een vruchtwaterpunctie in de 16e zwangerschapsweek om te kijken of het broertje of zusje ook het DOA plus-syndroom heeft. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie). De uitslag van deze onderzoeken duurt twee weken. Voor prenatale diagnostiek kan een zwangere de 8ste week verwezen worden door de huisarts of verloskundige naar een afdeling klinische genetica.

Wilt u dit document printen dan kunt u hier een pdf-versie downloaden.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via info@kinderneurologie.eu en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag.
Links
www.stofwisselingsziekten.nl
(Nederlandse vereniging van mensen met een stofwisselingsziekte)
www.metakids.nl
(site die onderzoek naar stofwisselingsziekten bij kinderen stimuleert)
Referenties
- OPA1 mutations induce mitochondrial DNA instability and optic atrophy 'plus' phenotypes. Amati-Bonneau P, Valentino ML, Reynier P, Gallardo ME, Bornstein B et al. Brain. 2008;131:338-51.
- Multi-system neurological disease is common in patients with OPA1 mutations. Yu-Wai-Man P, Griffiths PG, Gorman GS, Lourenco CM, Wright AF et al Brain. 2010;133:771-86
- A neurodegenerative perspective on mitochondrial optic neuropathies. Yu-Wai-Man P, Votruba M, Burté F, La Morgia C, Barboni P, Carelli V. Acta Neuropathol. 2016;132:789-806
- Intrafamilial "DOA-plus" phenotype variability related to different OMI/HTRA2 expression. Napolitano F, Terracciano C, Bruno G, Nesti C, Barillari MR, Barillari U, Santorelli FM, Melone MAB, Esposito T, Sampaolo S. Am J Med Genet A. 2020;182:176-182.
Laatst bijgewerkt: 30 maart 2022 voorheen: 30 januari 2021, 14 november 2020 en 22 juni 2013
Auteur: JH Schieving
