Wat is het Sneddon syndroom?
Het Sneddon syndroom is een aandoening waarbij typische gemarmerde huidafwijking voorkomt in combinatie met een verhoogd risico op herseninfarcten, hoge bloeddruk en nierproblemen.
Hoe wordt het Sneddon syndroom ook wel genoemd?
Het Sneddon syndroom is genoemd naar een dermatoloog Sneddon die deze aandoening herkend en beschreven heeft.
Livedo reticularis racemosa and cerebrovascular accidents
Soms wordt de Engelse term livedo reticularis racemosa and cerebrovascular accidents gebruikt. Livedo reticularis racemosa is de naam van de kenmerkende huidafwijking die en groot deel van de mensen met het Sneddon syndroom heeft. Cerebrovascular accidents is een ander woord voor een herseninfarct.
Twee types
Er wordt onderscheid gemaakt in twee types syndroom van Sneddon. Bij het ene type worden zogenaamde auto-antistoffen in het bloed gevonden (antistoffen tegen fosfolipiden) en bij het andere type worden deze antistoffen niet gevonden en is er sprake van een fout in het DNA (het ADA2-gen).
Hoe vaak komt het Sneddon syndroom voor bij kinderen?
Het Sneddon syndroom is een zeldzame aandoening die vaker bij volwassenen wordt gezien dan bij kinderen. Geschat wordt dat deze aandoening ongeveer bij één op de 250.000 mensen voorkomt. Mogelijk is dit een onderschatting, omdat mensen met een milde vorm van het Sneddon syndroom niet altijd de juiste diagnose krijgen.

Bij wie komt het Sneddon syndroom voor?
Het Sneddon syndroom wordt het meest gezien bij volwassen vrouwen tussen de leeftijd van 20 en 40 jaar. De kenmerkende huidafwijkingen die horen bij het Sneddon syndroom kunnen al tijdens de puberteit ontstaan. Zelden ontstaan tijdens de puberteit al andere symptomen.
Wat is de oorzaak van het Sneddon syndroom?
Niet bekend
De precieze oorzaak van het ontstaan van het Sneddon syndroom is niet goed bekend.
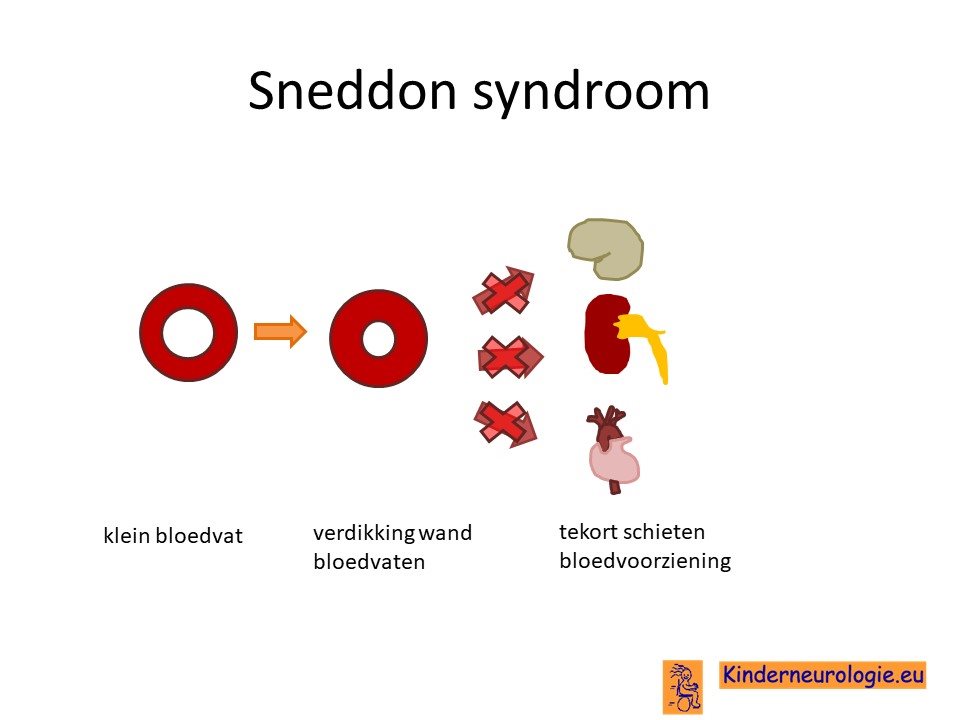
Verdikking wand kleine bloedvaten
Bij mensen met het Sneddon syndroom is er sprake van een verdikking van de wand van kleine bloedvaten. Aanvankelijk werd gedacht dat dit kwam door een ontsteking van de wand, maar tegenwoordig wordt er meer gedacht dat er geen sprake is van een ontsteking. De wand van de kleine bloedvaten verdikt waardoor er minder bloed door de bloedvaten kan stromen. Vooral de bloedvaten in de huid en in de hersenen krijgen te maken met deze verdikking van de bloedvatwandmaar ook de bloedvaten van de nieren en darmen kunnen in de problemen komen. Door de verdikking van de bloedvatwand in de huid, ontstaan er doorbloedingsproblemen in de huid die kunnen zorgen voor de kenmerkende gemarmerde huidafwijking. Door de doorbloedingsproblemen in de hersenen bestaat er een vergrote kans op het ontstaan van herseninfarcten.
Verhoogde stollingsneiging
Naast de vernauwing van de bloedvaten die zorgt voor problemen met de bloeddoorstroming, heeft het bloed ook een verhoogde neiging om te stollen en zo stolseltjes te maken. Deze stolseltjes kunnen zorgen voor afsluiting van vernauwde bloedvaten en zo ook problemen veroorzaken.
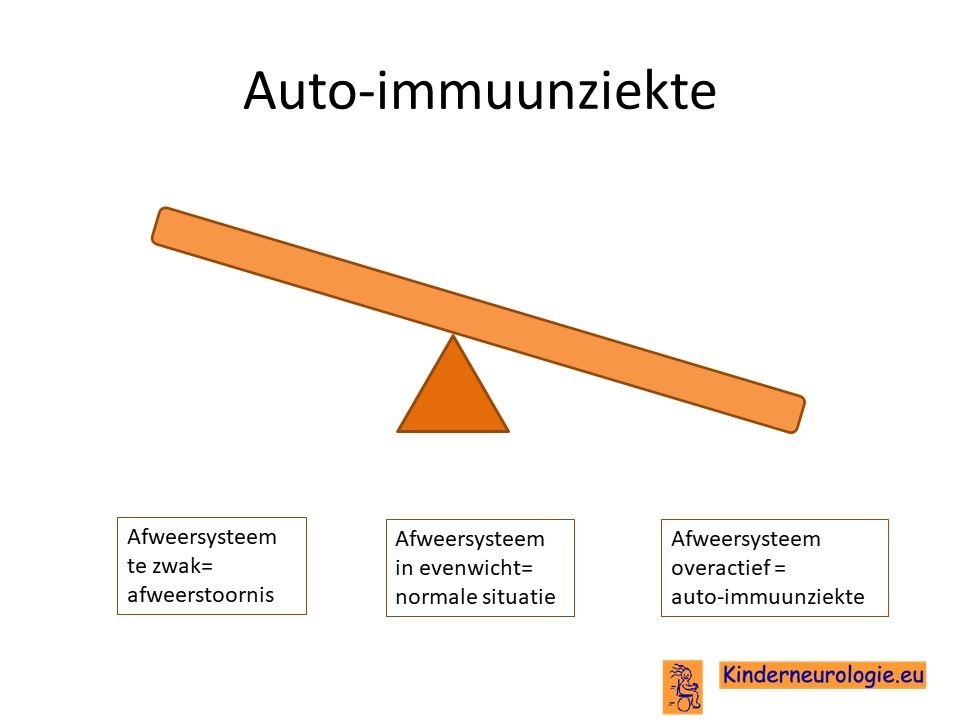
Auto-immuunziekte
Er wordt gedacht dat het Sneddon syndroom een zogenaamde auto-immuunziekte is. Een auto-immuunziekte is een aandoening waarbij het afweersysteem van het lichaam, wat bedoeld is voor het opruimen van bacteriën en virussen, onderdelen van het eigen lichaam gaat aanvallen alsof het een bacterie of virus is die opgeruimd moet worden. Deze afweerreactie zorgt voor het ontstaan van ontsteking van de wand van de bloedvaten.
Antifosfolipiden syndroom
Bij een deel van de mensen met het Sneddon syndroom worden zogenaamde afweerstoffen tegen fosfolipiden gevonden, deze afweerstoffen worden antifosfolipiden genoemd. Fosfolipiden zijn vetten die een belangrijke rol spelen in de hersenen en in de huid. Wetenschappers zijn er nog niet over uit of het Sneddon syndroom een vorm van het antifosfolipiden syndroom is of een op zich zelf staand syndroom. Er is namelijk ook een groot deel van de mensen met het Sneddon syndroom die geen antifosfolipiden antistoffen heeft.

Families met het Sneddon syndroom
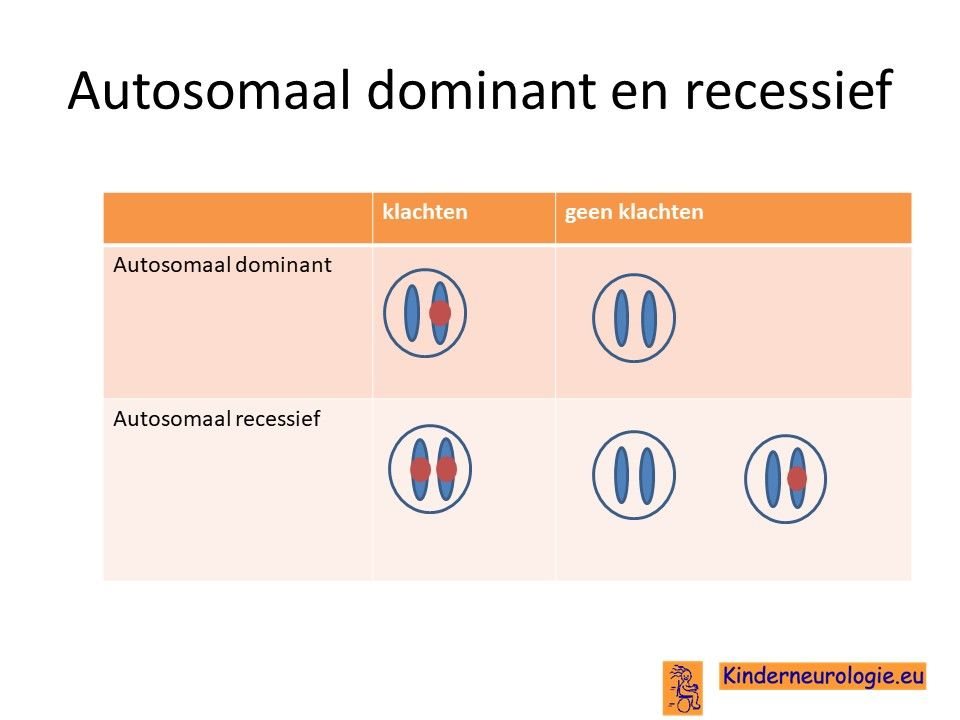
Er zijn een paar families bekend waarbij meerdere familieleden het Sneddon syndroom hebben. In een paar families is een fout gevonden in het CECR1-gen ook wel het ADA2-gen genoemd op chromosoom 22 die verantwoordelijk wordt gehouden voor het ontstaan van het Sneddon syndroom, maar meestal worden geen fout in het DNA gevonden. Kinderen en volwassen krijgen pas klachten wanneer beide chromosomen 22 een fout bevatten in het ADA2-gen. Dit wordt autosomaal recessief genoemd.
Wel is bekend dat erfelijke factoren een rol spelen bij de kans op het ontwikkelen van een auto-immuunaandoening. Vaak komen in deze families ook meerdere andere auto-immuunziekten voor zoals SLE, MCTD of de ziekte van Behcet.
Wat zijn de symptomen van het Sneddon syndroom?
Variatie
Er bestaan een grote variatie in de hoeveelheid en in de ernst van de symptomen die verschillende mensen met het Sneddon syndroom hebben.

Huidafwijking
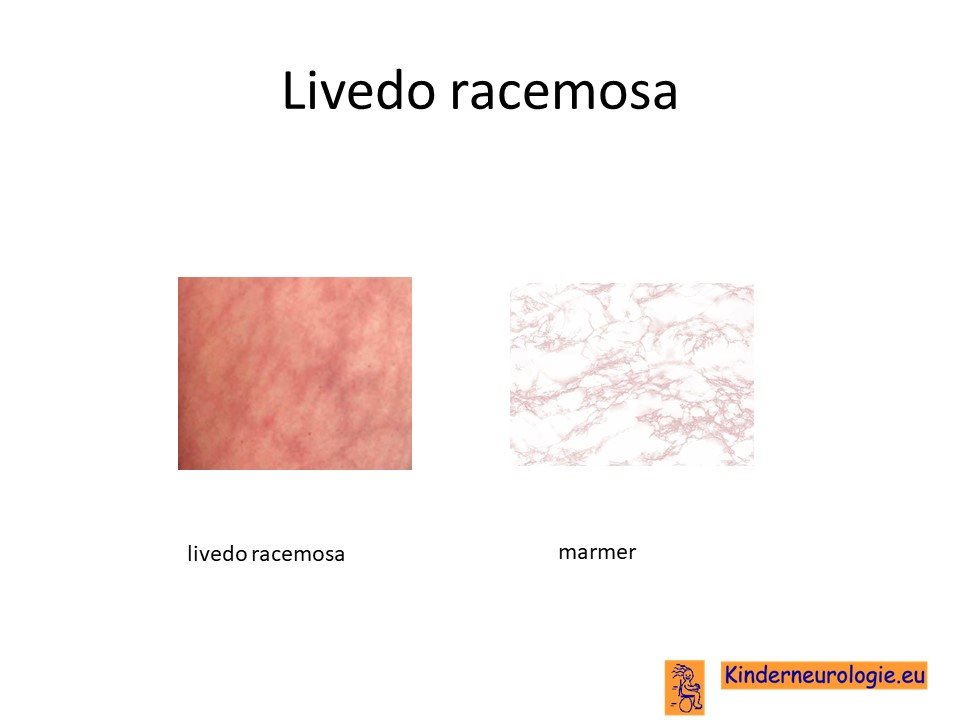
Een groot deel van de mensen met het Sneddon syndroom heeft een fijne rood-paarse tekening op de huid in een grillig patroon. Dit patroon lijkt op het patroon van marmer. Deze huidafwijking heet livedo racemosa. De huidafwijking wordt het meest gezien op de huid van de rug, de buik, de billen, de armen en/of benen, soms in het gezicht, de handen of de voeten. Deze huidafwijking is altijd aanwezig ongeacht de omgevingstemperatuur. Dit in tegenstelling tot de onschuldige livedo reticularis die vaker wordt gezien wanneer het in de omgeving koud is en die weer verdwijnt bij opwarmen.
De huidafwijking is vaak een van de eerste symptomen en kan meerdere jaren aanwezig zijn, voordat de andere symptomen van het Sneddon syndroom ontstaan.
Hoofdpijn
Mensen met het Sneddon syndroom hebben gemakkelijker last van hoofdpijnklachten. Vaak gaat het om een zwaar drukkend gevoel in het hele hoofd. Soms gaat het om meer aanvalsgewijze bonzende hoofdpijn die veel lijkt op migraine.

Duizeligheid
Ook komen duizeligheidsklachten vaker voor bij mensen met het Sneddon syndroom. Vaak gaat het om een licht gevoel in het hele hoofd.

Hoge bloeddruk
Hoge bloeddruk komt vaak voor bij mensen met het Sneddon syndroom. Hoge bloeddruk geeft meestal weinig klachten en wordt daardoor niet altijd gemakkelijk ontdekt. Hoge bloeddruk kan de oorzaak zijn van hoofdpijnklachten.
Trillen
Een deel van de mensen met het Sneddon syndroom heeft last van trillen van de handen en/of armen. Dit trillen wordt ook wel tremor genoemd.

Herseninfarct
Herseninfarcten komen vaker voor bij mensen met het Sneddon syndroom, vaak vanaf de leeftijd van 30-40 jaar. Het herseninfarct ontstaat omdat een deel van de hersenen te weinig bloed en daarmee te weinig zuurstof krijgt. De plaats van het infarct in de hersenen bepaalt welke klachten zullen ontstaan. Klachten die kunnen ontstaan zijn problemen met bewegen, problemen met voelen, problemen met zien, problemen met praten, kauwen of slikken. Ook TIA’s komen vaker voor bij mensen met het Sneddon syndroom. TIA’s zijn klachten als gevolg van een tijdelijk verminderde doorbloeding van een deel in de hersenen die binnen 24 uur weer verdwijnen. Daarnaast hebben mensen met het Sneddon syndroom ook een licht verhoogde kans op het krijgen van kleine hersenbloedingen.
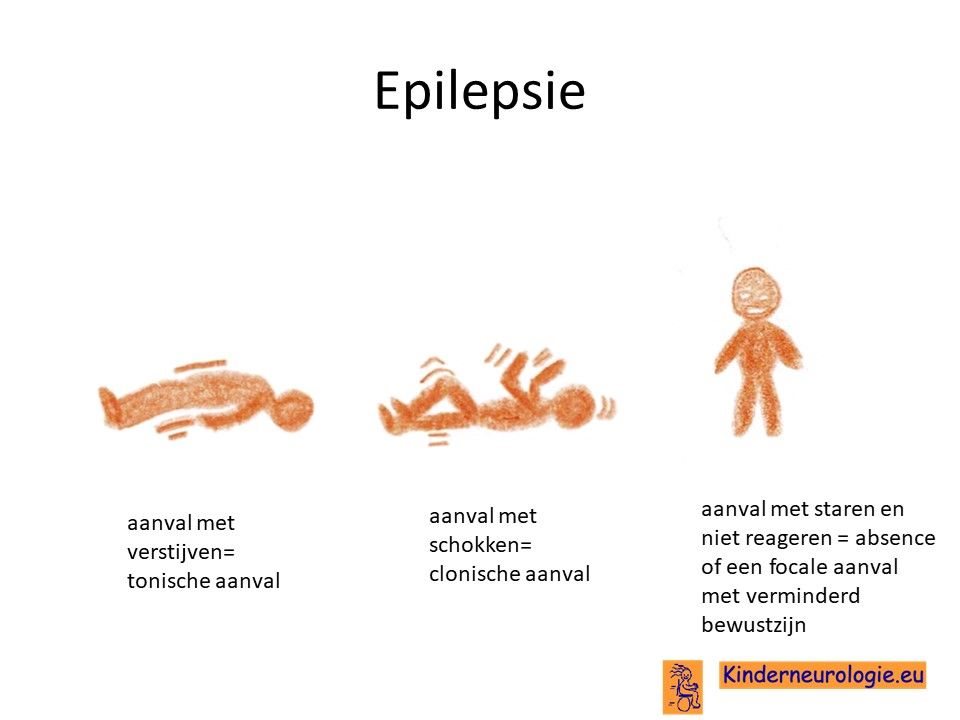
Epilepsie
Als gevolg van het doormaken van een herseninfarct kunnen epileptische aanvallen ontstaan. Verschillende soorten epileptische aanvallen kunnen voorkomen, zoals aanvallen met schokken (clonische aanvallen), aanvallen met verstijven (tonische aanvallen) of combinaties van deze aanvallen.
Problemen met nadenken
Mensen met het Sneddon syndroom krijgen vaak in toenemende mate problemen met nadenken. Het nadenken gaat langzamer en trager en ook reageren gaat trager. Dit kan problemen opleveren tijdens werk en dagelijks activiteiten. Ook komen verminderde aandacht en concentratie en problemen met het ruimtelijk inzicht vaker voor. In de loop van meerdere jaren nemen deze problemen vaak geleidelijk aan toe. Uiteindelijke ontstaan een vorm van zogenaamde subcorticale dementie.
Sombere stemming
Mensen met het Sneddon syndroom zijn gevoeliger voor het krijgen van een sombere stemming. Een sombere stemming kan overgaan in een depressie.
Hartafwijking
Bij een deel van de mensen met het Sneddon syndroom ontstaat een afwijking aan een of meerdere hartkleppen. De hartkleppen kunnen stugger worden waardoor ze minder goed kunnen openen en sluiten. Ook bestaat er een verhoogde kans op het krijgen van een vernauwing van de kransslagaderen. Dit kan zorgen voor het ontstaan van een hartinfarct.
Raynaud fenomeen
Een deel van de mensen met het Sneddon syndroom heeft last van het Raynaud fenomeen. In een koude omgeving ontstaat er een verkramping van de bloedvaten naar de vingers van de hand. Hierdoor wordt een vinger helemaal wit. Na enige tijd of door opwarmen verdwijnt deze kramp weer en wordt de vinger weer doorbloed. De vinger wordt dan fel rood. De doorbloeding van de vinger zorgt voor een pijnlijk kloppend gevoel in de vinger.

Ogen
Bij een deel van de mensen ontstaat een ontsteking van de bloedvaatjes in het oog. Ook kan afsluiting van een bloedvat in het netvlies zorgen voor problemen met zien.
Nieren
Doorbloedingsproblemen van de nieren kunnen er voor zorgen dat de nieren steeds slechter hun werk kunnen gaan doen. Dit geeft vaak lange tijd geen klachten. Een verslechterde nierfunctie kan zorgen voor het ontstaan van een hoge bloeddruk.
Darmen
Doorbloedingsproblemen in de darmen kunnen zorgen voor het ontstaan van buikpijn, darmkrampen, misselijkheid en diarree.
Hoe wordt de diagnose Sneddon syndroom gesteld?
Verhaal en onderzoek
Op grond van het verhaal van een persoon met kenmerkende huidafwijking en klachten als gevolg van een verminderde bloeddoorstroming kan de diagnose Sneddon syndroom worden vermoed. Omdat het Sneddon syndroom een zeldzame aandoening is, kan het enige tijd duren voordat deze diagnose gesteld wordt.
Bloedonderzoek
Bloedonderzoek kan normaal zijn of tekenen van een ontsteking in het lichaam laten zien in de vorm van een verhoogde ontstekingswaarden (CRP en/of BSE) en een toegenomen aantal ontstekingscellen (leucocyten). De waarde van de stollingsfactoren in het bloed kan verstoord zijn (anti-trombine III, proteine C, proteine S).
De waardes van ureum en creatinine kunnen verhoogd zijn wanneer er sprake is van een doorbloedingsprobleem van de nieren.
Bij een deel van de mensen worden zogenaamde antifosfolipiden antistoffen gevonden (antistoffen tegen cardiolipine, tegen lupus coagulans of antiB2glycoproteine). Er wordt ook altijd gekeken of de waardes van ANA, ANCA verhoogde zijn wat meer zou kunnen wijzen op de aanwezigheid van de auto-immuunziekte SLE.
Urineonderzoek
Door middel van urine onderzoek kan gekeken worden of er aanwijzingen zijn voor schade aan de nieren. Schade aan de nieren zorgt vaak voor een verhoogd eiwitgehalte in de urine en/of een toegenomen aantal rode bloedcellen.
Huidbiopt
Een huidbiopt op de plaats van de afwijkende huid (met het witte centrum van de huidafwijking) laat vaak een verdikking zien van de binnenkant van de kleine slagaderen in de huid een verdikking van het gladde spierweefsel in de slagaderwand In de wand van de bloedvaten kunnen ontstekingscellen worden gezien. Er wordt geadviseerd om drietal biopten te nemen van voldoende diepte (4 mm) omdat hiermee de kans op het aantonen van afwijkingen het grootst is. Echter ondanks het nemen van een drietal huidbiopt, lukt het bij een op de vijf mensen niet om door middel van het huidbiopt de diagnose te stellen.
DNA-onderzoek
Het is mogelijk om door middel van bloedonderzoek te kijken of er aanwijzingen zijn voor het voorkomen van een foutje in het CECR1-gen/ ADA2-gen. Dit wordt bij een klein deel van de mensen met het Sneddon syndroom gevonden.

MRI van de hersenen
Een MRI scan van de hersenen laat vaak littekentjes in de hersenen zien als gevolg van het doorgemaakt hebben van een herseninfarct en/of hersenbloeding. De zogenaamde witte stof kan een te witte kleur hebben. Bloedvatonderzoek door middel van de MRI scan (MRA onderzoek) kan plaatselijke vernauwingen en verwijdingen van de bloedvaten laten zien, maar ook normaal zijn. Bij een klein deel van de mensen worden vaatafwijkingen gezien zoals fistels en arterioveneuze malformaties.
Liquoronderzoek
Wanneer de oorzaak van het ontstaan van een herseninfarct onduidelijk is, kan door middel van een ruggenprik vocht verkregen worden wat normaal in en rondom de hersenen stroomt. Dit vocht wordt liquor genoemd. Onderzoek van de liquor laat bij mensen met het Sneddon syndroom geen afwijkingen zien.
ECHO hart
De (kinder)cardioloog kan door middel van een ECHO onderzoek van het hart beoordelen of er aanwijzingen zijn voor afwijkingen aan de hartkleppen.
Oogarts
De oogarts kan door middel van oogonderzoek beoordelen of er aanwijzingen zijn voor ontsteking van de bloedvaten in het oog en in het netvlies.

EEG
Bij mensen met epileptische aanvallen zal vaak een EEG gemaakt worden om te beoordelen wat de oorzaak is van het ontstaan van de epileptische aanvallen.
Hoe wordt het Sneddon syndroom behandeld?
Geen genezing
Er bestaat geen behandeling die het Sneddon syndroom kan genezen.
Gezond leven
Het is voor iedereen, maar zeker voor mensen met het Sneddon syndroom, belangrijk om gezond te leven. Gezond leven houdt in gezonde voeding, elke dag bewegen, zorgen voor voldoende ontspanning, overgewicht voorkomen, niet roken en geen of matig alcohol gebruiken.

Antistollingsbehandeling
Om nieuwe herseninfarcten te voorkomen worden mensen met het Sneddon syndroom behandeld met zogenaamde antistollingsmedicijnen. Vaak wordt gekozen voor laagmoleculair heparine/orale antistolling (clopidogrel) als behandeling. Het is niet goed bekend of de nieuwe antistollingsmedicijnen DOAC wellicht even effectief kunnen zijn in het voorkomen van nieuwe herseninfarcten.
Behandeling hoge bloeddruk
Wanneer er sprake is van een verhoogde bloeddruk, dan zullen ook vaak medicijnen worden voorgeschreven om deze hoge bloeddruk te behandelen. Vaak wordt gekozen voor zogenaamde ACE-remmers (enalapril, captopril), soms voor calciumblokers (nifedipine).
Behandeling epilepsie
Met behulp van medicijnen kunnen nieuwe epilepsieaanvallen zo veel mogelijk worden voorkomen. Er bestaan verschillende medicijnen die hiervoor gebruikt kunnen worden. Er bestaat geen voorkeursmedicijn voor mensen met het Sneddon syndroom.
Anticonceptiepil
Het gebruik van de anticonceptiepil verhoogd de kans op het krijgen van herseninfarcten in het algemeen. Daarom worden vrouwen met het Sneddon syndroom ontraden om anticonceptiepil te gebruiken en te kijken naar andere manieren van anticonceptie.
Immunosuppressieve behandeling
Auto-immuunziekten worden vaak behandeld met afweer onderdrukkende medicijnen (zogenaamde immunosuppressieve behandeling). Dit blijkt bij mensen met het Sneddon syndroom geen duidelijk effect te hebben. Wel zijn er aanwijzingen dat een behandeling met rituximab bij mensen met het Sneddon syndroom en antifosfolipiden antilichamen wel effect kan hebben.
Mensen met een fout in het ADA2-gen kunnen behandeld worden met TNF-alfa blokkers zoals infliximab of adalimumab) waarmee de kans op het krijgen van een herseninfarct of een hartinfarct verlaagd wordt en het afweersysteem beter werkt.
Begeleiding
Een maatschappelijk werkende of psycholoog kunnen begeleiding geven in het omgaan met het hebben van het Sneddon syndroom en de onzekerheid die daarbij komt kijken.

Contact met andere ouders
Door het plaatsen van een oproepje op het forum van deze site kunt u in contact komen met mensen die te maken hebben met het Sneddon syndroom.
Wat betekent het hebben van het Sneddon syndroom voor de toekomst?
Geleidelijk aan toename klachten
Bij de meeste mensen nemen de klachten als gevolg van het hebben van het Sneddon syndroom geleidelijk aan toe. Met behulp van een gezonde levensstijl en behandeling met medicijnen wordt geprobeerd dit tempo zo veel mogelijk te vertragen.
Dementie
Een groot deel van de mensen met het Sneddon syndroom wordt op jongere leeftijd dan gebruikelijk dement als gevolg van het hebben van deze aandoening.
Overlijden
Helaas komt een deel van de mensen met het Sneddon syndroom op volwassen leeftijd te overlijden. Overlijden is vaak het gevolg van een herseninfarct of een hersenbloeding, een hartinfarct of van ernstige nierschade.
Kinderen krijgen
Volwassenen met het Sneddon syndroom kunnen kinderen krijgen. Het is niet goed bekend of het hebben van het Sneddon syndroom van invloed is op de vruchtbaarheid en/of op het beloop van de zwangerschap. Van andere auto-immuunaandoeningen is wel bekend dat het hebben van deze aandoening van invloed kan zijn op het beloop van de zwangerschap in de zin van verhoogde kans op het krijgen van een miskraam en verhoogde kans op het ontstaan van een groeiachterstand bij de baby.
Kinderen van een volwassene met het Sneddon syndroom hebben nauwelijks een verhoogde kans om zelf ook het Sneddon syndroom te krijgen.
Hebben broertjes en zusjes een verhoogde kans om het Sneddon syndroom te krijgen?
Het Sneddon syndroom is geen erfelijke aandoening. Wel spelen bij de kans op het ontstaan van auto-immuunaandoening erfelijke factoren een rol. Broertjes en zusjes hebben daarom een verhoogde kans om zelf ook een auto-immuunziekte te krijgen. Dit kan het Sneddon syndroom zijn, maar ook een andere auto-immuunziekte.
Zelden is er sprake van een fout in het CECR1/ADA2-gen, in die situatie hebben broertjes en zusjes tot 25% kan om zelf ook het Sneddon syndroom te krijgen.
Wilt u dit document printen dan kunt u hier een pdf-versie downloaden.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via info@kinderneurologie.eu en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag.
Referenties
- Sneddon's syndrome: a comprehensive review of the literature. Wu S, Xu Z, Liang H. Orphanet J Rare Dis. 2014;9:215
- Sneddon Syndrome: A Comprehensive Overview. Samanta D, Cobb S, Arya K. J Stroke Cerebrovasc Dis. 2019;28:2098-2108
- Sneddon syndrome: under diagnosed disease, complex clinical manifestations and challenging diagnosis. A case-based review. Kong SS, Azarfar A, Bhanusali N. Rheumatol Int. 2021;41(5):987-991
- Antiphospholipid-negative Sneddon's syndrome: A comprehensive overview of a rare entity. Assan F, Bottin L, Francès C, Moguelet P, Tavolaro S, Barbaud A, de Zuttere D, Alamowitch S, Chasset F. Ann Dermatol Venereol. 2022;149:3-13
Laatst bijgewerkt: 28 maart 2023 voorheen: 22 augustus 2020 en 12 mei 2018
Auteur: JH Schieving
