Wat is een meningeoom?
Een meningeoom is een bepaald type hersentumor die ontstaat vanuit de vliezen die rondom de hersenen en het ruggenmerg zitten.
Hoe wordt een meningeoom ook wel genoemd?
Rondom de hersenen en het ruggenmerg zitten vliezen. Dit vlies wordt het hersenvlies genoemd. Het medische woord voor hersenvlies is meningen. Een meningeoom is een tumor die ontstaat vanuit deze vliezen.
Graad tumor
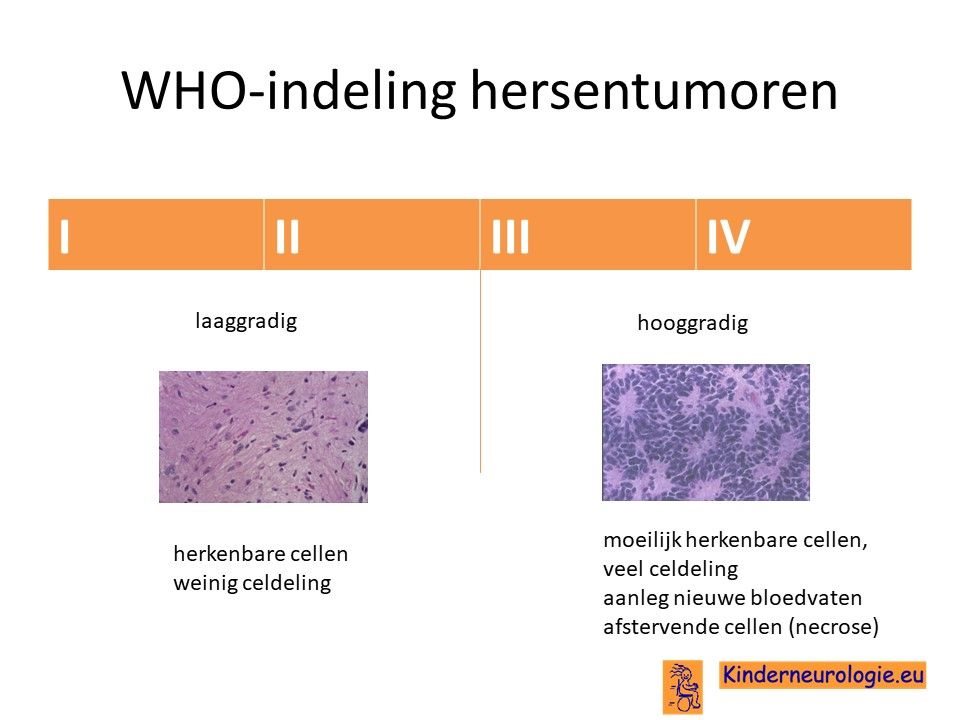
Hersentumoren worden verdeeld in 4 groepen: groep I,II, III en IV. Groep I en II zijn relatief goedaardige hersentumoren, groep III en IV zijn de meer kwaadaardige hersentumoren.
Meningeomen zijn meestal tumoren uit groep I. Deze meningeomen kunnen weer onderverdeeld worden in verschillende types zoals meningoepitheliaal meningeoom, fibreus meningeoom, mixed meningeoom, microcystisch meningeoom, secretoir meningeoom, metaplastisch meningeoom, psammomateus meningeoom of angiomateus meningeoom.
Er bestaan ook zogenaamde atypische meningeomen, die in groep II vallen.
Deze atypische meningeomen kunnen ook nog weer speciale namen hebben zoals een choroid meningeoom of een clear cell meningeoom.
Een klein deel van de meningeomen, die anaplastische meningeomen, rhabdoide meningeomen of papillaire meningeomen worden genoemd, zijn groep III meningeomen.
Hoe vaak komt een meningeoom voor bij kinderen?
Meningeomen komen vaak voor op volwassen leeftijd rond de leeftijd van 50 tot 70 jaar. Bij kinderen is het een heel zeldzame tumor.
Bij wie komt een meningeoom voor?
Een meningeoom komt meestal voor bij volwassenen. Zelden komt het bij kinderen voor.
Zowel jongens als meisjes kunnen een meningeoom krijgen.
Kinderen met neurofibromatose type II hebben een grotere kans om een meningeoom te krijgen.
Kinderen die bestraald zijn geweest op hun hersenen hebben een vergrote kans om twintig tot dertig jaar later een meningeoom te krijgen.
Wat is de oorzaak van het ontstaan van een meningeoom?
Niet bekend
Het is niet goed bekend waarom bij een kind een meningeoom ontstaat.
Neurofibromatose type 2
Bij een klein deel van de kinderen die een meningeoom heeft, blijkt er sprake te zijn van een aandoening die neurofibromatose type 2 wordt genoemd. Kinderen met neurofibromatose type 2 hebben een vergrote kans om bepaalde tumoren te krijgen, zoals een meningeoom of een schwannoom.
Familiair voorkomen van meningeoom
Er zijn ook familie waar meerdere familieleden een meningeoom krijgen zonder dat er sprake is van neurofibromatose type II. Waarschijnlijk hebben deze familieleden een fout in het erfelijk materiaal. Om welke fout het gaat is niet bekend.
Bestraling
Kinderen die bestraald zijn geweest op hun hoofd, hebben ook een grotere kans om een meningeoom te krijgen. Meestal duurt het vele jaren voordat er na bestraling een meningeoom ontstaat.
Wat zijn de symptomen van een meningeoom?
Geen klachten
Meningeomen zijn tumoren die langzaam groeien. Heel vaak geven ze in het begin geen klachten. Soms wordt een meningeoom dan ook bij toeval ontdekt wanneer er om een andere reden een scan van de hersenen wordt gemaakt. Wanneer een meningeoom groter wordt, kan het gezonde delen van de hersenen aan de kant drukken en daardoor klachten veroorzaken.
Afhankelijk van de plaats in de hersenen
De plaats van het meningeoom in de hersenen zal bepalen welke klachten kunnen ontstaan. Wanneer het meningeoom drukt op een gebied in de hersenen waar bewegingen worden geregeld, kunnen er problemen met bewegen ontstaan. Op dezelfde manier kunnen problemen ontstaan met bijvoorbeeld zien, praten, leren, onthouden of met ervaren van gevoel.
Hoofdpijn
Wanneer een meningeoom groter wordt, zal het gezonde delen van de hersenen aan de kant drukken. Hierdoor gaat de druk in de hersenen omhoog. Dit geeft vaak klachten van hoofdpijn. Daarnaast kunnen kinderen last hebben van misselijkheid en braken. Door de hoge druk kunnen kinderen last krijgen van wazig zien of slechter gaan zien met de ogen.

Waterhoofd
In de hersenen zitten holtes met daarin het hersenvocht. Dit hersenvocht wordt aangemaakt en vervolgens ook weer afgevoerd. De tumor kan er voor zorgen dat de afvoer van het hersenvocht niet meer goed verloopt. Omdat er wel steeds nieuwe hersenvocht wordt aangemaakt, komt er steeds meer hersenvocht in de holtes van de hersenen. Hierdoor ontstaat een waterhoofd. Door een waterhoofd gaat ook de druk in de hersenen omhoog, waardoor ook klachten van hoofdpijn, misselijkheid, braken, slecht zien en slaperigheid kunnen ontstaan.
Epilepsie
Een meningeoom kan de hersenen prikkelen, waardoor epilepsie aanvallen kunnen ontstaan. Verschillende soorten epilepsie aanvallen kunnen ontstaan.
Hoe wordt de diagnose meningeoom gesteld?
Verhaal en onderzoek
Op grond van het verhaal van een kind met hoofdpijn, misselijkheid, slechter zien, problemen met lopen of praten kan worden vermoed dat er sprake is van een hersentumor.
Er zullen andere onderzoeken nodig zijn om deze diagnose te bevestigen.
MRI-scan
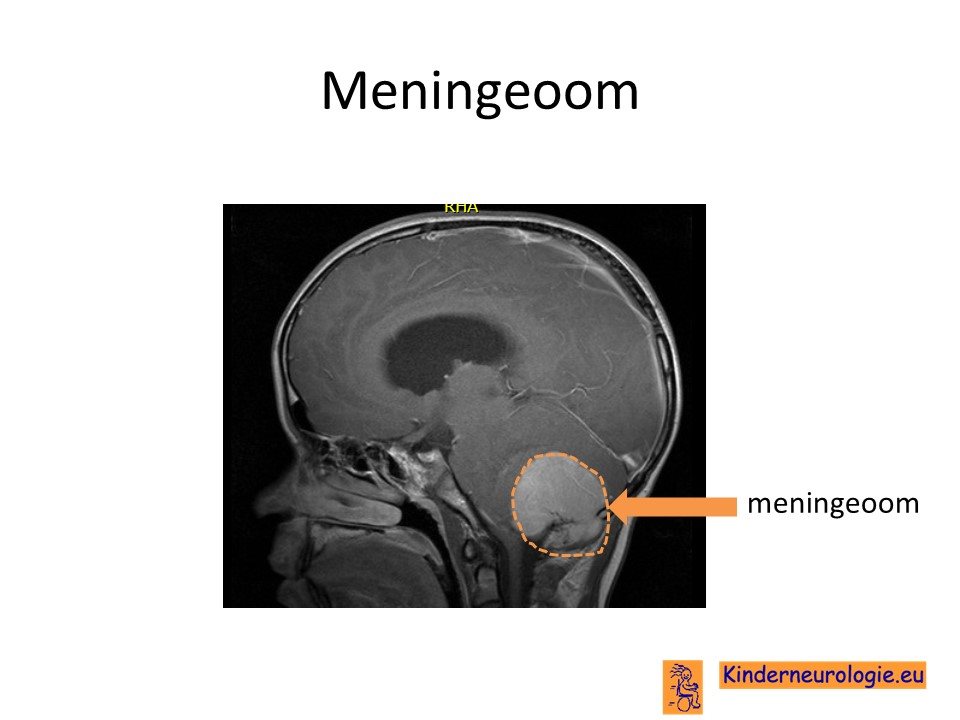
Wanneer vermoed wordt dat er sprake is van een hersentumor, dan zal er een scan van de hersenen worden gemaakt. Op deze MRI-scan is dan een tumor zichtbaar die ontstaat vanuit de hersenvliezen. Door de tumor kunnen de hersenen aan de kant gedrukt worden.
De tumor kleurt vaak helemaal aan wanneer contrastvloeistof wordt gegeven. Ook is er vaak aankleuring van de hersenvliezen gezien in de buurt van de tumor. Dit wordt een dural tail genoemd. Door de tumor kan ter plaatse het bot van de schedel aangetast worden en dunner worden dan gebruikelijk.
Op een CT-scan kan gezien worden dat de tumor kalk kan bevatten.
Pathologie
De neurochirurg kan zorgen dat de patholoog tumorweefsel kan onderzoeken onder de microscoop. De neurochirurg bekijkt of er eerst een hapje uit de tumor wordt genomen (een biopt) of dat meteen geprobeerd wordt om de hele tumor te verwijderen. In beide gevallen kan de patholoog tumorweefsel onderzoeken onder de microscoop.
De patholoog stelt dan de diagnose meningeoom. Vaak worden bepaalde kleuringen gedaan, om te kijken of het meningeoom speciale kenmerken heeft. Zo kan de patholoog aangeven of er sprake is van een normaal meningeoom (groep I tumor), een atypisch meningeoom (groep II tumor) of een anaplastisch meningeoom (groep III tumor).
EEG
Wanneer een kind epilepsie aanvallen heeft, zal vaak een hersenfilmpje (EEG) gemaakt worden. Op het EEG kan gezien worden dat de epileptische activiteit in een bepaald deel van de hersenen ontstaat.
Hoe wordt een meningeoom behandeld?
In vijf ziekenhuizen in Nederland wordt de behandeling van kinderen met een hersentumor besproken in een multidisciplinair team waarin alle verschillende behandelaars samen per kind en per type tumor bekijken wat de beste behandeling is voor een kind.
Voor sommige type tumoren bestaan internationale protocollen waarin beschreven staat hoe een bepaalde type tumor het beste behandeld kan worden.
De neurochirurg zal proberen door middel van een operatie om het meningeoom helemaal weg te halen. Het zal van de plaats van de tumor afhangen of het mogelijk is om de tumor helemaal weg te halen. Het is natuurlijk heel belangrijk dat er zo min mogelijk gezond hersenweefsel wordt beschadigd tijdens de operatie. Het kan zijn dat het niet mogelijk is om de hele tumor weg te halen .
Controle scans
Wanneer er sprake is van een meningeoom uit groep 1, dan zal er na de operatie geen nabehandeling nodig zijn. Met controle scans zal dan gekeken worden of de tumor weg blijft of toch weer gaat groeien.
Tweede operatie
Wanneer een meningeoom na een eerste operatie weer gaat groeien, dan is het vaak mogelijk om door middel van een nieuwe operatie de tumor opnieuw weer weg te halen.
Wanneer er sprake is van een meningeoom uit groep II of III, dan kan een aanvullende behandeling nodig zijn om te voorkomen dat het meningeoom weer gaat groeien. Vaak wordt dan gekozen voor bestraling (radiotherapie).
Begeleiding
Begeleiding van kinderen en hun ouders is heel belangrijk. Meerdere mensen in het behandelteam kunnen hen begeleiden. Vaak zitten er in het behandelteam een verpleegkundige, maatschappelijk werkende of een psycholoog die kind en ouders begeleidt.
Contact met andere ouders
Door het plaatsen van een oproep op het forum van deze site kunt u in contact proberen te komen met andere ouders die een kind hebben met een meningeoom. Ook via de Vereniging Ouders van Kinderen met Kanker (VOKK) kunt u in contact komen met andere ouders en kinderen.
Wat betekent het hebben van een meningeoom voor de toekomst?
Genezen
Een meningeoom is meestal een relatief goedaardige tumor. Wanneer het lukt om de tumor helemaal te verwijderen, dan is het goed mogelijk dat kinderen genezen zijn.
Wel zullen regelmatig controles plaats blijven vinden om goed in de gaten te houden of de tumor inderdaad weg blijft.
Uitvalsverschijnselen
Wanneer als gevolg van de tumor of als gevolg van de operatie uitvalsverschijnselen ontstaan, dan is het goed mogelijk dat deze uitvalsverschijnselen nog weer geleidelijk aan wegtrekken. Klachten die een tot twee jaar na de behandeling nog aanwezig zijn, zijn vaak blijvende klachten.
Terugkeer van de tumor
Bij een deel van de kinderen komt de tumor weer terug na de eerste behandeling. Deze kans is groter bij kinderen met een meningeoom uit groep II of III. Dan zal opnieuw bekeken worden, welke behandelmogelijkheden er zijn. Het kan goed zijn dat een tweede operatie mogelijk is. Behandeling met bestraling behoort ook tot de mogelijkheden.
Problemen met leren
Als gevolg van de operatie en de eventuele bestraling op de hersenen hebben kinderen na de behandeling meer moeite met leren dan zij voor de behandeling hadden. Soms is het nodig om van het reguliere onderwijs naar het speciaal onderwijs te gaan. Aandacht-, concentratie- en geheugenstoornissen komen vaak voor na behandeling van een hersentumor. Een deel van de problemen verdwijnt in de eerste twee jaren na de behandeling, een ander deel zal blijvend zijn voor de rest van het leven. Ook gedragsproblemen komen vaker voor na behandeling van een meningeoom.
Emotionele gevolgen
Het hebben van kinderkanker en het ondergaan van een behandeling hiervoor is een grote belasting voor ouders en kind. Zowel tijdens de behandeling, maar ook zeker in de periode na de intensieve behandeling waarin het gewone leven weer opgepakt moet worden en waarin duidelijk is wat de restverschijnselen zullen zijn. Iedereen die betrokken is geweest bij een kind met een meningeoom verwerkt dat op zijn eigen manier en in eigen tempo. Regelmatige controles en scans zijn vaak spannende tijden die veel onzekerheid geven of het meningeoom nog onder controle is of eventueel weer is gaan groeien.
Hebben broertjes of zusjes een vergrote kans om ook een meningeoom te krijgen?
De reden waarom kinderen een meningeoom krijgen is niet goed bekend. Bij een klein deel van de kinderen blijkt een erfelijke aanleg een rol te spelen. Zij hebben de aandoening neurofibromatose type II of er komen in de familie meerdere familieleden met meningeomen voor. In deze situatie hebben broertjes en zusjes een verhoogde kans om zelf ook een meningeoom of een andere hersentumor te krijgen.
Bij het merendeel van de kinderen speelt erfelijkheid geen rol. Broertjes en zusjes hebben dan niet een duidelijke verhoogde kans om zelf een meningeoom te krijgen.
Wilt u dit document printen dan kunt u hier een pdf-versie downloaden.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via info@kinderneurologie.eu en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Links
www.kinderkanker.nl
(Site met informatie over kanker bij kinderen)
www.hersentumor.nl
(Site met informatie over hersentumoren)
www.skion.nl
(Stichting kinderoncologie Nederland)
www.kinderkankernederland.nl
(Vereniging voor kinderen en jongeren met kanker en hun ouders en familieleden)
Referenties
- Intracranial meningioma in children: different from adult forms? A series of 21 cases.Lakhdar F, Arkha Y, El Ouahabi A, Melhaoui A, Rifi L, Derraz S, El Khamlichi A. Neurochirurgie. 2010;56:309-14
- Childhood and juvenile meningiomas. Gao X, Zhang R, Mao Y, Wang Y. Childs Nerv Syst. 2009;25:1571-80
- Intracranial meningiomas of childhood and adolescence: report of 34 cases with follow-up. Li X, Zhao J. Childs Nerv Syst. 2009;25:1411-7.
- Meningiomas in children. Alexiou GA. Pediatr Neurol. 2009;40:411.
Auteur: JH Schieving
Laatst bijgewerkt: 16 januari 2011
