Wat is een ependymoom?
Een ependymoom is een kwaadaardige hersentumor die ontstaat uit de bekleding van de hersenholtes in de hersenen. De bekleding van de hersenholtes wordt ependym genoemd.
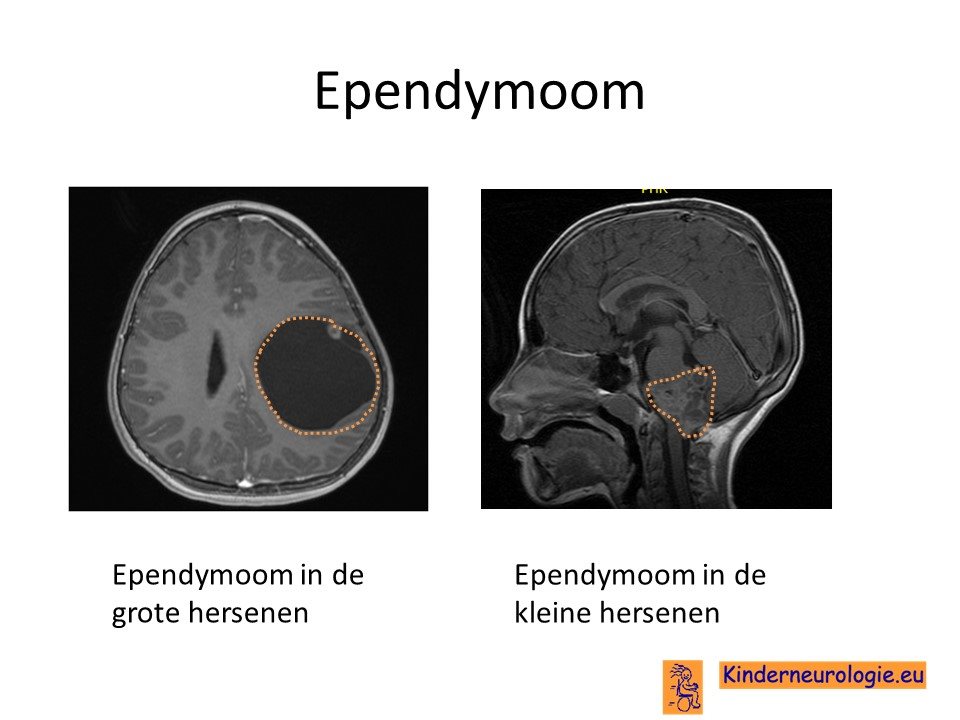
Bij kinderen zitten de meeste ependymomen rondom de hersenholtes in de buurt van de kleine hersenen. Ependymomen kunnen echter overal ontstaan waar de bekleding van de hersenholtes zich bevint.
Hoe vaak komt een ependymoom voor?
Een ependymoom komt bij een op de 400.000 kinderen voor.
Bij wie komt een ependymoom voor?
Een ependymoom komt voor op de kinderleeftijd. Een ependymoom kan op elke leeftijd voorkomen, de helft van de kinderen is echter jonger dan drie jaar.
Het ependymoom komt zowel bij jongens als bij meisjes voor.
Wat is de oorzaak van een ependymoom?
De oorzaak van een ependymoom is niet bekend. Een van de mogelijke oorzaken is het ontstaan van een fout in het DNA van de cellen die de bekleding van de hersenholtes vormen: het ependymoom. Door deze fout in het DNA blijven de cellen delen en zich vermenigvuldigen. Naar mogelijk oorzaken voor het ontstaan van fouten in het DNA wordt gezocht.
Wat zijn de verschijnselen van een Ependymoom?
Hoofdpijn
Een ependymoom is een hersentumor die ruimte inneemt in de hersenen. In principe is er geen ruimte over in de schedel omdat de schedel te vergelijken is met een afgesloten doos.
Bij groter worden van het ependymoom worden de hersenen samengedrukt en gaat de druk in de schedel omhoog wat hoofdpijn klachten geeft, vaak in combinatie met misselijkheid en braken vaak in de ochtend. Hoofdpijn is eigenlijk nooit het enige symptoom van een ependymoom, daarnaast zijn er altijd andere symptomen.
Waterhoofd
Een ependymoom ontstaat uit de bekleding van de hersenholtes en groeit daarom in de buurt van de hersenholtes. Het ependymoom kan hierdoor gemakkelijk circulatie van het hersenvocht belemmeren waardoor een waterhoofd (hydrocefalus) ontstaat. Door de hydrocefalus gaat de druk in het hoofd snel omhoog waardoor snel meer klachten ontstaan.
Problemen met zien
Door de verhoogde druk in het hoofd, ontstaar er druk op de oogzenuwen wat tot problemen met zien kan leiden. Meestal gaat het om problemen van wazig zien of om problemen met het zien van de juiste kleuren.
Evenwichtsproblemen
De meeste ependymomen groeien in de buurt van de kleine hersenen. Door groei van het ependymoom worden de kleine hersenen samengedrukt waardoor zij hun werking niet meer goed uit kunnen oefenen. Meestal ontstaan hierdoor problemen met het bewaren van het evenwicht zoals wankel lopen, duizeligheid, dubbelzien en onrustige oogbewegingen. Ook kan een scheefstand van het hoofd voorkomen.
Een ependymoom op een andere plaats in de hersenen kan daar de hersenen samendrukken waardoor klachten ontstaan. Zo kunnen klachten als verlammingen van een arm of been of gevoelsveranderingen ontstaan.
Epileptische aanval
Als gevolg van prikkeling van de hersenen kan een epilepsie-aanval ontstaan.
Uitzaaiingen
Het ependymoom is een hersentumor die gemakkelijk uit kan zaaien via de hersenvloeistof naar andere delen van de hersenen en ook naar het ruggenmerg en de ruggenmergsvliezen. Uitzaaiingen daar kunnen rugpijn of pijn in een arm of been geven, daarnaast gevoelsproblemen in een arm of been. Vaak zijn er ook plasproblemen.
Hoe wordt de diagnose ependymoom gesteld?
Scan
Wanneer op grond van het verhaal en het onderzoek van een kind gedacht wordt aan een hersentumor zal zo snel mogelijk een scan van het hoofd gemaakt worden. Vaak is dit een CT-scan omdat die sneller en gemakkelijker te maken is, maar later zal vaak als nog een gedetailleerde MRI scan gemaakt moeten worden. Op de MRI scan is dan een tumor te zien in de hersenen meestal rondom de hersenholtes in de buurt van de kleine hersenen.
Het voorkomen van een waterhoofd (hydrocefalus) kan ook goed gezien worden op een scan.
Omdat het ependymoom gemakkelijk uitzaait zal ook altijd een scan van de rug gemaakt worden om te kijken of daar uitzaaiingen van het ependymoom zichtbaar zijn.
Liquoronderzoek
Omdat het ependymoom gemakkelijk uitzaait via de hersenholtes wordt vaak een ruggenprik gedaan om zo wat hersenvloeistof te kunnen onderzoeken. Er wordt gekeken of zich in deze hersenvloeistof tumorcellen worden gezien. Dit is van invloed op de behandeling die gekozen gaat worden.
Operatie
Op grond van de afwijkingen op de MRI scan kan vermoed worden dat het om een ependymoom gaat, maar de diagnose kan pas met zekerheid gesteld worden door onderzoek van het tumorweefsel. Hiervoor moet tumorweefsel verkregen worden, dit gebeurt door middel van een operatie door de neurochirurg. Dit tumorweefsel wordt door de patholoog onder de microscoop bekeken. Voor dit onderzoek zijn verschillende kleuringen nodig zodat de uitslag meestal pas na een paar dagen komt. Vaak zal geprobeerd worden deze operatie te combineren met een operatie waarbij geprobeerd wordt zo veel mogelijk van het ependymoom weg te halen.
Hoe wordt een ependymoom behandeld?
Multidisciplinair team
In een multidisciplinair team waar alle behandelaars betrokken bij een kind met een hersentumor in zitten, wordt besproken voor welke behandeling of combinatie van behandelingen gekozen gaat worden bij een kind met een ependymoom. In het multidisciplinaire team zitten een kinderneuroloog, een neurochirurg, een kinderoncoloog (kankerspecialist), een radiotherapeut (bestralingsspecialist), een oogarts, een patholoog, een psycholoog en een maatschappelijk werkende en zo nodig nog meer specialisten indien dit nodig is.
Vochtafdrijvende medicijnen
Wanneer door middel van een scan is vastgesteld dat er sprake is van een hersentumor zal de eerste stap van de behandeling bestaan uit het geven van vochtafdrijvende medicijnen. Dit komt omdat er rond de tumor, net als bij een verzwikte enkel die dik wordt, zich vocht verzameld. Dit vocht zorgt voor een verergering van de klachten. Met meest gebruikte medicijn om vocht af te drijven is dexametason. Dit kan via een infuus of in tabletvorm gegeven worden.
Drain
Wanneer er als gevolg van de hersentumor een verstoorde afvoer is van hersenvocht met toename van de hoeveelheid hersenvocht inde hersenkamers kan het nodig zijn een drain aan te leggen tijdens de operatie. Een drain is een slangetje tussen de hersenkamers en de buikholte. Zo kan het overtollige vocht in de hersenkamers afgevoerd worden naar de buikholte waar het lichaam het overtollige hersenvocht afvoert.
Operatie
De tweede stap in de behandeling is een operatie. Tijdens de operatie zal geprobeerd worden om de tumor helemaal te verwijderen voor zover dit mogelijk is zonder al te veel gezond hersenweefsel te beschadigen. Of dit mogelijk is hangt erg af van de grootte van het ependymoom en de mate waarin het vergroeid is met omliggende structuren. Het verwijderde hersenweefsel zal naar de patholoog worden gestuurd zodat onder de microscoop kan worden bekeken om wat voor tumor het gaat.
Controle scans
Kort na de operatie wordt vaak een nieuwe MRI scan gemaakt om te bekijken of het gelukt is om het ependymoom helemaal te verwijderen of dat er nog een rest van het ependymoom is achter gebleven. Deze rest kan weer gaan groeien, zodat bij een gedeeltelijke resttumor nog een aanvullende behandeling op de operatie nodig is.
Meestal zal gekozen worden voor bestraling van het ependymoom, soms wordt gekozen voor een tweede operatie waarbij getracht wordt al het tumorweefsel te verwijderen.
Bestraling
Vaak is na een operatie nog nabehandeling nodig in de vorm van bestraling. De tumor wordt van buitenaf door de het bot van de schedel heen bestraald waardoor de resterende ependymoomcellen vernietigd worden. Hierbij krijgt het kind gedurende een aantal dagen per week gedurende enkele weken stralen toegediend via een bestralingsapparaat. De frequentie van bestraling en de hoeveelheid bestraling die nodig is wordt bepaalde door de bestralingsarts of radiotherapeut.
Bij kinderen jonger dan 3 jaar wordt meestal niet gekozen voor bestraling omdat bestraling bij hen te grote bijwerkingen heeft voor de ontwikkeling van de hersenen.
Chemotherapie
Bij kinderen jonger dan 3 jaar en bij ependymomen met meer kwaadaardige kenmerken is het vaak nodig om na de operatie ook chemotherapie te geven. Bij ependymomen die te groot zijn om tijdens een operatie te verwijderen wordt ook wel eens gekozen om eerst chemotherapie te geven en daarna pas over te gaan tot een operatie waarbij geprobeerd wordt het ependymoom helemaal te verwijderen.
Chemotherapie wordt gegeven via een infuus. Meestal gaat het om kuren die wekelijks gedurende een dag of meerdere dagen worden gegeven. Deze kuren worden gegeven in dagbehandeling of op de afdeling kinderoncologie. Omdat het vervelend is om telkens een nieuw infuus te prikken voor de chemotherapie wordt er vaak voor gekozen om kinderen een port-a-cath te geven. Dit is een inwendig slangetje in een grote lichaamsader die verbonden is met een reservoir dat vlak onder de huid in de borstkas wordt geplaatst. In plaats van het telkens prikken van een infuus wordt nu de port-a-cath aangeprikt, wat een stuk minder vervelend is.
Regelmatig controles
Na afloop van de behandeling zal een kind wat een ependymoom heeft gehad regelmatig gecontroleerd worden door de kinderneuroloog, kinderoncoloog en de oogarts.
Deze doen regelmatig een neurologisch en lichamelijk onderzoek om te kijken of er aanwijzingen zijn dat het ependymoom weer gaat groeien of om bijwerkingen van de behandeling op het spoor te komen. Bij aanwijzingen voor terugkeer of groei van het ependymoom zal een MRI scan van het hoofd gemaakt worden.
Controle scans
Door middel van scans eerst om het paar maanden, later jaarlijks zal gekeken worden of de tumor weg blijft of eventueel toch weer gaat groeien zodat een aanvullende behandeling nodig is. Bij groei van de tumor zijn verschillende behandelingen mogelijk: een nieuwe operatie, bestraling of chemotherapie.
Begeleiding
Hoewel het hier het laatste kopje is, is het een heel belangrijk onderdeel van de behandeling.
Het is heel ingrijpend om te horen dat een kind een hersentumor heeft. Er volgt een periode van onzekerheid, spanning en mogelijk ook zware behandelingen. Dit heeft vaak een grote weerslag op het kind met de hersentumor maar ook voor de ouders, eventuele broertjes en zusjes en andere familieleden. Het is heel belangrijk voor alle betrokkenen om hun verhaal kwijt te kunnen en steun te krijgen. Naast steun door mensen uit de omgeving is ook begeleiding door maatschappelijk werk, psycholoog of oncologieverpleegkundige van belang. Zij weten wat behandelingen inhouden en wat de gevolgen hiervan zijn. Daarom maken zij standaard uit van het behandelingsteam.
Wat is de prognose van een ependymoom?
Met behulp van behandeling geneest een deel van de kinderen met een ependymoom. Maar er zijn ook kinderen die komen te overlijden door de tumor op kortere of langere termijn.
Het is lastig om hier een algemene prognose te geven van een ependymoom. Die is namelijk voor elk kind verschillend en hangt af van de leeftijd van het kind, de grootte van de resttumor na operatie, de plaats van het ependymoom, de bevindingen bij het onderzoek van de patholoog en de reactie op behandeling en het eventueel terug keren van de tumor na behandeling. Wanneer gekeken wordt naar grote groepen kinderen is meer dan de helft van alle kinderen met een ependymoom 5 jaar na ontdekking van het ependymoom nog in leven.
Restverschijnselen
Ook wanneer een kind genezen is van een ependymoom kunnen er wel blijvende gevolgen voor de rest van het leven als gevolg van de tumor en de behandeling. Dit hangt vooral af van het soort behandeling, dat nodig was, bij chemotherapie en radiotherapie zijn er meer restverschijnselen dan bij alleen een operatie.
Problemen met leren
Als gevolg van de operatie en de eventuele bestraling op de hersenen hebben kinderen na de behandeling meer moeite met leren dan zij voor de behandeling hadden. Soms is het nodig om van het reguliere onderwijs naar het speciaal onderwijs te gaan. Aandacht-, concentratie- en geheugenstoornissen komen vaak voor na behandeling van een hersentumor. Een deel van de problemen verdwijnt in de eerste twee jaren na de behandeling, een ander deel zal blijvend zijn voor de rest van het leven. Ook gedragsproblemen komen vaker voor na behandeling van een ependymoom.
Problemen met zien
Problemen met zien als gevolg van een verhoogde druk verbeteren meestal na behandeling van het waterhoofd en van het ependymoom.
Emotionele gevolgen
Het hebben van kinderkanker en het ondergaan van een zware behandeling hiervoor is een grote belasting voor ouders en kind. Zowel tijdens de behandeling, maar ook zeker in de periode na de intensieve behandeling waarin het gewone leven weer opgepakt moet worden en waarin duidelijk is wat de restverschijnselen zullen zijn. Iedereen die betrokken is geweest bij een kind met een ependymoom verwerkt dat op zijn eigen manier en in eigen tempo. Regelmatige controles en scans zijn vaak spannende tijden die veel onzekerheid geven of het ependymoom nog onder controle is of eventueel weer is gaan groeien.
Wilt u dit document printen dan kunt u hier een pdf-versie downloaden.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via info@kinderneurologie.eu en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Links en verwijzingen
www.skion.nl
(Stichting kinderoncologie Nederland)
www.kinderkankernederland.nl
(Vereniging voor kinderen en jongeren met kanker en hun ouders en familieleden)
Referenties
- Merchant TE, Fouladi M. Ependymoma: new therapeutic approaches including radiation and chemotherapy. J Neurooncol. 2005;75:287-99.
- Grill J, Pascal C, Chantal K. Childhood ependymoma: a systematic review of treatment options and strategies. Paediatr Drugs. 2003;5:533-43
Laatst bijgewerkt 8 april 2007
Auteur: JH Schieving
