Wat is de ziekte van Kugelberg-Welander?
De ziekte van Kugelberg-Welander is een ziekte waarbij de zenuwcellen in het ruggenmerg de spieren niet goed aan kunnen sturen, waardoor kinderen na de leeftijd van anderhalf jaar geleidelijk een verlamming ontwikkelen van meerdere spieren van het lichaam.
Hoe wordt de ziekte van Kugelberg-Welander ook wel genoemd?
Spinale spieratrofie type III
De ziekte van Kugelberg-Welander wordt ook wel spinale spieratrofie type III genoemd. Spinale spieratrofie wordt ook wel afgekort met de letters SMA (naar de Engelse term Spinal Muscular Atrophy). De term Spinaal verwijst naar het probleem van de zenuwcellen in het ruggenmerg, de term spieratrofie naar het steeds dunner worden van de spieren die verlamd zijn.
Type 3a en type 3b
Er wordt ook nog onderscheid gemaakt tussen type 3a en type 3b. Er wordt gesproken van type 3a wanneer de eerste klachten tussen de leeftijd van 18 maanden en 3 jaar ontstaan en van type 3b wanneer de eerste klachten tussen de leeftijd van 3 jaar en 20 jaar ontstaan.
Verschillende types
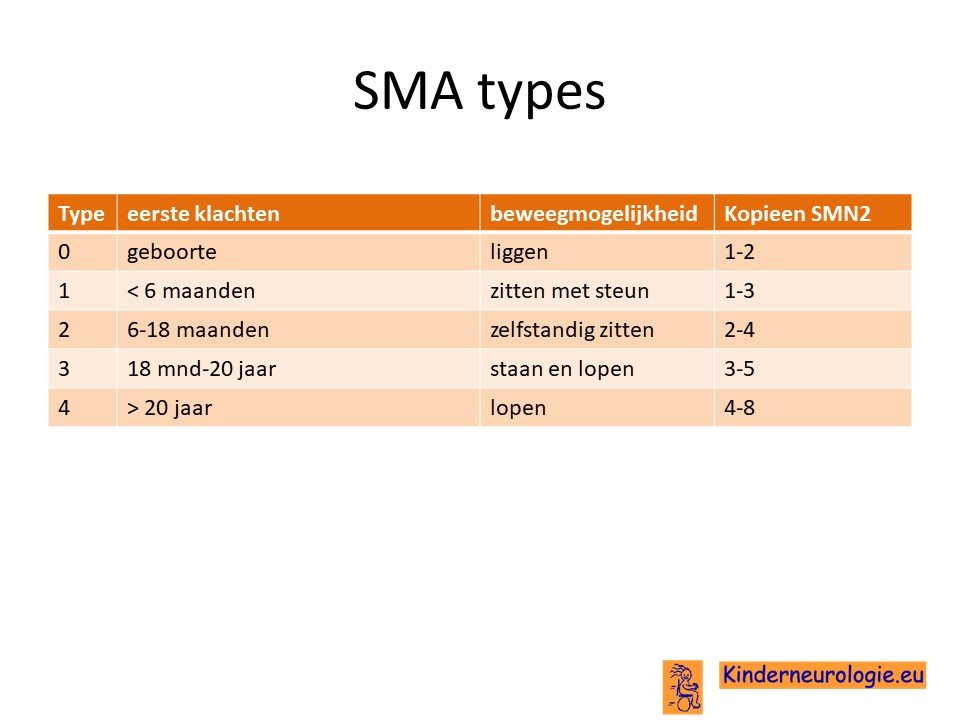
SMA kan op verschillende leeftijd de eerste klachten geven. Aan de hand van de leeftijd waarop de eerste klachten ontstaan wordt SMA ingedeeld in verschillende types. Wanneer de eerste klachten voor de leeftijd van 6 maanden ontstaan wordt gesproken van SMA type 1.
Kinderen met SMA type 2 krijgen hun eerste klachten tussen de leeftijd van 6 en 18 maanden en kinderen met SMA type 3 na de leeftijd van 18 maanden. Wanneer de eerste klachten pas op volwassen leeftijd ontstaan wordt gesproken van SMA type 4.
Soms wordt ook gesproken van SMA type 0 wanneer kinderen direct na de geboorte al klachten hebben. Anderen rekenen SMA type 0 onder de vorm SMA type 1.
Hoe jonger de leeftijd waarop de eerste klachten ontstaan, hoe ernstiger de aandoening en hoe sneller het tempo van toename van klachten.
Chronische juveniele SMA
De ziekte van Kugelberg-Welander wordt ook wel chronisch juveniele SMA genoemd. De term juveniel verwijst naar het ontstaan van de eerste klachten op kinderleeftijd. De term chronisch geeft aan dat deze ziekte een heel langzaam beloop heeft. Dit in tegenstelling tot SMA type I waarbij kinderen snel achteruit gaan in hun mogelijkheden.
Hoe vaak komt de ziekte van Kugelberg-Welander voor bij kinderen?
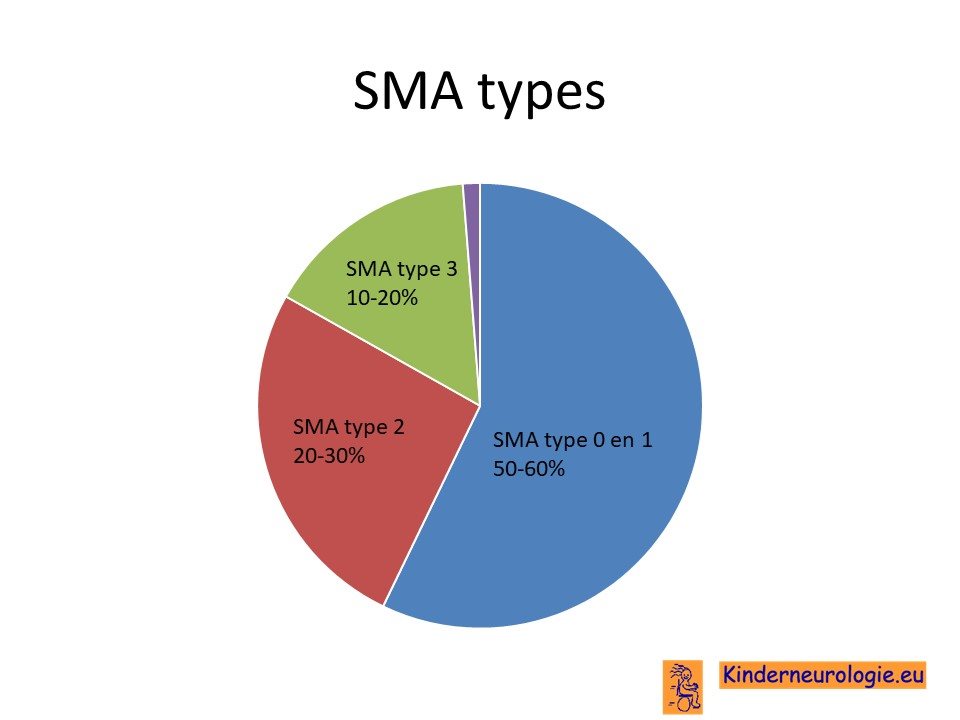
De ziekte van Kugelberg-Welander komt bij één op de 24.000 pasgeboren kinderen in Nederland voor. Deze vorm van SMA komt minder vaak voor dan SMA type 1 en SMA type 2. In Nederland krijgen jaarlijks tussen de 15 en 20 kinderen de diagnose SMA.
Bij wie komt de ziekte van Kugelberg-Welander voor?
De ziekte van Kugelberg-Welander is al voor de geboorte aanwezig. De eerste klachten ontstaan na de leeftijd van 18 maanden. De beginleeftijd kan variëren tussen deze 18 maanden en de volwassen leeftijd. Meestal ontstaan de eerste klachten tussen de leeftijd van 18 maanden en 4 jaar.
Wanneer de eerste klachten voor de leeftijd van 6 maanden ontstaan, wordt gesproken van SMA type I. Wanneer de eerste klachten tussen de leeftijd van 6 en 18 maanden ontstaan wordt gesproken van SMA type II. Dit onderscheid is natuurlijk kunstmatig.
De ziekte van Kugelberg-Welander komt even vaak voor bij jongens dan bij meisjes.
Wat is de oorzaak van De ziekte van Kugelberg-Welander?
Fout in erfelijk materiaal
De ziekte van Kugelberg-Welander wordt veroorzaakt door een fout in het erfelijk materiaal. Deze fout zit op het zogenaamde 5 e chromosoom. De plaats van deze fout wordt het SMN-gen genoemd. Op chromosoom 5 blijken twee SMN-genen voor te komen, die SMN-gen 1 en SMN-gen 2 worden genoemd. Bij kinderen met De ziekte van Kugelberg-Welander zit er een fout op het SMN1-gen.
Soms wordt er ook een fout gevonden op het NAIP-gen.
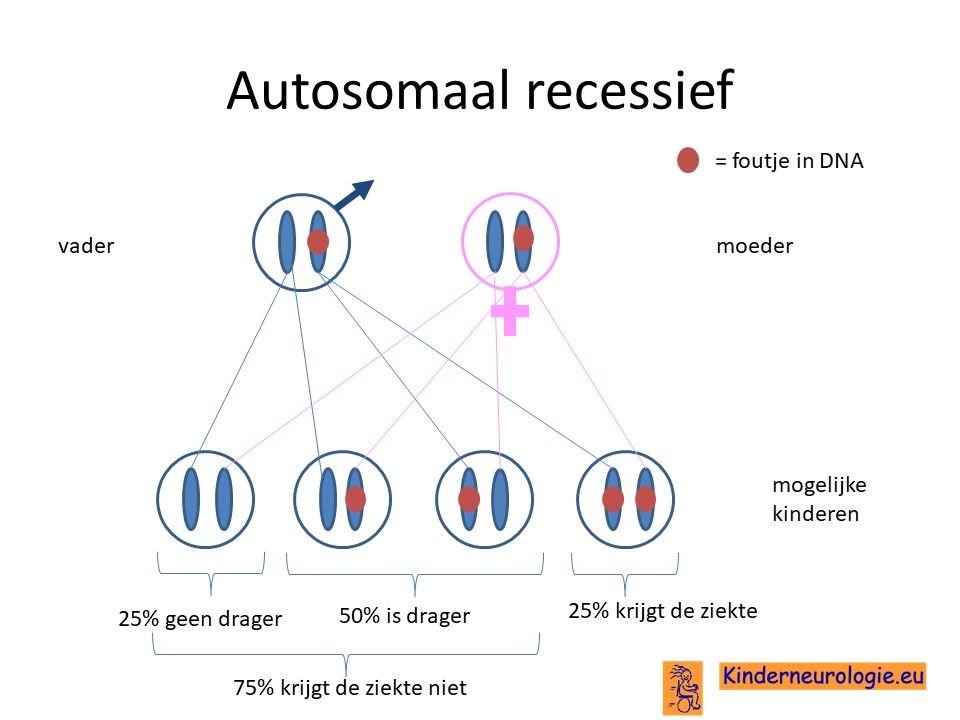
Autosomaal recessieve ziekte
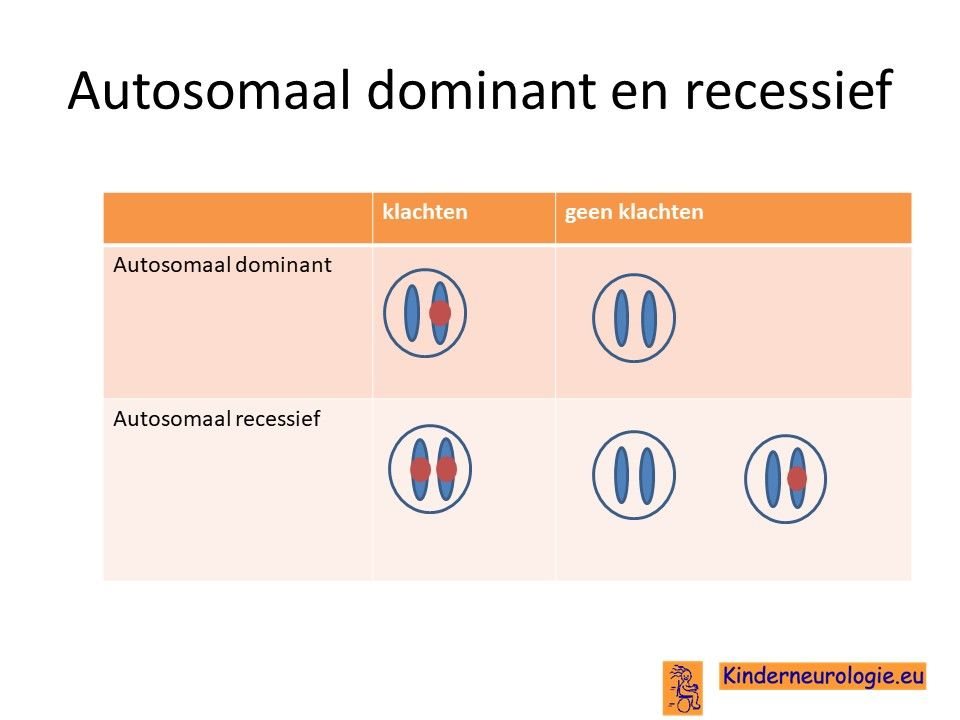
SMA is een zogenaamde autosomaal recessieve ziekte. Dit houdt in dat kinderen pas klachten krijgen wanneer beide chromosomen 5 een foutje bevatten in het SMN1-gen.
Dit in tegenstelling tot een autosomaal dominante ziekte, bij deze ziektes is een fout op een van de twee chromosomen 5 al voldoende om klachten te krijgen.
Ouders drager
Vaak zijn beide ouders drager van een foutje in het SMN1-gen op chromosoom 5. Zij hebben zelf geen klachten omdat zij ook een chromosoom 5 zonder fout hebben.
Wanneer beide ouders het chromosoom 5 met de fout in het SMN1-gen aan hun kind geven, dan heeft dit kind twee chromosomen 5 met fout en zal dit kind SMA krijgen.
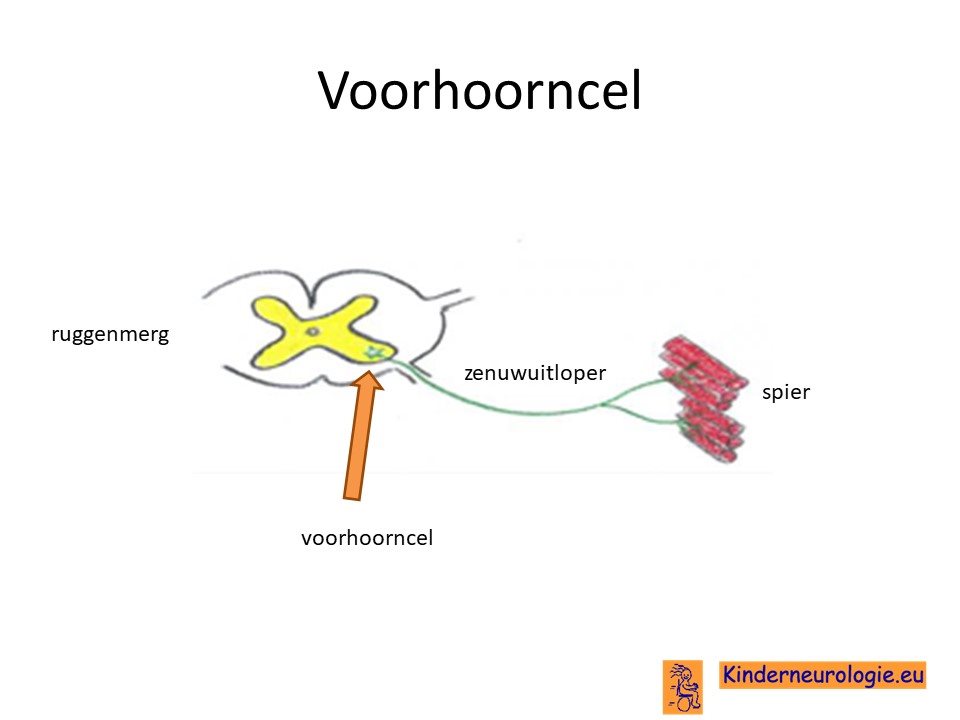
Tekort aan eiwit
Als gevolg van deze fout in het erfelijk materiaal ontstaat er een tekort aan een bepaald eiwit. Dit eiwit wordt het survival motor neuron 1-eiwit genoemd, afgekort als SMN-eiwit. Dit eiwit zorgt er voor dat de zogenaamde voorhoorncellen in het ruggenmerg goed kunnen blijven functioneren. Deze voorhoorncel is een zenuwcel die de spieren in het lichaam aanstuurt om te gaan bewegen.
Bij kinderen met SMA sterven deze voorhoorncellen geleidelijk aan af. Hierdoor kunnen de spieren niet meer goed aangestuurd worden en ontstaat in toenemende mate een verlamming van verschillende spieren in het lichaam.
SMN2-gen
Mensen blijken een reserve kopie te hebben van het SM1-gen. Deze reserve kopie ligt ook op chromosoom 5. Dit stukje erfelijk materiaal kan ook gebruikt worden om SMN-eiwit te maken. Dit SMN2-gen blijkt minder goed in staat te zijn om SMN-eiwit te maken dan het SMN1-gen. Vaak wordt een bepaald gedeelte van het gen (zogenaamd exon 7) niet goed afgelezen waardoor er een tekort en niet goed werkend SMN-eiwit ontstaat. Bij gezonde mensen wordt ongeveer 10% van het SMN-eiwit gemaakt door het SMN2-gen, de rest wordt gemaakt door het SMN1-gen.
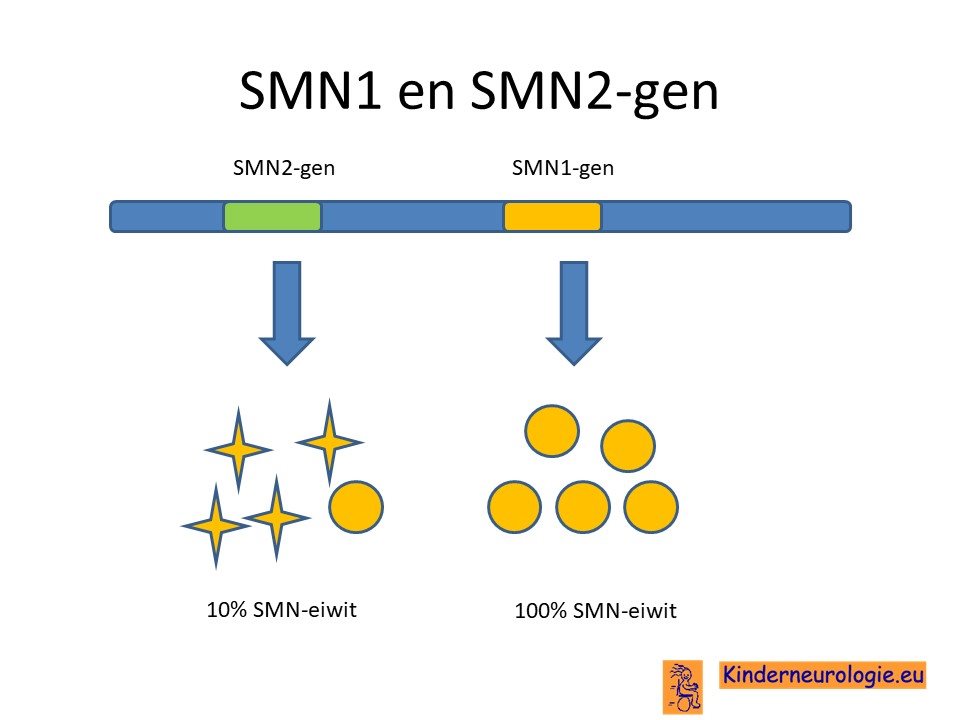
Extra kopieën SMN2-gen
Kinderen met SMA type 1 hebben net als gezonde mensen 2 kopieën van het SMN2-gen, op elk chromosoom 5 een kopie.
Kinderen met SMA type 2 en 3 blijken extra kopieën van dit SMN-2 gen te hebben, bijvoorbeeld 3 of 4. Volwassen met SMA type 4 blijken wel 4 tot 8 kopieën van het SMN2-gen te hebben. Extra kopieën van het SMN2-gen zorgen er voor dat er meer SMN-eiwit aangemaakt kan worden. Dit zorgt voor een milder beloop van de ziekte.

Wat zijn de verschijnselen van de ziekte van Kugelberg-Welander?
Variatie
Niet alle kinderen met de ziekte van Kugelberg-Welander hebben dezelfde klachten. De ernst van de ziekte kan variëren.

Normale ontwikkeling
Tijdens de eerste levensmaanden maken kinderen met de ziekte van Kugelberg-Welander een normale ontwikkeling door. Ze gaan op normale tijd lachen, geluidjes maken, trappelen met de armen en benen en omrollen, zitten, staan en lopen.
Stilstand en achteruitgang van de ontwikkeling
Na de leeftijd van anderhalf jaar worden de eerste symptomen van de ziekte van Kugelberg-Welander duidelijk. Het lopen gaat vaak moeizaam. Kinderen met de ziekte van Kugelberg-Welander vallen gemakkelijk. Vaak lopen ze wijdbeens en waggelend. De rug wordt vaak hol gehouden. Wanneer kinderen met de ziekte van Kugelberg-Welander proberen op te staan van de grond, klimmen ze vaak langs hun lichaam omhoog. Het lukt hen niet om in een keer op te kunnen staan. Dit wordt het teken van Gowers genoemd. Geleidelijk aan gaat het lopen steeds moeilijker. Met name traplopen en hard lopen is erg moeilijk voor kinderen met de ziekte van Kugelberg-Welander. Op een bepaalde leeftijd zal het lopen niet meer mogelijk zijn.
Voor verplaatsen zullen kinderen met de ziekte van Kugelberg-Welander vaak een rolstoel nodig hebben. Meestal is dit ergens tussen de leeftijd van 20 en 40 jaar oud. Bij jongeren waarbij de ziekte snel verloopt, kan dit ook al op eerdere leeftijd zijn.
Zwakke spieren
Kinderen met de ziekte van Kugelberg-Welander krijgen geleidelijk aan steeds minder kracht in hun spieren. De kracht in de benen is vaak meer afgenomen dan de kracht in de armen. Ook is de kracht in de bovenbenen en bovenarmen meer afgenomen dan in de onderbenen en onderarmen. De spierkracht gaat geleidelijk aan verder achteruit in de loop van jaren. Kinderen met SMA gaan steeds slapper aan voelen.
Bij een op de drie kinderen met SMA worden ook de spieren van het gezicht en de kauwspieren geleidelijk aan zwakker.
Dunne spieren
De spieren van kinderen met de ziekte van Kugelberg-Welander worden geleidelijk aan dunner. Bij jonge kinderen is dit meestal niet goed te zien omdat zij relatief veel vet hebben aan hun armen en benen. Bij oudere kinderen is dit wel duidelijk zichtbaar.
De kuitspieren kunnen relatief dik zijn in vergelijking met de andere spieren.
Trillen van de tong
Kenmerkend voor de ziekte van Kugelberg-Welander zijn fijne trillingen aan de tong. Deze zijn niet altijd goed te zien. Deze trillingen komen ook voor in de spieren van de armen en benen, maar zijn door het babyvetlaagje niet goed te zien bij jonge kinderen, wel bij wat oudere kinderen. Vaak zijn deze trillingen wel zichtbaar aan de vingers. Dit wordt een polyminimyoclonus genoemd. Een andere plek waar deze trillingen goed zichtbaar kunnen zijn is aan de schouders.
Vermoeidheid
Jongeren met de ziekte van Kugelberg-Welander hebben vaak last van vermoeidheid. Deels kan dit komen door een verstoorde nachtslaap met toch onvoldoende ademhaling en soms lange adempauzes. Deels komt het ook door de snellere vermoeidheid van de zwakke spieren.
Spierkrampen
Jongeren met de ziekte van Kugelberg-Welander hebben vaak last van spierkrampen. Vaak aan het eind van de dag wanneer ze vermoeid zijn.
Intelligentie
Kinderen met de ziekte van Kugelberg-Welander hebben een normale intelligentie. Vaak is de gemiddelde intelligentie van kinderen met de ziekte van Kugelberg-Welander nog hoger dan de gemiddelde intelligentie van kinderen zonder SMA. Kinderen met de ziekte van Kugelberg-Welander leren normaal praten. Ook kunnen zij normaal onderwijs volgen.
Gevoel
Kinderen met de ziekte van Kugelberg-Welander hebben een normaal gevoel in hun armen, benen en rest van het lichaam.
Vergroeiing van de gewrichten
Omdat kinderen met de ziekte van Kugelberg-Welander de spieren weinig kunnen bewegen, worden ook de gewrichten weinig bewogen. Hierdoor kunnen de gewrichten gedeeltelijk vast gaan groeien, waardoor ze niet meer goed bewogen kunnen worden. De knieën, de voeten, de ellebogen en de vingers zijn de meest kwetsbare gewrichten waar vergroeiingen in kunnen ontstaan. Een andere naam voor deze vergroeiingen zijn contracturen.
Scoliose
Bij kinderen met de ziekte van Kugelberg-Welander kan in toenemende mate een verkromming van de wervelkolom ontstaan. Deze verkromming neemt vaak snel toe wanneer kinderen permanent in een rolstoel komen te zitten. Deze verkromming geeft vaak problemen bij het zitten en kan zorgen voor problemen met ademhalen.
Ademhalingsproblemen
Kinderen met de ziekte van Kugelberg-Welander kunnen geleidelijk aan ook problemen krijgen met ademhalen wanneer de spierzwakte toe aan het nemen is. Soms gebeurt dit al op kinderleeftijd, vaak pas op volwassen leeftijd. In het begin geeft dit vaak klachten ’s nachts en vroeg in de ochtend. Als gevolg van een licht zuurstoftekort en een te veel aan koolzuur slapen jongeren onrustig, dromen ze naar en worden ze wakker met hoofdpijnklachten. Geleidelijk aan kunnen ook benauwdheidsklachten overdag ontstaan.
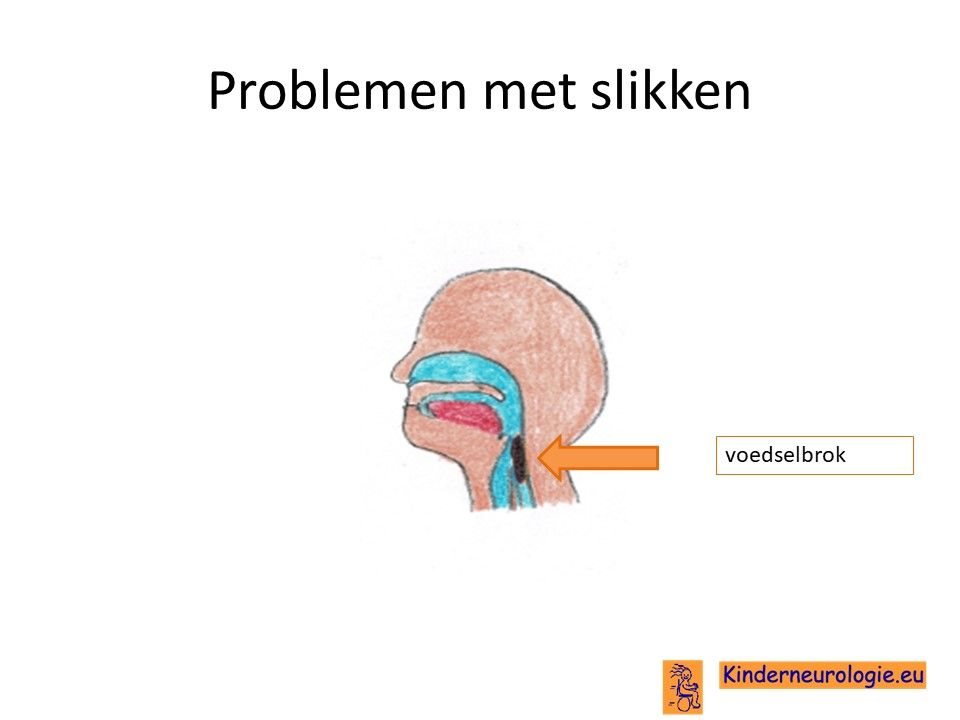
Problemen met slikken
Jongeren met de ziekte van Kugelberg-Welander krijgen in de loop van de tijd steeds meer problemen met zelfstandig drinken en eten en met het wegslikken hiervan. Meestal hebben ze hier onvoldoende kracht voor.
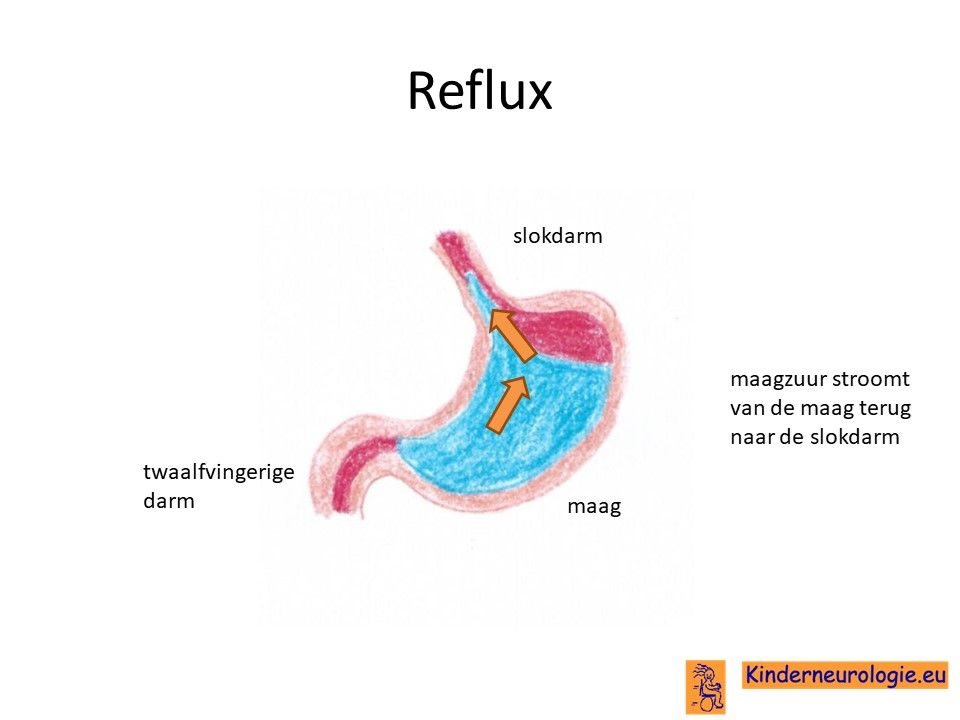
Reflux
Kinderen met de ziekte van Kugelberg-Welander zijn gevoeliger om last te krijgen van terugstromen van voeding van de maag naar de slokdarm. Dit wordt reflux genoemd. Reflux kan de slokdarm irriteren en kan maken dat het kind veel moet spugen na de voedingen.
Verstopping van de darmen
Kinderen met de ziekte van Kugelberg-Welander zijn gevoelig voor het ontstaan van verstopping in de darmen.
Infecties
Kinderen met de ziekte van Kugelberg-Welander zijn kwetsbaar om infecties van met name de luchtwegen de longen te krijgen. Vaak draagt de scoliose hier aan bij.
Hartafwijking
Bij een klein deel van de kinderen met de ziekte van Kugelberg-Welander kom afwijkingen aan het hart voor.
Hoe wordt de diagnose de ziekte van Kugelberg-Welander gesteld?
Verhaal en onderzoek
Op grond van het verhaal en de bevindingen bij het lichamelijk onderzoek kan de diagnose de ziekte van Kugelberg-Welander al worden vermoed. Maar ook andere ziektebeelden kunnen een beeld geven wat veel lijkt op de ziekte van Kugelberg-Welander.
Hielprik
In 2019 is besloten om screening naar SMA op te nemen in de landelijke hielprik screening. Per 1 juni 2022 is SMA in Nederland in de hielprik zijn opgenomen. Dit omdat er nu behandel mogelijkheden zijn, die het grootste effect hebben bij kinderen die nog geen klachten hebben ontwikkeld.

Bloedonderzoek
Vaak zal er bij een kind dat slap is bloedonderzoek verricht worden. Er wordt dan gekeken naar de waarde van het stofje creatinekinase (afgekort als CK) wat vaak verhoogd is bij kinderen met een spierziekte. Bij kinderen met de ziekte van Kugelberg-Welander is het CK niet of slechts licht verhoogd. Vaak wordt ook stofwisselingsonderzoek verricht om bepaalde stofwisselingsziektes zoals de ziekte van Pompe die een vergelijkbaar beeld kunnen geven uit te sluiten.
Genetisch onderzoek
Door middel van bloedonderzoek kan het foutje in het DNA van het 5e chromosoom worden aangetoond bij de meeste kinderen met SMA type 1. Hiermee kan de diagnose bevestigd zijn. Ander onderzoek zal dan niet nodig zijn. Door middel van DNA onderzoek kan ook gekeken worden hoeveel kopieen van SMN2 een kind heeft.

Spierecho
Door middel van spierecho onderzoek kan gezien worden dat de spieren kleiner zijn van volume dan gebruikelijk. Ook kunnen de spierschokjes (fasciculaties) op een spierecho zichtbaar zijn. Het vinden van deze fasciculaties pleit heel sterk voor de aandoening SMA.
Spierzenuwonderzoek
Wanneer er getwijfeld wordt of er sprake is van de ziekte van Kugelberg-Welander of van een aandoening van de zenuwen kan een spierzenuwonderzoek (EMG) worden uitgevoerd. Bij kinderen met de ziekte van Kugelberg-Welander worden specifieke afwijkingen aan de zenuwen en aan de spieren. In de spieren worden zogenaamde fibrillaties gezien.
Spierbiopt
Wanneer bovenstaande onderzoeken niet hebben geleid tot de diagnose wordt soms een spierbiopt gedaan. Met het spierbiopt wordt een klein stukje spierweefsel verkregen wat onder de microscoop kan worden bekeken. Zo kan gekeken worden hoe de spier eruit ziet. Bij kinderen met de ziekte van Kugelberg-Welander zien alle spiervezels er eigenlijk dun uit, daartussen worden af en toe juist extra dikke spiervezels gezien. Ook kan gekeken worden of bepaalde stofjes in de spier ontbreken. Dit is bij de ziekte van Kugelberg-Welander niet het geval, maar wel bij andere spierziekten die een beeld kunnen geven wat veel lijkt op de ziekte van Kugelberg-Welander.
Hartspecialist
Kinderen met De ziekte van Kugelberg-Welander kunnen ook problemen hebben van de hartspier. Daarom worden al deze kinderen een keer gezien door de hartspecialist. Deze kan door middel van een echo van het hart en een hartfilmpje (ECG) kijken of er problemen zijn met het functioneren van het hart.
Hoe wordt de ziekte van Kugelberg-Welander behandeld?
Geen genezing
Er bestaat geen behandeling die de ziekte van Kugelberg-Welander kan genezen. De behandeling is er op gericht om zo min mogelijk last te hebben van de symptomen en zo goed mogelijk te kunnen omgaan met de symptomen.
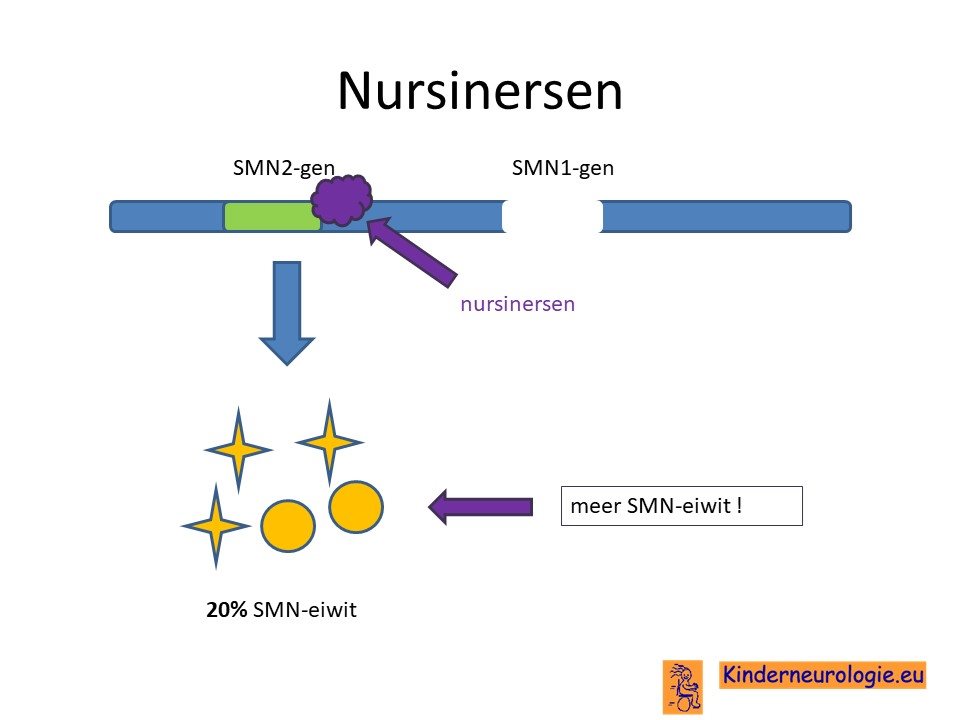
Nursinersen
Sinds 2018 is het mogelijk om kinderen met SMA type 3 te behandelen met een medicijn wat nursinersen wordt genoemd. Aanvankelijk was dit alleen voor kinderen tot de leeftijd van 9,5 jaar, maar sinds 2020 ook voor kinderen die ouder zijn dan 9,5 jaar. Deze behandeling wordt in Nederland gegeven via het UMC in Utrecht. Nursinersen moet in het eerste levensjaar 6 keer worden toegediend door middel van een ruggenprik, daarna waarschijnlijk levenslang 3 keer per jaar.
Het is een intensieve behandeling waarbij het doel is om de snelheid van toename van klachten af te remmen. Hoe sneller na de diagnose gestart wordt met de behandeling, hoe beter dit is. Nursinersen kan helpen om het tempo van ontstaan van nieuwe klachten te vertragen, maar zal klachten die er al zijn niet weg kunnen nemen. Wanneer kinderen al veel klachten hebben als gevolg van SMA dan is het de vraag of deze zware behandeling te verantwoorden is ten opzichte van het kind.
Nursinersen zorgt er voor dat het SMN2-gen beter wordt afgelezen, waardoor meer goed werkend SMN-eiwit wordt aangemaakt.
Per kind zullen ouders en behandelaars de voors en tegens van deze behandeling op een rijtje moeten zetten en een keuze moeten maken of deze behandeling geschikt en haalbaar is voor dit kind. Dde kosten van deze behandeling in Nederland vergoed voor kinderen die SMA type 2 hebben.
Fysiotherapie
Met behulp van een fysiotherapeut kunnen de spieren in een zo goed mogelijk conditie worden gehouden. Ook kan voorkomen worden dat de gewrichten vast gaan groeien. Daarnaast kan de fysiotherapeut helpen om vastzittend slijm op te kunnen hoesten of kwijt te kunnen raken.
Ergotherapie
Een ergotherapeut kan tips en adviezen geven hoe de verzorging en de dagelijks activiteiten van een kind zo soepel mogelijk kunnen verlopen. Ook kan de ergotherapeut advies geven over materialen waarmee het kind kan spelen. Een ergotherapeut geeft vaak ook advies over de juiste rolstoel, een aangepast bed, een zitstoel in huis zodat kinderen goed ondersteund kunnen zitten.

Logopedie
De logopedist kan adviezen geven bij slikproblemen. Ook kan de logopediste adviezen geven indien er problemen met de communicatie zijn.
Revalidatiearts
De revalidatiearts coördineert de verschillende therapievormen en kan adviezen geven over diverse hulpmiddelen die de zelfstandigheid van een kind met de ziekte van Kugelberg-Welander kunnen vergroten. Vaak gaat dit in overleg met de ergotherapeut.
School
Kinderen met de ziekte van Kugelberg-Welander hebben een normale of zelfs hooggemiddelde intelligentie en kunnen daarom normaal onderwijs volgen. Vaak is het mogelijk om regulier onderwijs te volgens. Wanneer dit niet mogelijk is vanwege de lichamelijke beperkingen gaat een deel van de kinderen met de ziekte van Kugelberg-Welander gaat vaak naar een cluster 3 school: een mytylschool.
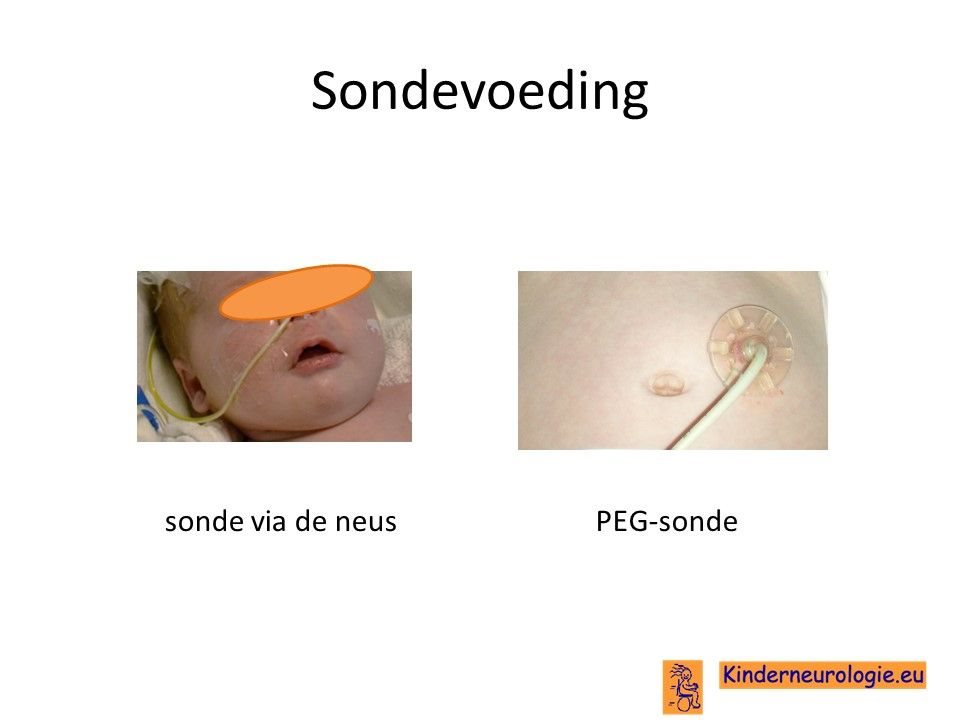
Sondevoeding
Een deel van de kinderen met de ziekte van Kugelberg-Welander krijgt op den duur problemen met drinken, eten of slikken. Om er voor te zorgen dat deze kinderen toch voldoende voedingsstoffen krijgen, hebben zij vaak sondevoeding nodig. Deze sondevoeding kan via in een slangetje in de neus naar de maag worden gegeven, ook kan de sondevoeding via een slangetje wat rechtstreeks naar de maag loopt worden gegeven (PEG-sonde).
Diëtiste
Een diëtiste kan berekenen hoeveel voedingsstoffen en calorieën een kind per dag nodig heeft om voldoende te groeien. Een vezelrijke en vochtrijke voeding is nodig om verstopping van de darm te voorkomen. Soms geeft de diëtiste aanvullende calorierijke drankjes. De diëtiste kan ook adviezen geven over de hoeveelheid en het type sondevoeding wat wordt gegeven.

Vermijden overgewicht
Het is van belang dat kinderen met de ziekte van Kugelberg-Welander niet te zwaar gaan worden om de zwakker spieren niet onnodig te belasten. Daarnaast is een goede volwaardige voeding wel van belang. Een diëtiste kan helpen bij het opstellen van volwaardige voedingen en helpen bij het voorkomen van overgewicht. Een vezelrijke en vochtrijke voeding is nodig om verstopping van de darm te voorkomen.
In beweging blijven
Het is voor kinderen met de ziekte van Kugelberg-Welander van belang om zo veel mogelijk in beweging te blijven. Een fysiotherapeut kan adviezen geven op welke manieren dit kan. Zwemmen is heel goed voor kinderen met de ziekte van Kugelberg-Welander.
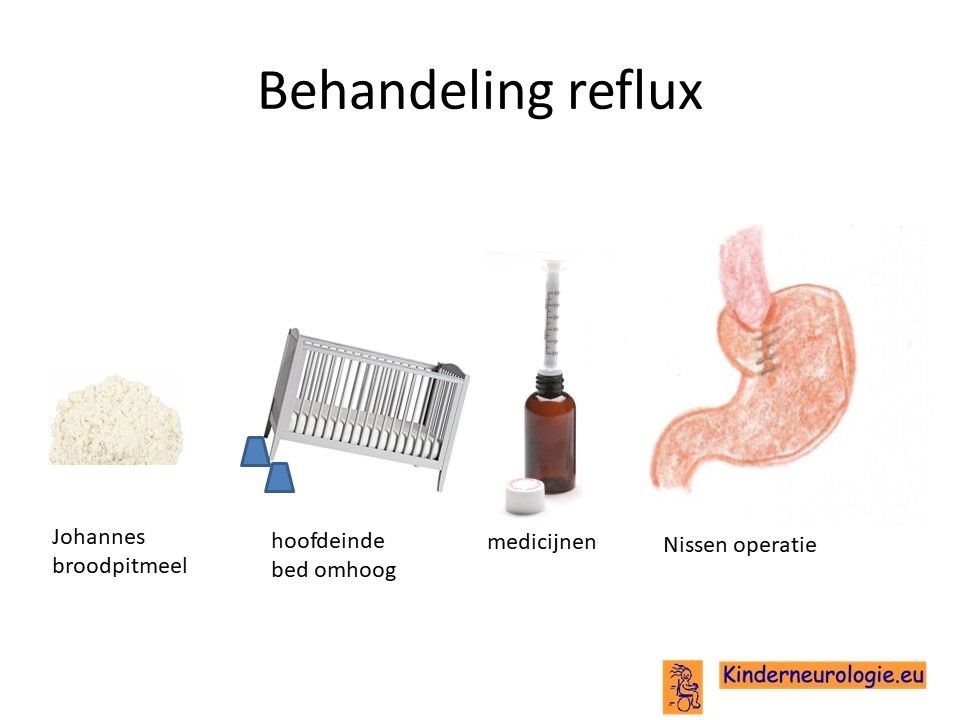
Reflux
Reflux kan er ook voor zorgen dat kinderen slecht eten. Door de voeding in te dikken met johannesbroodpitmeel kan de voeding minder gemakkelijk terug stromen van de maag naar de slokdarm. Ook zijn er medicijnen die de maaginhoud minder zuur kunnen maken waardoor de slokdarm minder geprikkeld wordt bij terugstromen van de maaginhoud. Medicijnen die hiervoor gebruikt worden zijn ranitidine, omeprazol of esomeprazol. Indien dit allemaal niet voldoende is, kan een operatie nodig zijn waarbij de overgang van de slokdarm naar de maag nauwer wordt gemaakt, waardoor de voeding ook minder gemakkelijk terug kan stromen. Dit wordt een Nissen-operatie genoemd.
Verstopping van de darmen
Het medicijn macrogol kan er voor zorgen dat de ontlasting soepel en zacht blijft en stimuleert de darmwand om actief te blijven. Hierdoor kunnen kinderen gemakkelijker hun ontlasting kwijt. Het is ook belangrijk om te zorgen dat de voeding voldoende vocht en vezels bevat. Soms zijn zetpillen nodig om de ontlasting op gang te krijgen.

Antibiotica
Een deel van de kinderen die vaak terugkerende infecties heeft, heeft baat bij een lage dosering antibiotica om nieuwe infecties te voorkomen. Per kind moeten de voordelen van het geven van de antibiotica worden afgewogen tegen de nadelen ervan (antibiotica doden ook nuttige bacteriën in de darmen).
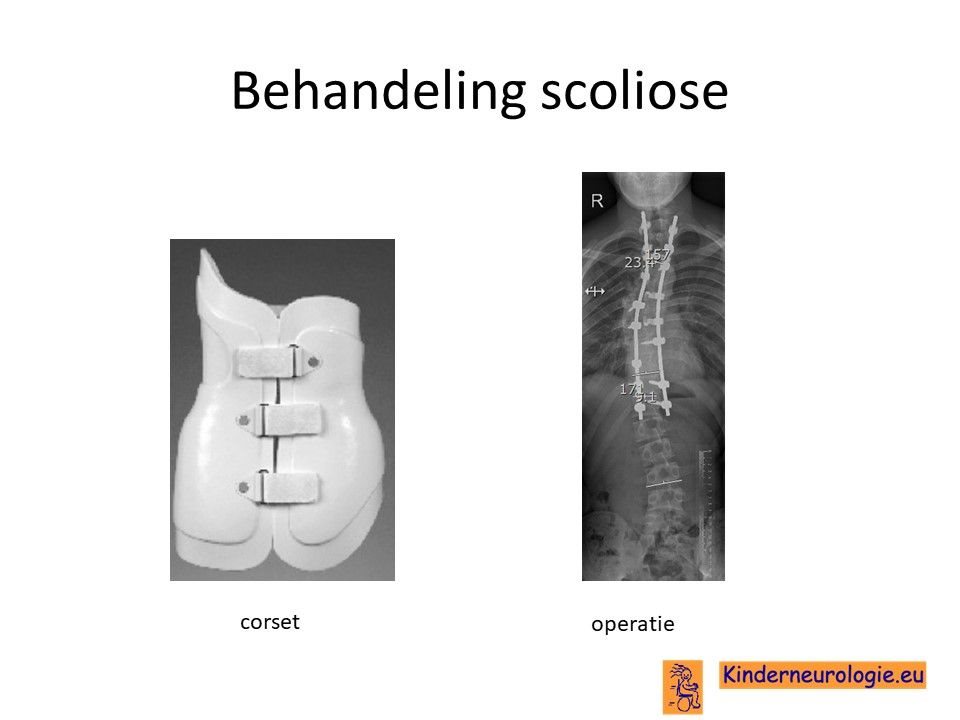
Scoliose
Toename van zijwaartse verkromming van de wervelkolom (scoliose) kan ook zorgen voor problemen met zitten en met ademhalen. Het is mogelijk om toename van scoliose tegen te gaan door middel van een corset. In ernstige gevallen zal een operatie nodig zijn. Deze behandelingen worden gegeven voor een orthopeed. Ook hiervoor geldt dat ouders, de orthopeed en het behandelteam samen moeten afwegen of deze ingrijpende behandelingen te verantwoorden zijn ten opzichte van het kind.
Valproaat
Valproaat is een medicijn wat al lang gebruikt wordt bij de behandeling van epilepsie. Uit onderzoek is gebleken dat dit medicijn mogelijk ook een gunstig effect kan hebben op het tegengaan van verder achteruitgang bij SMA. Daarom wordt nu in onderzoeksverband bij kinderen met De ziekte van Kugelberg-Welander gekeken of zij daadwerkelijk minder snel achteruitgaan wanneer zij het medicijn valproaat gebruiken. Het medicijn valproaat wordt dan gecombineerd met het stofje carnitine, omdat het gebruik van valproaat een tekort aan carnitine kan veroorzaken.
Beademing
Een deel van de kinderen met de ziekte van Kugelberg-Welander waarbij de spierzwakte in een wat sneller tempo toeneemt krijgt uiteindelijk in toenemende mate problemen met ademhalen, omdat de ademhalingsspieren van de borstkas en buik ook steeds meer verzwakt worden. Bij het merendeel van de jongeren met de ziekte van Kugelberg-Welander is dit echter niet het geval.
Bij jongeren met ademhalingsproblemen kan het nodig zijn om de ademhaling te ondersteunen. In een begin stadium kan dat vaak met CPAP of met een neuskapbeademing gedurende de nacht. In een later stadium zal ook ademhalingsondersteuning overdag nodig zijn. Uiteindelijk kan het nodig zijn om de ademhaling helemaal over te nemen met behulp van een beademingsmachine. De meeste jongeren zullen daarna echter niet meer zonder beademingsmachine kunnen functioneren. Geleidelijk aan zullen zij aan de beademingsmachine in steeds grotere mate verlamd raken.
Een jongere zal zelf samen met zijn ouders moeten besluiten of het deze vorm van ademhalingsondersteuning wil. Ten allen tijde, wat er ook gekozen wordt, zal met medicijnen er voor gezorgd worden dat kinderen of jongeren geen last hebben van hun ademhalingsproblemen.
Onderzoek
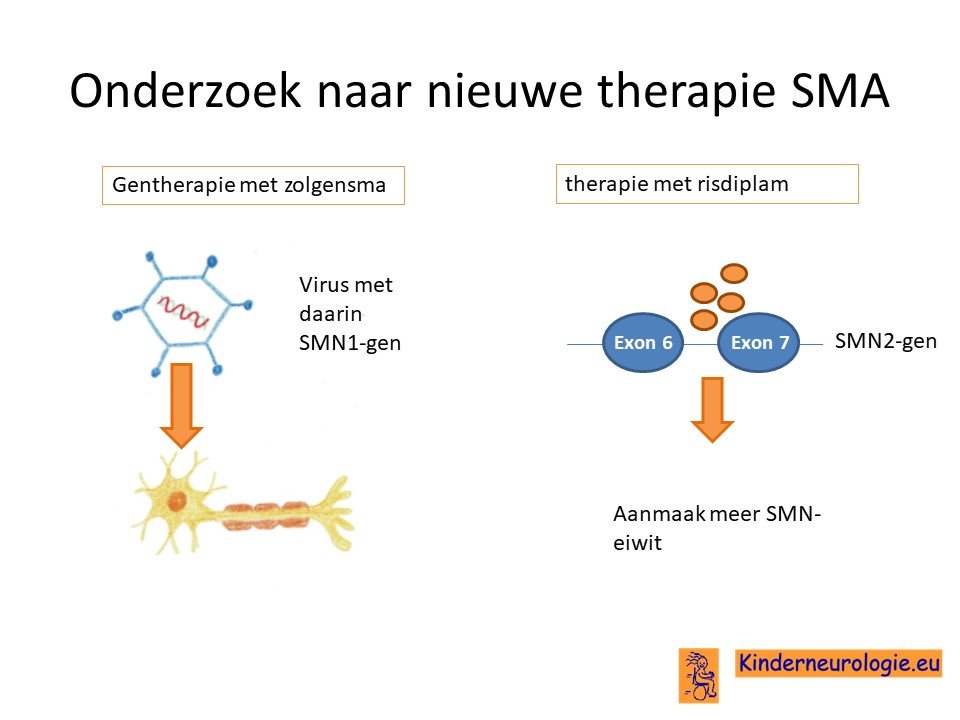
Ook wordt er in het gekeken naar gentherapie, een behandeling waarbij door middel van een virus wordt geprobeerd weer SMN1-gen in het DNA van het kind in te brengen. De naam van dit medicijn is zolgensma. Dit middel is sinds 2020 geregisteerd in Europa. Er zijn nog nadere stappen nodig om het mogelijk te maken dat kinderen met SMA daadwerkelijk behandeld kunnen worden met dit medicijn.
Daarnaast wordt er onderzoek gedaan of het mogelijk is door middel van zogenaamde kleine moleculen het SMN2-gen te stimuleren tot aanmaak van het SMN-eiwit. Dit medicijn wordt risdiplam genoemd. Er wordt verwacht dat dit medicijn in de loop van 2020 geregisteerd gaat worden als medicijn in Europa.
Daarnaast wordt gekeken of kinderen baat kunnen hebben bij het medicijn pyridostigmine, een medicijn wat gebruikt wordt bij de behandeling van de aandoening myasthenie.
Financiële kant van zorg voor een kind met een beperking
De zorg voor een kind met een beperking brengt vaak extra kosten met zich mee. Er bestaan verschillende wetten die zorg voor kinderen met een beperking vergoeden.
Daarnaast bestaan regelingen waar ouders een beroep op kunnen doen, om een tegemoetkoming te krijgen voor deze extra kosten. Meer informatie hierover vindt u in de folder financiën kind met een beperking.

Tijd voor samenzijn
De zorg voor een kindje met SMA type 3 zal veel vragen van ouders. Ouders zullen veel tijd kwijt zijn met verzorging van hun kind of zelfs met medische handelingen zoals het geven van medicijnen of sondevoeding. Het is ook heel belangrijk om er ook voor te waken dat er tijd blijft voor samen zijn als gezin of even als ouders onder elkaar en te zoeken naar manieren van samen zijn waar iedereen plezier aan beleefd.
Hulp vragen aan anderen (bekenden of onbekenden) is voor veel ouders lastig, maar het is wel belangrijk om in een vroeg stadium na te denken over het vragen en organiseren van hulp. Dit om te voorkomen dat ouders de hele dag bezig zijn met zorgen en er geen tijd meer over is over fijne momenten samen met het kind met SMA type 3, de andere kinderen in het gezin en de ouders onderling.
Begeleiding
Een maatschappelijk werkende of psycholoog kan ouders en andere kinderen in het gezin begeleiding geven hoe om te gaan met het nieuws dat hun kind deze ernstige aandoening heeft. Samen met hen kunnen ouders kijken welke manier van begeleiden van hun kind met deze ernstige ziekte het beste bij de ouders past. Ook vinden veel ouders het vaak lastig hoe zij hun tijd en aandacht moeten verdelen tussen het kind met de beperking en andere kinderen in het gezin. In de folder aandacht en tijd voor brussen vindt u tips die u hierbij kunnen helpen.

Contact met andere ouders
Door middel van een oproepje op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders/verzorgers die ook te maken hebben met SMA type 2.
Via de patiëntenvereniging van spierziekten Nederland kunnen ouders in contact komen met andere ouders met dezelfde aandoening
Wat betekent de ziekte van Kugelberg-Welander voor de toekomst?
Geleidelijk toename spierzwakte
Bij kinderen met de ziekte van Kugelberg-Welander neemt de spierzwakte geleidelijk aan toe. Bij sommige kinderen gaat dit sneller dan bij andere kinderen. Bij kinderen waarbij de spierzwakte al op jonge leeftijd begint verloopt de ziekte vaak sneller dan bij kinderen waarbij de spierzwakte op wat latere leeftijd begint.
De meeste kinderen met de ziekte van Kugelberg-Welander zullen lange tijd in staat zijn om zelfstandig te lopen. Gemiddeld hebben jongeren vanaf de leeftijd van 20 jaar een rolstoel kunnen verplaatsen. De meeste kinderen met SMA type 2 zullen nooit in staat zijn om zelfstandig te lopen.
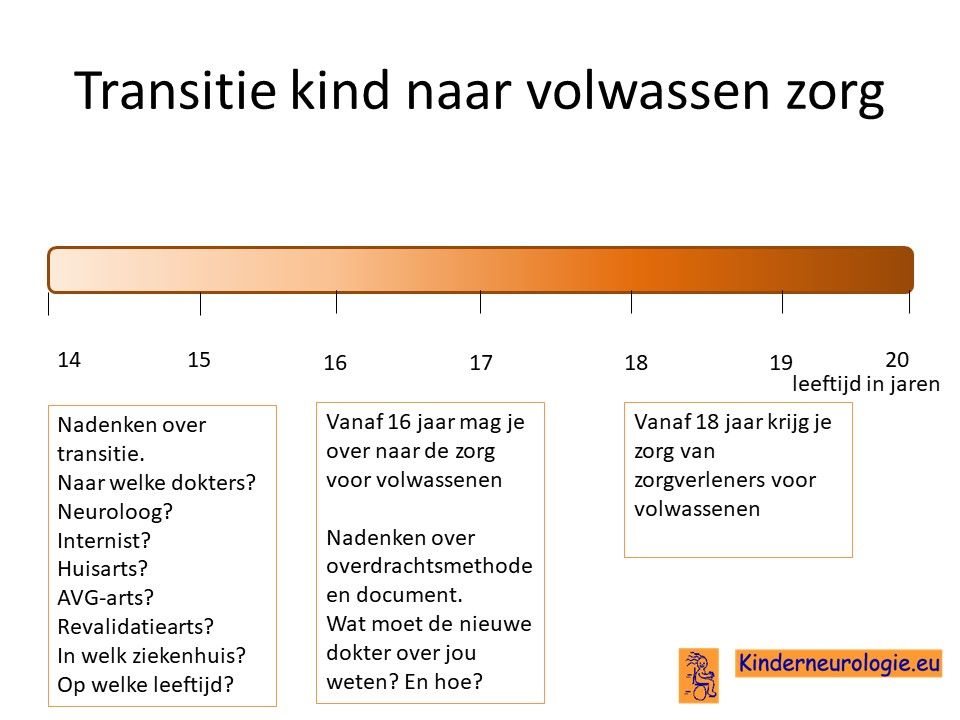
Transitie van zorg
Tussen de leeftijd van 16 en 18 jaar wordt de zorg vaak overgedragen van kinderspecialisten naar specialisten die de zorg aan volwassenen geven. Het is belangrijk om tijdig hierover na te denken. Is er behoefte de zorg over te dragen naar specialisten voor volwassenen of kan de huisarts de zorg leveren die nodig is.En als er behoefte is aan overdragen van de zorg naar specialisten voor volwassenen, naar welke dokter(s) wordt de zorg dan overgedragen? In welk ziekenhuis kan de zorg het beste geleverd worden. Het proces van overdragen van de zorg wordt transitie genoemd. Het is belangrijk hier tijdig over na te denken en een plan voor te maken samen met de dokters die betrokken zijn bij de zorg op de kinderleeftijd.
Ook verandert er veel in de zorg wanneer een jongere de leeftijd van 18 jaar bereikt. Voor meer informatie over deze veranderingen verwijzing wij u naar het artikel veranderingen in de zorg 18+.
School en beroep
De meeste kinderen en jongeren met de ziekte van Kugelberg-Welander zijn in staat al dan niet met aanpassingen om normaal onderwijs te volgen en een normaal beroep uit te oefenen. Natuurlijk is niet ieder beroep weggelegd voor een jongere met de ziekte van Kugelberg-Welander.
Levensverwachting
Kinderen met De ziekte van Kugelberg-Welander kunnen bijna een normale levensverwachting hebben. De levensverwachting hangt nauw samen met de beginleeftijd en het tempo waarmee nieuwe klachten ontstaan. De levensverwachting varieert tussen 30 en 70 jaar. Uitzonderingen hierop zijn wel bekend.
De meeste volwassenen met de ziekte van Kugelberg-Welander komen te overlijden als gevolg van een longontsteking of als gevolg van ernstige ademhalingsproblemen waarvoor geen beademing meer wordt gegeven.
Kinderen krijgen
Jongeren met de ziekte van Kugelberg-Welander zijn normaal vruchtbaar. Hun kinderen zullen meestal alleen zelf ook SMA kunnen krijgen wanneer een jongere met SMA een kind krijgt van een ander persoon die draagster is van het SMA-gen.
Hebben broertjes en zusjes ook een vergrote kans om de ziekte van Kugelberg-Welander te krijgen?
Erfelijke ziekte
De ziekte van Kugelberg-Welander is een erfelijk ziekte. De ziekte erft autosomaal recessief over, dat wil zeggen dat een kind pas klachten krijgt wanneer beide chromosomen 5 een fout bevatten op de plaats van het SMN-gen. Ouders van een kind met De ziekte van Kugelberg-Welander zijn vaak allebei drager van de fout op chromosoom 5. Zij hebben zelf geen klachten. Broertjes en zusjes hebben een vergrote kans om ook De ziekte van Kugelberg-Welander te krijgen. Deze kans is meestal maximaal 25%.
Soms erft de ziekte van Kugelberg-Welander niet autosomaal recessief over, maar autosomaal dominant. Dat betekent dat een fout op een van de chromosomen 5 al voldoende is om de ziekte te krijgen. In dat geval hebben broertjes en zusjes een grotere kans om ook SMA te krijgen.
Een klinisch geneticus kan hier meer informatie over geven.

Prenatale diagnostiek
Wanneer ouders kinderwens hebben en eerder een kind met SMA type 2 hebben gekregen, dan bestaat er de mogelijkheid om tijdens een volgende zwangerschap door middel van een vlokkentest of een vruchtwaterpunctie te kijken of dit kindje ook deze aandoening heeft. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie).De uitslag van deze onderzoeken duurt twee weken. Voor prenatale diagnostiek kan een zwangere de 8ste week verwezen worden door de huisarts of verloskundige naar een afdeling klinische genetica.

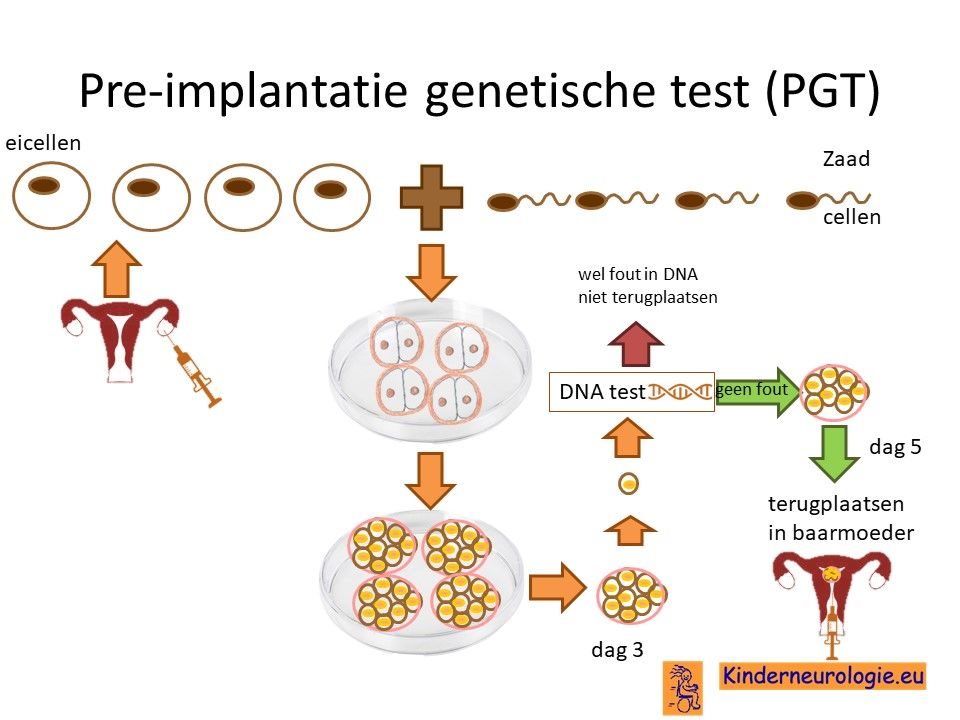
Preïmplantatie Genetische Test (PGT)
Stellen die eerder een kindje hebben gehad met SMA type 3 kunnen naast prenatale diagnostiek ook in aanmerking voor een preïmplantatie genetische test (PGT.) Bij PGT wordt een vrouw zwanger door middel van IVF (In Vitro Fertilisatie). De bevruchting vindt dan buiten het lichaam plaats, waardoor het zo ontstane pre-embryo onderzocht kan worden op het hebben van SMA type 3. Alleen embryo’s zonder de aanleg voor SMA type 3 komen in aanmerking voor terugplaatsing in de baarmoeder. Bekijk de PGT Nederland pagina voor meer informatie.
Wilt u dit document printen dan kunt u hier een pdf-versie downloaden.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via info@kinderneurologie.eu en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag.
Links
Spierziekten
(Site van Spierziekten Nederland)
SMA onderzoek
(Site met overzicht van onderzoeken over SMA in Nederland)
Spieren voor spieren
(Site van centrum spieren voor spieren in Nederland)
Referenties
- Iannaccone ST . Modern management of spinal muscular atrophy. J Child Neurol. 2007;22:974-8.
- Prior TW. Spinal muscular atrophy diagnostics. J Child Neurol. 2007;22:952-6.
- Simonds AK. Respiratory support for the severely handicapped child with neuromuscular disease: ethics and practicality. Semin Respir Crit Care Med. 2007;28:342-54.
- Wang CH, Finkel RS, Bertini ES, Schroth M, Simonds A, Wong B, Aloysius A, Morrison L, Main M, Crawford TO, Trela A; Participants of the International Conference on SMA Standard of Care. Consensus statement for standard of care in spinal muscular atrophy. J Child Neurol. 2007;22:1027-49.
- New and developing therapies in spinal muscular atrophy. Kariyawasam D, Carey KA, Jones KJ, Farrar MA. Paediatr Respir Rev. 2018;28:3-10
- Nusinersen in later-onset spinal muscular atrophy: Long-term results from the phase 1/2 studies. Darras BT, Chiriboga CA, Iannaccone ST, Swoboda KJ, Montes J, Mignon L, Xia S, Bennett CF, Bishop KM, Shefner JM, Green AM, Sun P, Bhan I, Gheuens S, Schneider E, Farwell W, De Vivo DC; ISIS-396443-CS2/ISIS-396443-CS12 Study Groups. Neurology. 2019;92:e2492-e2506
Laatst bijgewerkt: 2 juli 2022 voorheen: 25 juli 2020 en 2 mei 2008
Auteur: JH Schieving
