Jaarlijks wordt in Nederland bij 100 op de 100.000 volwassenen de diagnose hersentumor gesteld. Dit is net zo vaak als bijvoorbeeld de diagnose multiple sclerose. Op volwassen leeftijd vormt de diagnose hersentumor maar een klein onderdeel van alle volwassenen die de diagnose kanker krijgen. Op kinderleeftijd komen hersentumoren minder vaak voor dan op volwassen leeftijd. Wel staan hersentumoren dan op de 2e plek qua voorkomen bij kinderen die de diagnose kanker krijgen.

Het woord hersentumor is een verzamelnaam en omvat zeer veel verschillende type tumoren met hun eigen kenmerken, eigen gedrag en eigen manier van behandeling.

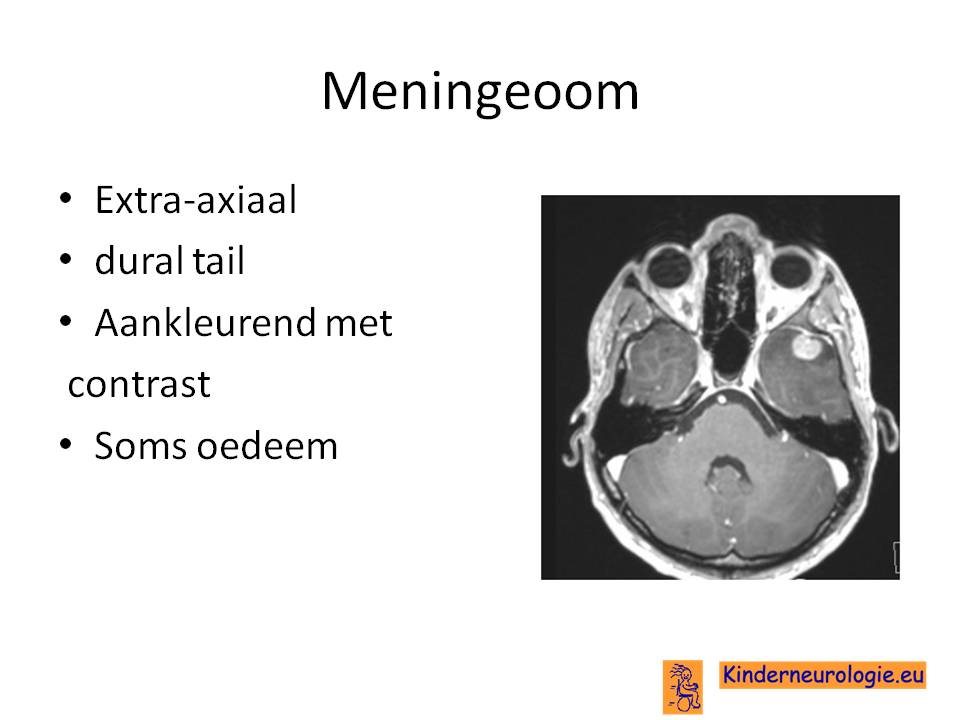
Hersentumoren worden genoemd naar het type hersencel waar zij uit ontstaan zijn. Een hersentumor die ontstaat uit cellen die in hersenvliezen (meningen) zitten wordt een meningeoom genoemd. Een hersentumor die ontstaat uit gliacellen (ondersteunende cellen in de hersenen) een glioom.

De gliomen worden nog weer verder onder verdeeld. Er bestaan namelijk 3 verschillende type gliacellen namelijk atsrocyten, oligodendrocyten en ependymcellen. Deze kunnen elk zorgen voor het ontstaan van een specifiek type tumor.

De WHO heeft alle tumoren onderverdeeld in 4 groepen, genummerd van 1 t/m 4. Graad I tumoren zijn de minst kwaadaardig type hersentumoren. Sommige mensen willen deze groep ook wel goedaardig noemen. Graad IV tumpren zijn de meest kwaadaardig type tumoren. De WHO-indeling kijkt naar de celmorfologie (in hoeverre is het oorspronkelijk celtype nog herkenbaar), hoeveel heid cellen, de mate van celdeling, toename van bloedvaatjes in de tumor (neovascularisatie) en de mate waarin er dood weefsel aanwezig is in de tumor (necrose).
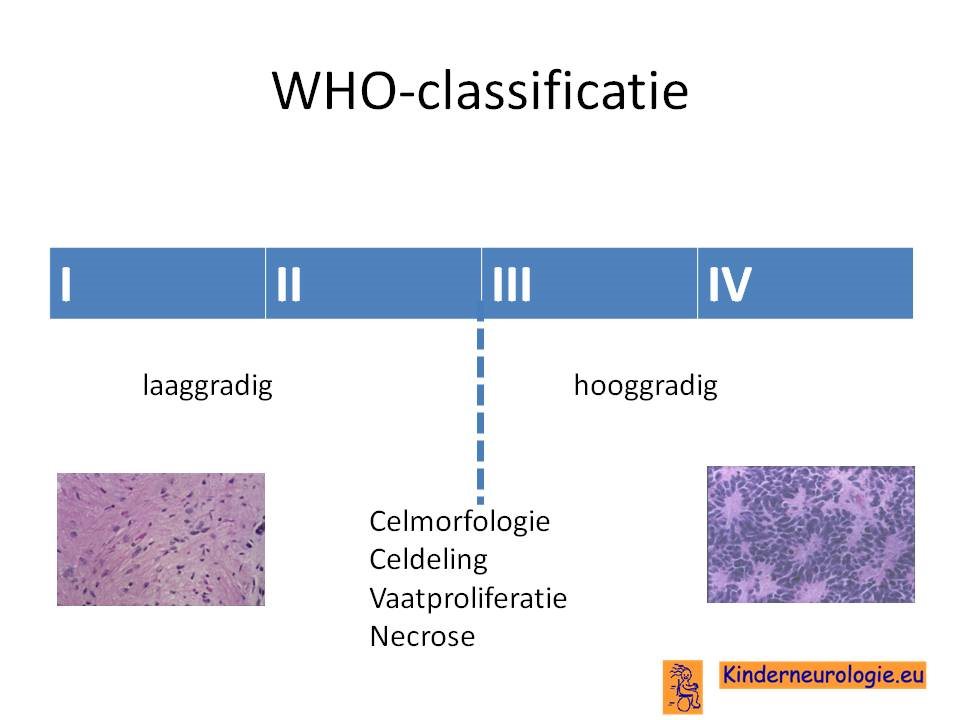
Op deze manier kan een veelvoorkomend type glioom: het astrocytoom nog weer verder onder verdeeld worden in subtypes. Een pilocytair astrocytoom gedraagt zich heel anders dan een glioblastoom multifome ook al zijn het tumoren uit dezelfde subgroep.

Genetisch onderzoek gaat ook een steeds belangrijkere rol spelen bij het stellen van de juiste diagnose. Bepaalde mutaties komen alleen bij een bepaald type tumor voor.
Vroer werd de term oligo-astrocytoom wel gebruikt wanneer niet duidelijk was of er sprake was van een oligodendroglioom of een astrocytoom. Met behulp van genetisch onderzoek kan dit achterhaald worden.

De plaats van de hersentumor bepaalt de symptomen die veroorzaakt worden door de hersentumor. Grofweg zijn deze symptomen in 3 groepen onder te verdelen:



De basisdiagnostiek voor het vast stellen van een hersentumor is een MRI scan met contrastvloeistof. Een CT-scan is niet voldoende, net als een MRI scan zonder contrastvloeistof.
Bij hooggradige tumoren zal ook een MRI van het myelum gemaakt worden om te kijken of er aanwijzingen zijn voor uitzaaiingen, bij laaggradige tumoren is dit vaak niet nodig.
Voor de definitieve diagnose is meestal pathologische onderzoek nodig.



Voor de meeste hersentumor bestaat de behandeling uit een operatie door de neurochirurg. Er bestaan verschillende type operaties die afhankelijk zijn van de mate van urgentie waarmee geopereerd moet worden en het doel dat met de operatie bereikt moet worden.


De genetica gaat ook een steeds grotere rol spelen bij de therapie keuze. Bepaalde veranderingen in het DNA maken dat de tumor gevoeliger is voor het geven van chemotherapie.

Verschillende typen hersentumoren
De meestvoorkomende hersentumor is het meningeoom, gevolgd door het glioom.
- Het meningeoom

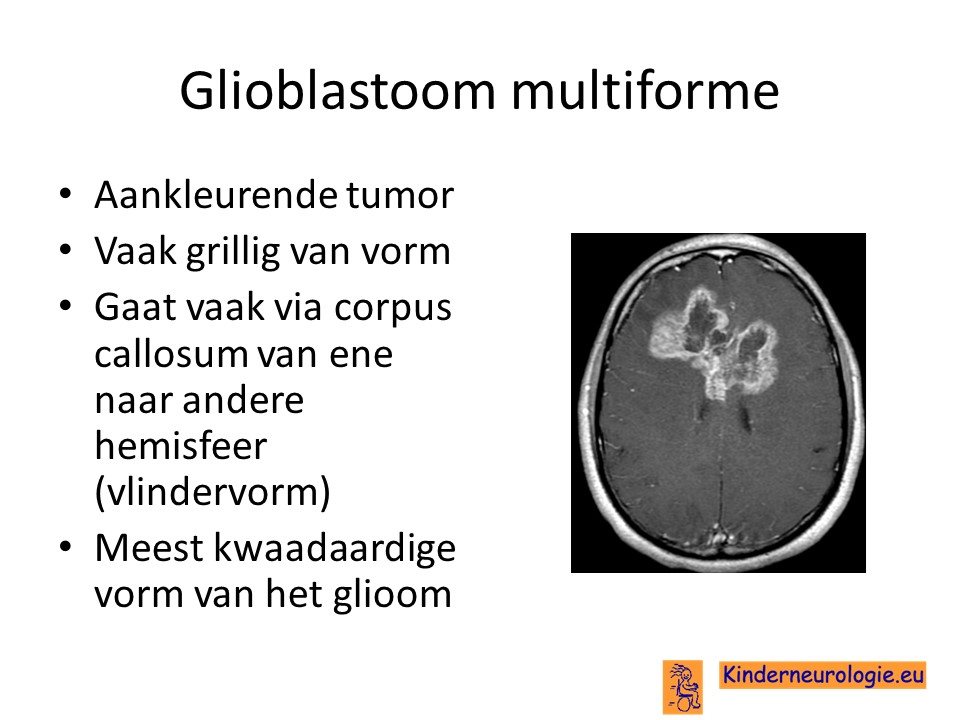
- Gliomen


- Craniofaryngeoom

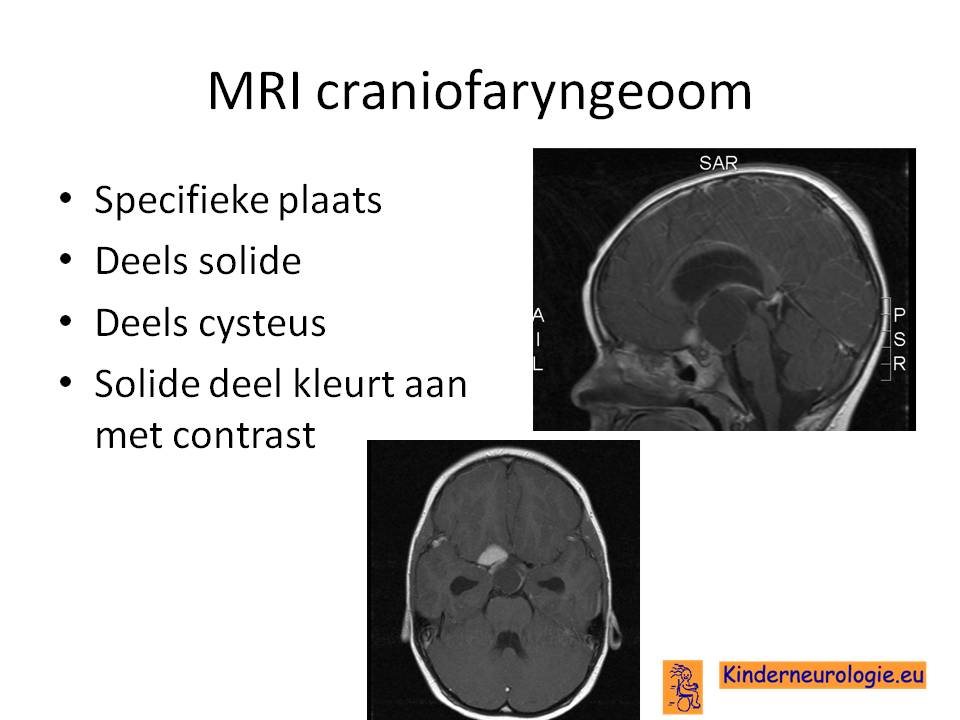
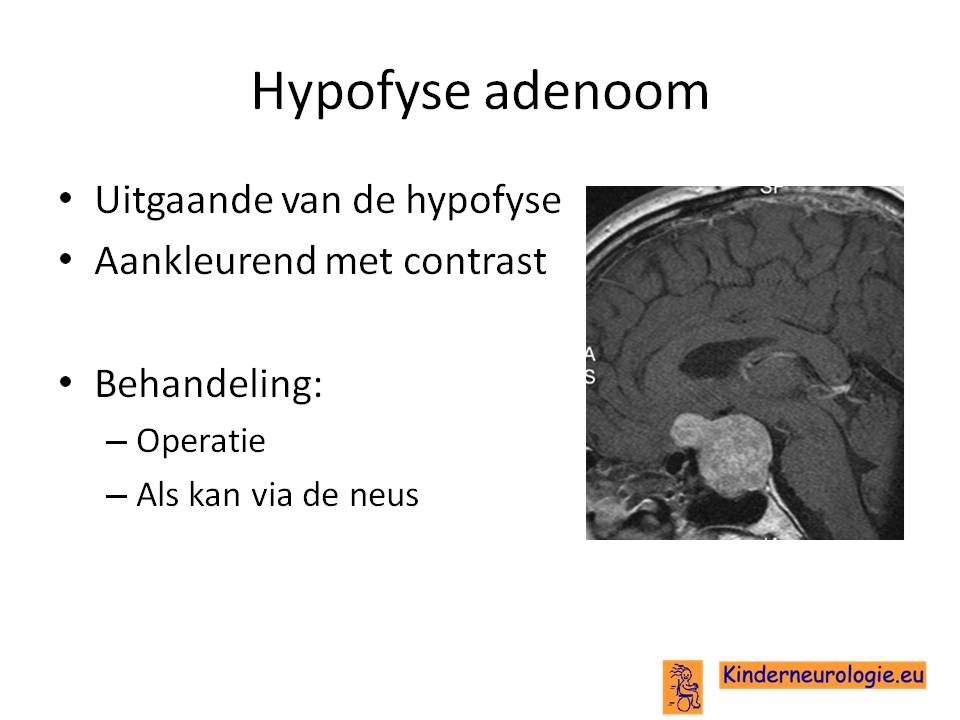
- Hypofyse adenoom
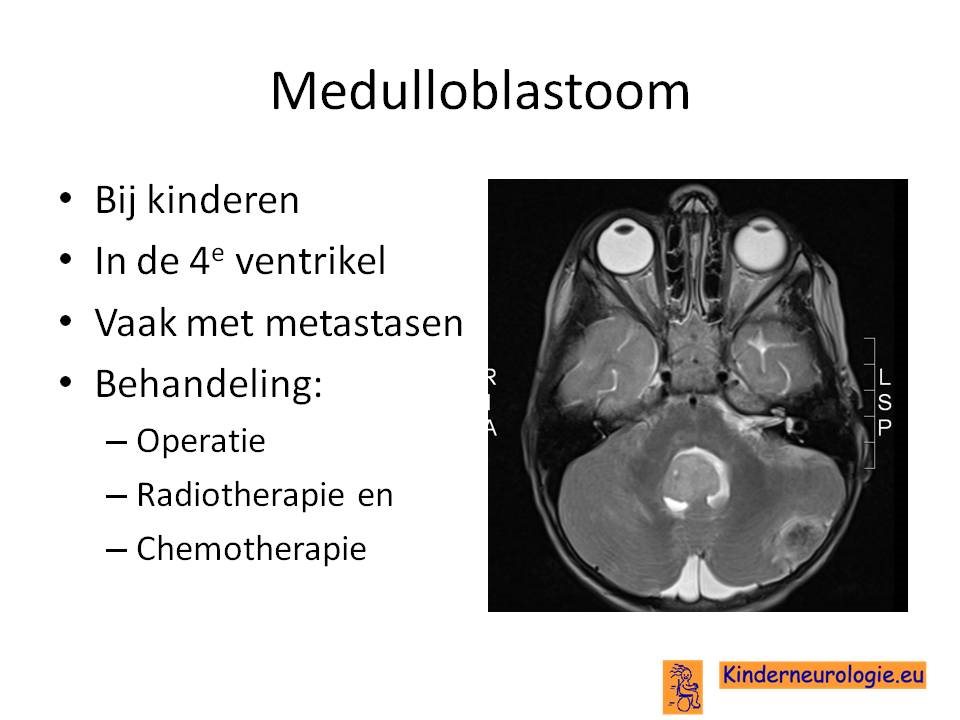
- Medulloblastoom
De prognose van een hersentumor hangt sterk samen met het type tumor. Ook per type tumor is er een groot verschil in prognose voor de individuele patient.

Er komt steeds meer kennis dat het wel of niet hebben van een bepaalde mutaties in een tumor van invloed is op de prognose. Inmiddels is dit van een paar mutaties bekend.

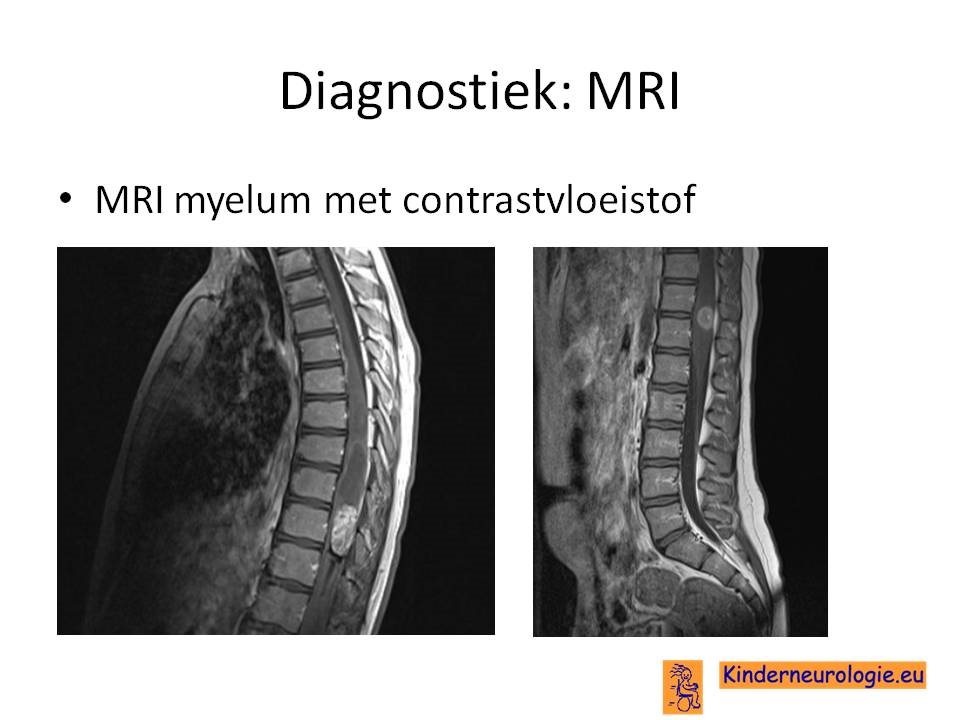
Ruggenmergtumoren


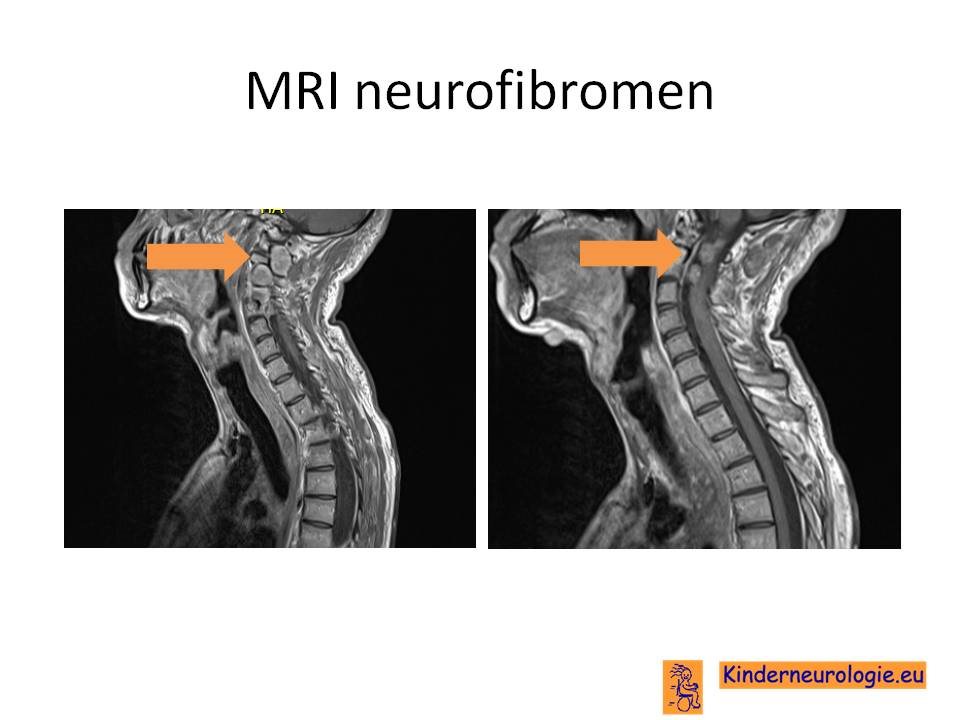

Metastasen
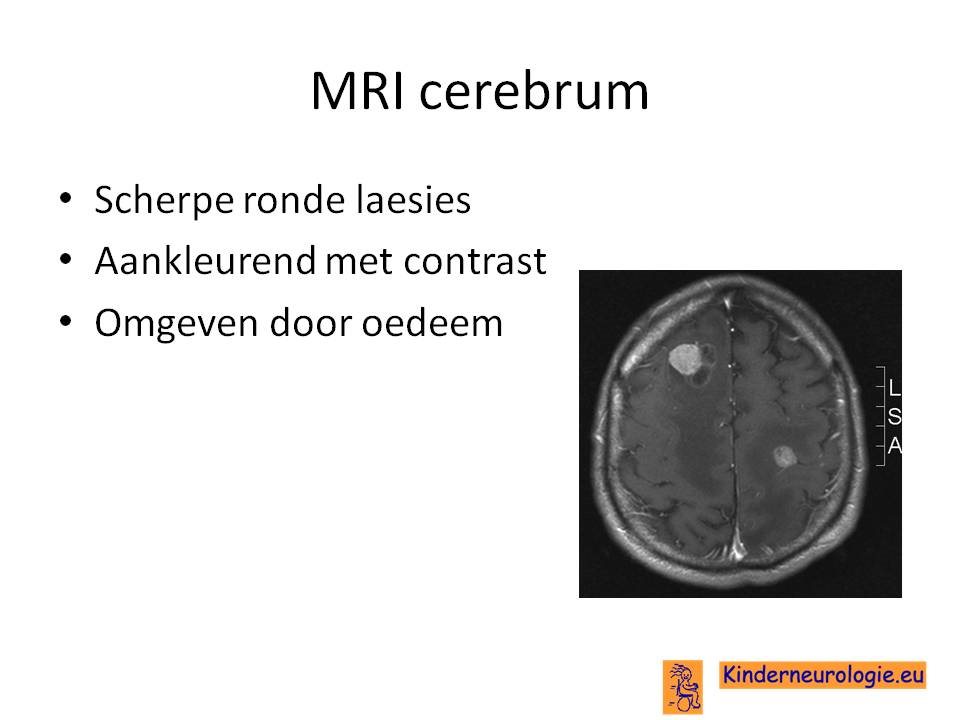
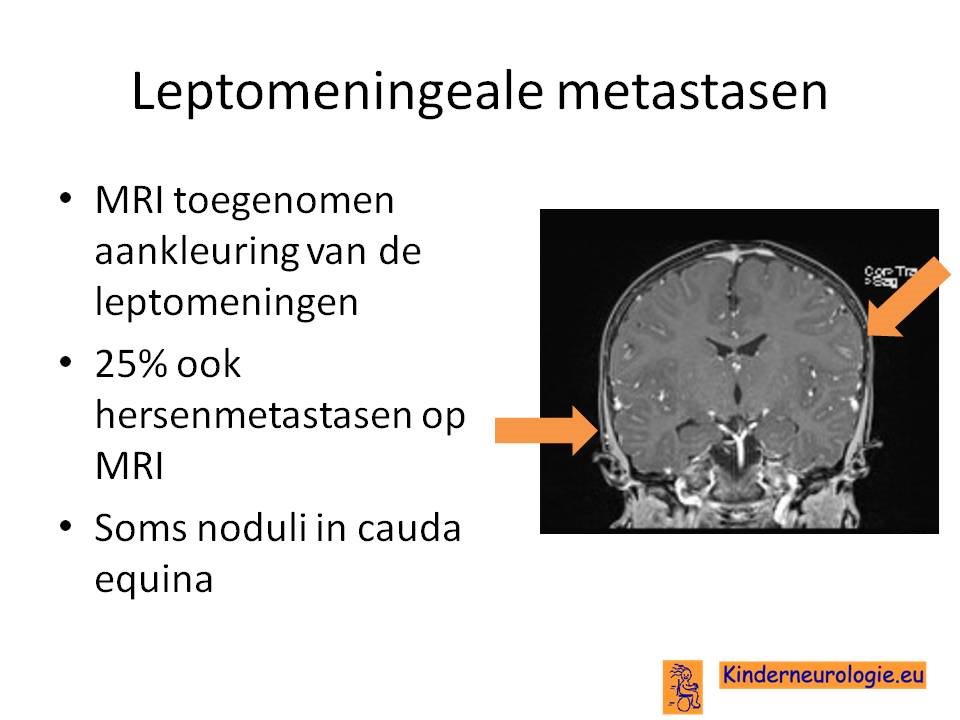
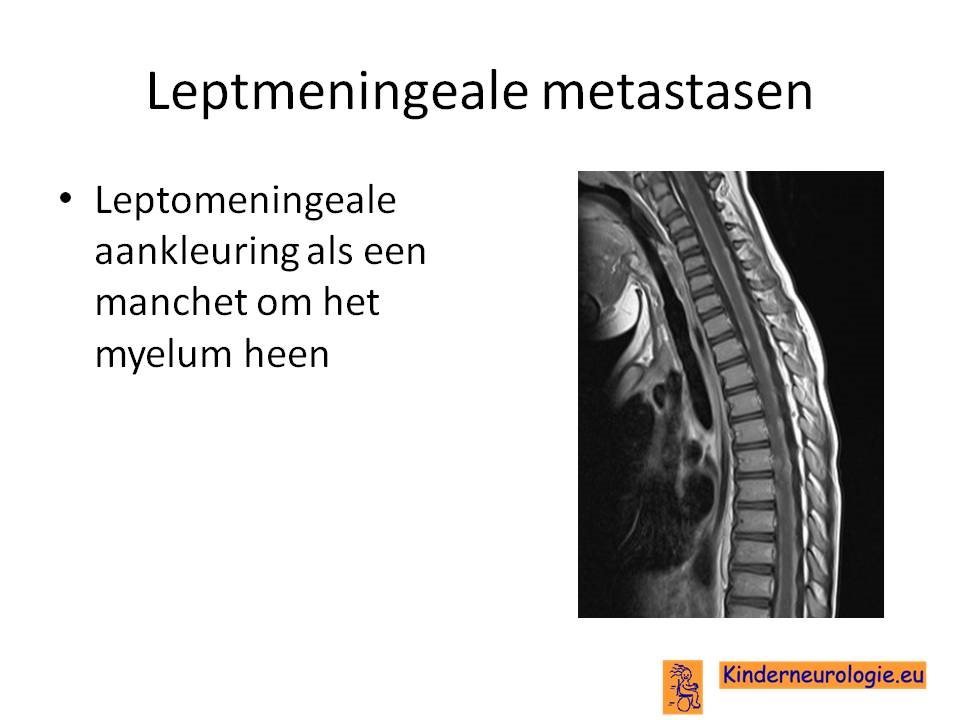
Een tumor elders in het lichaam (meestal een carcinoom) kan zorgen voor uitzaaiingen naar het zenuwstelsel toe. Deze uitzaaiingen worden metastasen genoemd. Metastasen worden meestal gezien in de hersenen, de hersenvliezen of in de wervels en de epidurale ruimte.

Hersenmetastasen






Leptomeningeale metastasen





Metastasen naar epidurale ruimte
Epidurale metastasen ontstaan meestal door doorgroei van wervelmetastsen naar de epidurale ruimte. Wervelmetastasen komen vaak voor in een laat stadium bij patienten met een carcinoom, een klein deel hiervan krijgt epidurale metastsen. Meestal zitten deze in de thoracale wervelkolom.

Epidurale metastasen kunnen bij veel verschillende tumoren zowel carcinomen als hematologische malginiteiten voorkomen.

Het meestvoorkomende symptoom is pijn, lokaal of radiculair. Door compressie van de epidurale ruimte kan een partiele dwarslaesie of een cauda syndroom ontstaan.

De diagnostiek bestaat uit een MRI van de gehele wervelkolom. Metastasen komen namelijk bij 30% van de patienten op meerdere plekken voor zonder onderlinge verbinding.
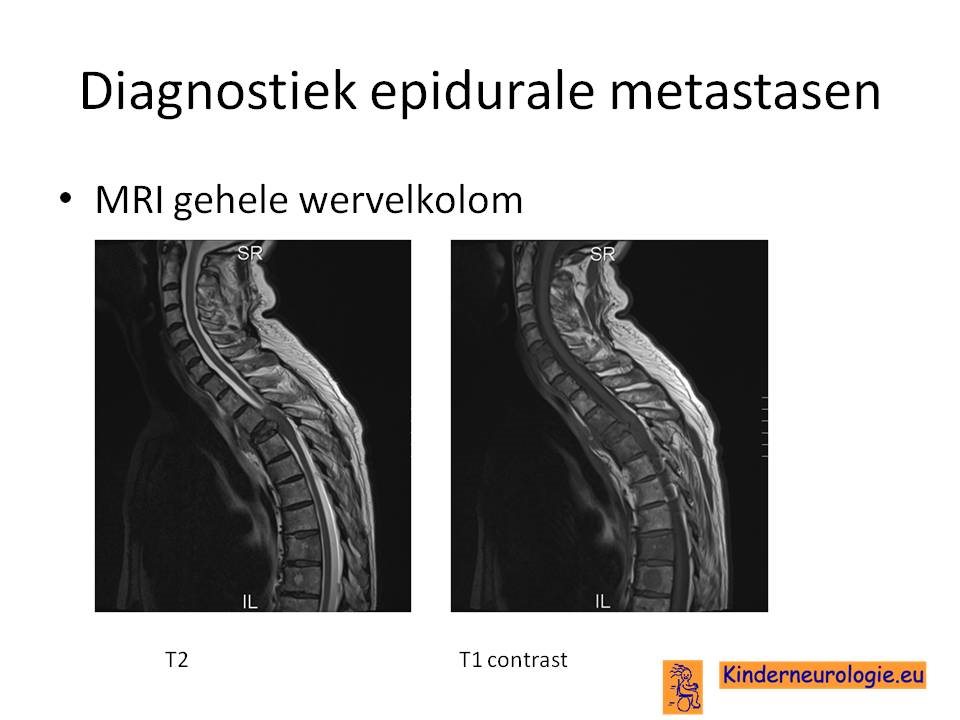
Bij iedere patient met een tumor in de recente voorgeschiedenis en een van onderstaande symptomen moet een MRI gemaakt worden op korte termijn.

Paraneoplatische syndromen

Er bestaan veel verschillende type paraneoplastische syndromen.

Paraneoplastische syndroom komen bij bepaalde type tumoren vaker voor, maar kunnen in principe bij ieder type tumor, behalve de primare hersentumoren voorkomen. Bij elk type tumor kan in principe ook elk type paraneoplastisch syndroom voorkomen. Bepaalde type paraneoplastische syndromen komen wel vaker voor bij bepaald type tumoren zoals een anti-NMDA receptor encefalits bij een gynaecologische tumor, een sensore neuronopathie bij klein cellig longcarcinoom en een opsoclonus myoclonus syndroom bij een neuroblastoom.

De diagnose wordt gesteld op grond van het klinische beeld. Omdat de primaire tumor vaak nog niet bekend is, moet gezocht worden naar de primaire tumor. Liquor onderzoek toont vaak een licht verhoogd celgetal en een licht verhoogd eiwitgehalte. Auto-antistoffen kunnen bij een deel van de patienten worden aangetoond.

Met behulp van immunosupressiva wordt geprobeerd de auto-immuunreactie te onderdrukken. Dit is vaak moeilijk, meerdere immunosupressiva moeten worden toegepast.
Voor bepaalde paraneoplastische syndromen bestaat een specifieke symptoom behandeling.

Het paraneoplastisch beeld blijft vaak bestaan ondanks de behandeling. Behandeling is dan met name bedoeld om verergering van het klinische beeld tegen te gaan.
Patienten met een paraneoplastisch syndroom hebben qua tumor meestal een betere prognose dan patienten zonder paraneoplastisch syndroom.

Bijwerkingen behandeling tumor

Auteur: JH Schieving
Laatst bijgewerkt: 15 december 2014
